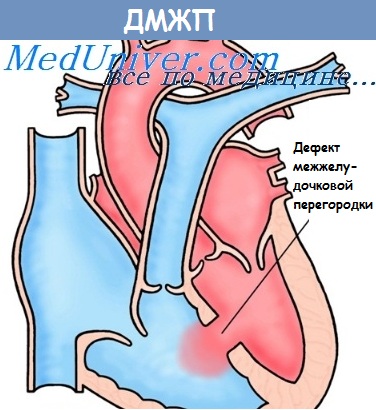
Дефект міжшлуночкової перегородки
Дефект міжшлуночкової перегородки становить приблизно 17-30% вроджених вад серця. Розташовуються дефекти або в мембранозной, або з м'язової частини міжшлуночкової перегородки. У деяких випадках можливе повне відсутність перегородки (так званий єдиний шлуночок).
Патогенез. Порушення гемодинаміки при дефекті міжшлуночкової перегородки має наступний характер. У зв'язку з тим що тиск в лівому шлуночку вище, ніж у правому, при наявності дефекту міжшлуночкової перегородки відбувається скидання частини крові з лівого шлуночка в правий. Відповідно до системи легеневої артерії попадаег більший, ніж в нормі, обсяг крові, що призводить до розвитку легеневої гіперволемії. З цим пов'язано підвищення тиску в системі легеневої артерії н в порожнині правого шлуночка.
Рівень легеневої гіпертензії і її прогресувати залежать перш за все від величини дефекту. У свою чергу показання до корекції вад обумовлюються ступенем легеневої гіпертензії. Практика показала, що у випадках, коли тиск в легеневій артерії перевищує 60- 80 мм рт. ст. оперативне закриття дефекту неможливо. Відразу після закриття дефекту правий шлуночок одні (без лівого) повинен створити напругу, достатню для подолання опору малого кола. У таких бальних він не справляється з цим завданням: вже під час операції відбуваються дилатація правого шлуночка і зупинка серця. Таким чином, з часом цей порок стає неоперабельним. Ми спостерігали дітей, у яких висока легенева гіпертензія виникала досить швидко, вже до 6-7 років. При цьому суб'єктивні відчуття і скарги були мінімальними. Підтримую і терапевтам потрібно пам'ятати патогенез вроджених вад серця, знати можливості кардіохірургії і направляти дітей до пластичних хірургів, не чекаючи розвитку незворотних змін в малому колі кровообігу.
Клініка ізольованих дефектів між шлуночкової перегородки різноманітна і залежить від розміру і локалізації дефектів, віку дитини та ступеня легеневої гіпертензії. Діти скаржаться в основному на задишку при фізичному навантаженні, серцебиття і підвищену стомлюваність. У деяких випадках діти ні на що не скаржаться. Іноді відзначається відставання в розвитку дитини. Ціаноз з'являється я термінальній стадії розвитку захворювання.
Аускультатнвно визначається, як правило, грубий систолічний шум з максимумом звучання в третьому - четвертому міжребер'ї зліва від грудини. При легеневій гіпертензнн виражений акцент другого тону в другому міжребер'ї зліва від грудини. ЕКГ вказує на комбіновану гіпертензію шлуночків з переважанням потенціалів лівого. При рентгенологічному дослідженні органів грудної клітини відзначаються збільшення серця я поперечнику, вибухне дуги легеневої артерії, збільшення шлуночків (переважно правого). Ці ознаки не зовсім патогномонічні для дефекту міжшлуночкової перегородки, тому зазвичай виникає необхідність в зондуванні правих відділів серця. Зондування дозволяє встановити також величину тиску в легеневій артерії.
Лікування. Можливий тільки хірургічний спосіб лікування. Проводять подовжню стернотомію. Розкривають перикард. Через стінку і порожнину правого передсердя в верхню і нижню порожнисті вени вводять катетери, за якими з вен кров відсмоктується в апарат штучного кровообігу. З апарату оксигенированной кров потрапляє в канюлю, введену в аорту. Розкривають стінку шлуночка над вихідним відділом. Залежно від величини дефекту міжшлуночкової перегородки або вшивають його безперервним швом, або нашивають на нього латку з повстяного тефлону. Ушивання дефекту можна виконати і без штучного кровообігу в умовах церебральної гіпотермії. Однак застосування цього методу пов'язане з поспіхом, вимагає блискучою операційної техніки і абсолютної ясності анатомічних взаємовідносин, оскільки гіпотермія дозволяє вимкнути серце з кровообігу на строк не більше 3 хв.
Дефект міжпередсердної перегородки
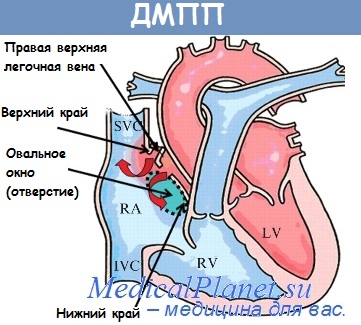
Від цієї вади слід відрізняти незарощення овального вікна, що зустрічається у 30% практично здорових людей. Дефект міжпередсердної іерегородкі становить 7-25% вроджених вад. Розрізняють дефекти первинні (низькі) і вторинні (високі). Первинні дуже часто супроводжуються розщепленням стулок мітрального або трікуспідалиюго клапана. Іноді дефект створює передсердь-жслудочковое патологічне сполучення.
Патогенез пороку приблизно такий же, як і дефекту міжшлуночкової перегородки.
Клініка і діагностика залежать від величини і локалізації дефекту. При аускультацні визначається ніжний систолічний шум з максимумом звучання в другому - третьому межреберьс зліва від грудини. Він виникає внаслідок відносного стенозу легеневої артерії, через підвищений кровотоку по ній. Другий тон над легеневою артерією посилений і розщеплений. Розщеплення його відбувається в силу неодновременного закривання клапанів легеневої артерії і аорти, через подовження систоли правого шлуночка, внаслідок підвищеного кровонаповнення його. На ЕКГ реєструються відхилення електричної осі вправо, ознаки гіпертрофії правого передсердя і правого шлуночка (при вторинному дефекті) або лівого шлуночка (при первинному дефекті). Часто зустрічається повна або неповна атріовентрикулярна блокада.
При рентгенологічному дослідженні виявляються збільшення серця в поперечнику, вибухне конуса легеневої артерії, застійний легеневий малюнок, збільшення правого передсердя і правого шлуночка, посилена пульсація легеневої артерії і коренів легенів. При зондуванні відзначається підвищення тиску в правому передсерді, праіом шлуночку і легеневій артерії. Насичення крові киснем підвищено, починаючи з правого передсердя або правого шлуночка відразу у трьох стулчастого клапана. Попадання зонда з правого передсердя в ліве можливо і при незаращении овального вікна. В даному випадку велике значення має величина скидання крові через дефект.
Середня тривалість життя неоперованих хворих близько 30 років. Причиною смерті є недостатність правого шлуночка. Порок часто викликає розвиток ендокардиту. Це небезпечне ускладнення досить часто зустрічається у осіб з артеріовенозних повідомленням.
Лікування тільки хірургічне. В даний час закриті методи операції залишені.