Сторінка 11 з 32
Атеросклеротична ангіоенцефалопатія в системі внутрішньої сонної артерії характеризується досить широким спектром морфологічних змін мозку і клінічних проявів. Це пов'язано з тим, що через каротидної систему в нормі мозок отримує до 70% загальної кількості притікає до мозку крові, а також з великим обсягом тих відділів мозку, які отримують кров через дану систему. Морфологічні зміни, які виявляються при атеросклеротичної ангіоенцефалопатіі в цій системі, вельми різноманітні як в якісному, так і в кількісному відношенні. Вони відображають перш за все тяжкість і поширеність ішемії мозку в каротидного системі, її давність, форми прояву та результат.
Нижче описуються основні форми атеросклеротичної ангіоенцефалопатіі в цій системі: гангліозноклеточние випадання, осередки неповного некрозу, малі інфаркти, включаючи малі поверхневі (гранулярна атрофія кори) і малі глибинні (лакунарні) інфаркти, більші корково-підкіркові інфаркти мозку. Перераховані форми патології мозку можуть зустрічатися ізольовано або, що буває частіше, в різних поєднаннях одні з іншими, а також з проявами атеросклеротичної ангіоенцефалопатіі в басейнах артерій вертебрально-базилярної системи і з різними формами гіпертонічної ангіоенцефалопатіі.
Гангліознокпеточние випадання і осередки неповного некрозу
При гемодинамічно (і патогенетично) значимому атеростенозе внутрішньої сонної артерії спостерігаються випадання нейронів, збільшення кількості липофусцина в останніх клітинах, проліферація астроцитів насамперед в корі півкуль великого мозку, що відноситься до басейнів середньої і передньої мозкових артерій. У цих же областях мозку виявляються і поодинокі або множинні осередки неповного некрозу кори.
При більшому ступені локальної ішемії в різних відділах мозку виникають інфаркти невеликої величини (в межах 1 - 1,5 см). Ці інфаркти класифікуються як малі. Малі інфаркти розташовуються в басейнах внутрішньомозкових артерій і можуть локалізуватися як в сірому, так і білій речовині мозку. До цих інфарктів, як вказувалося, відносяться і малі глибинні (лакунарні) інфаркти, і малі множинні поверхневі інфаркти, характерні для гранулярной атрофії кори (див. Нижче).
Малі поверхневі множинні інфаркти - гранулярна атрофія кори
При гемодинамічно значимому атеростенозе екстракраніального відділу внутрішньої сонної артерії, частіше в області її синуса, спостерігається так звана гранулярная атрофія кори мозку [Spatz Н. 1939]. Остання являє собою безліч дрібних інфарктів різної давності, як свіжих, так і в різній стадії організації. Ці інфаркти, чергуючись з ділянками незміненої кори, створюють картину дрібнозернистої поверхні кори.
Гранулярна атрофія локалізується в зонах суміжного кровопостачання середньої і передньої, середньої і задньої мозкових артерій, тобто на зовнішній поверхні півкуль мозку: в області верхньої лобової борозни, на межі верхньої та середньої третини центральних звивин, уздовж межтеменной борозни, в області верхньої потиличної, нижньої або середньої скроневої і веретеноподібної звивини. Залежно від ступеня вираженості стенозу і варіабельності басейнів зазначених артерій гранулярная атрофія поширюється на всі перераховані вище області або лише частина їх.
У ділянках гранулярной атрофії виявляються зміни дрібних судин, характерні для скороченої кровотоку. У міру зменшення кровотоку в сонної артерії і відповідно в передній і середній мозкових артеріях і їх гілках інфаркти в зоні гранулярной атрофії збільшуються, кількість їх наростає, інфаркти зливаються між собою і поширюються на підмет білу речовину. Зростаюча при цьому редукція кровотоку може призводити до облітерації і різко вираженого склерозу перекалібрувати артерій в ділянках гранулярной атрофії. Описана картина змін мозку спостерігається при стенозі внутрішньої сонної артерії в умовах збереження кровотоку по артеріального (віллізіева) колі великого мозку.
Атеросклеротичні малі глибинні (лакунарні) інфаркти і лакунарні стан мозку
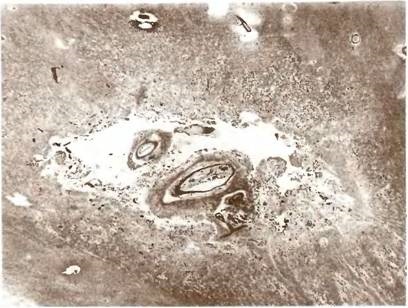
Мал. 16. Атеросклеротичний малий глибинний (лакунарний) інфаркт. Забарвлення гематоксиліном і еозином. Мікролланар 60.
Таким чином, в басейні однієї і тієї ж екстрацеребрального артерії (частіше середньої мозкової, рідше задньої і передньої мозкових) виникають і малі глибинні (лакунарні), і малі поверхневі, а також більші поверхневі інфаркти - обидва види в зонах суміжного кровопостачання. Механізм розвитку малих глибинних (лакунарних) інфарктів принципово не відрізняється від такого інфарктів, які локалізуються в зонах суміжного кровопостачання на поверхні мозку. Однак зоною суміжного кровопостачання, найбільш віддаленої від основних джерел кровопостачання (останній луг), в даному випадку від артерій поверхні і підстави мозку, а також МАГ, стають глибокі відділи півкуль великого мозку або мозочка. В основі розвитку малих глибинних (лакунарних) інфарктів при атеросклеротичної ангіопатії лежить також механізм судинної мозкової недостатності, який реалізується при порушеннях загальної гемодинаміки (хронічної ІХС або інфаркті міокарда та ін.).
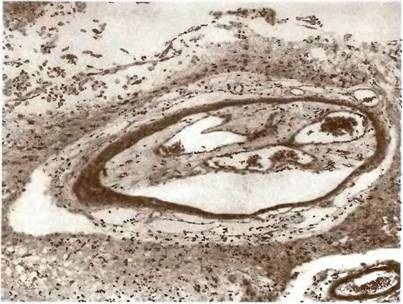
Мал. 17. Перекалібровування интрацеребрально артерії в області організованого атеросклеротичного малого глибинного (лакунарного) інфаркту; навколо артерії кільцеподібний ділянку тканини мозку.
Забарвлення гематоксиліном і еозином. * 100.
У процесі організації атеросклеротичного малого глибинного (лакунарного) інфаркту в його межах з'являються зернисті кулі, на кордоні з ним спостерігаються гіпертрофія і проліферація волокнообразующих астроцитів, утворення дрібних тонкостінних судин. У міру організації інфаркту число зернистих куль зменшується, на місці інфаркту формується гліомезодермального рубець з великої (по відношенню до величини інфаркту) порожниною, оскільки інфаркт організовується в умовах хронічної поширеною циркуляторної гіпоксії, при якій різко знижується активність волокнообразующих астроцитів, а нечисленні судини не продукують достатньої кількості фібробластів. У навколишнього інфаркт зоні неповного некрозу кількість зернистих куль і гіпертрофованих астроцитів також зменшується, на їх місці формується глиоз.
У деяких випадках відбуваються злиття поруч розташованих порожнин і освіту досить великих порожнин неправильної форми. Багато інфаркти виявляються тільки при гістологічному дослідженні мозку, в їх межах виявляються ішемічне зміна одиничних нейронів і некроз окремих волокон білої речовини. У процесі організації цих інфарктів з'являються нечисленні зернисті кулі і формуються дуже дрібні порожнини. Розвиток таких мікроінфарктів обумовлено швидше за все порушеннями кровообігу на рівні МЦР.
Навколо інфарктів видно досить великі зони розрідження тканини мозку. У цих зонах виявляються ішемічне зміна одиничних чи багатьох нейронів, випадання таких нейронів аж до ділянок неповного некрозу, зернисті кулі, проліферація і гіпертрофія астроцитів (огрядні клітини Нісль) і волокнообразующих астроцітов- "монстрів", видно різко змінені аксони у вигляді аксональних грудочок. Зернисті кулі розташовуються також по ходу волокон білої речовини, перерваних інфарктами (дегенерація Тюрка - Валл ера).
На місці повністю розпалися волокон виявляються лише поодинокі волокноутворюючих астроцити і велика кількість гліальних волокон. У нейронах, аксони яких перервані інфарктами, спостерігається ретроградний зміна (первинне роздратування або аксональна реакція). Таким чином, в зонах рарефікация тканини мозку навколо інфарктів визначаються вплив ішемії (гіпоксії) і вторинна деструкція волокон білої речовини. Репаративні процеси у вигляді макрофагальной реакції і гліозу мали різну ступінь вираженості в залежності від давності інфарктів.
Необхідно особливо підкреслити, що в результаті цих процесів обсяг патологічно зміненого речовини мозку значно перевершує обсяг власне малих глибинних інфарктів.
При розвитку великого числа атеросклеротичних малих глибинних (лакунарних) інфарктів спостерігається формування лакунарного стану мозку (рис. 18). Ця особливо важка форма патології головного мозку розвивається при різко вираженою атеросклеротичної ангіопатії мозку і характеризується наявністю не тільки множинних інфарктів, які перебувають в різних стадіях організації, але і рядом інших патологічних змін мозку. До останніх відносяться: вже згадувана вторинна деструкція волокон білої речовини (дегенерація Тюрка - Валл ера); зміни нервових клітин, аксони яких перервані інфарктами, а також зміни, зумовлені гіпоксією (неповний некроз Гангліозна-клітинних утворень і білої речовини не тільки навколо інфарктів, а й на значній віддалі від них); дифузні випадання нейронів і проліферація астроцитарної глії; спонгиоз тканини мозку; огрубіння стінок судин МЦР і їх фіброз; освіту конволют.
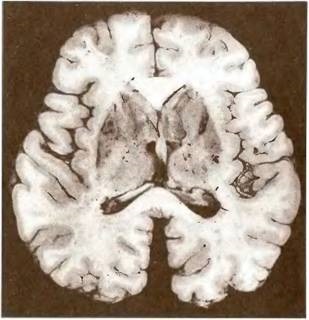
Мал. 18. Множинні атеросклеротичні малі глибинні (лакунарні) інфаркти в базальних ядрах (лакунарні стан мозку).
Макрофото.
До постійних ознак лакунарного стану мозку при атеросклеротичної ангіопатії відносяться також формування кріблюр (тобто розширених периваскулярних просторів в результаті персистирующего набряку мозку, локалізованого переважно навколо інфарктів), а також зменшення обсягу і маси мозку за рахунок множинних інфарктів і описаних вище супутніх їм змін мозку дифузного і вогнищевого характеру.
Середні, великі і великі інфаркти в системі внутрішньої сонної артерії
Середні, великі і великі (або масивні) інфаркти - це, як правило, корково-підкіркові інфаркти, розташовані в областях мозку, що відносяться до системи внутрішньої сонної артерії. Зрозуміло, такий розподіл умовно і викликано потребами практики. Ці інфаркти виходять за рамки атеросклеротичної ангіоенцефалопатіі не тільки в силу їх значного обсягу, а й з огляду на яскраво вираженої клінічної картини важкого ішемічного інсульту з локальними і загальномозковими симптомами, церебральними і соматичними ускладненнями. Як правило, такі інфаркти супроводжуються різко вираженим набряком мозку з дислокаційний синдромом. Але ці інфаркти логічно пов'язані і з проявами атеросклеротичної ангіоенцефалопатіі в її найбільш важкою "інсультних" формі.
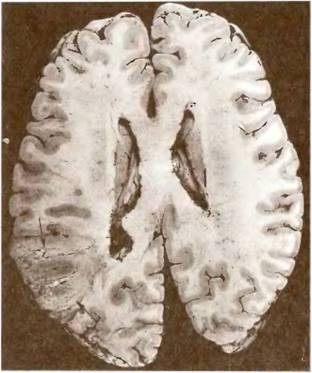
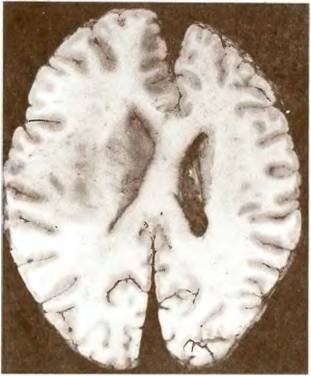
Мал. 19. Інфаркт середньої величини (позначений стрілками) в лівій півкулі мозку.
Макрофото.
Середній інфаркт (рис. 19, 20) - це інфаркт середньої величини, локалізується в межах басейну коркових або глибоких гілок передньої або середньої мозкових артерій, а при задній тріфуркаціі внутрішньої сонної артерії - і задньої мозкової артерії. Великим називають інфаркт (рис. 21), що поширюється на весь басейн однієї з мозкових артерій - передній, середній або задній. Великий, або масивний, інфаркт (рис. 22) поширюється на весь басейн внутрішньої сонної артерії, тобто на всі сфери мозку, які отримують кров з середньої і передньої мозкових артерій, а в разі задньої або передньої тріфуркаціі - відповідно на потиличну частку і на басейн контралатеральної передньої мозкової артерії.
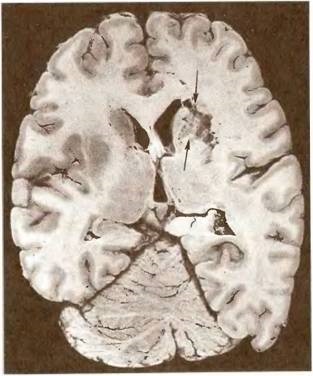
Мал. 20. Інфаркт середньої величини (позначений стрілками) в глибоких відділах правої півкулі мозку.
Макрофото.
Перераховані вище інфаркти захоплюють кору і біла речовина півкулі мозку, а також базальні ядра (підкіркові вузли) і таламус. Їх виникнення і локалізація визначаються розвитком різко вираженою ішемії в басейні тієї чи іншої артерії мозку (так звана інфарктна артерія). Патогенетично вони бувають пов'язані з атеростенозом і механізмом судинної мозкової недостатності, атерооблітераціей і такими ускладненими формами атеросклеротичної ангіопатії, як тромбоз і емболія, причому не обов'язково в екстра- і інтрацеребральних артеріях, а нерідко і в МАГ.
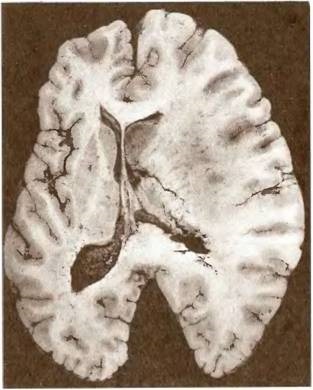
Мал. 21. Великий інфаркт в басейні середньої мозкової артерії.
Макрофото.
На величину і локалізацію інфарктів сильно впливає рівень гемодинамічнозначущої атеростеноза або атерооблітераціі, тромбозу або емболії артерії, діаметр стенозированного або облітерірован судини, темп розвитку стенозу або оклюзії судини і самої ішемії мозку, рівень системного АТ, реологічні властивості крові, а також такий фактор, як анатомічні особливості артеріальної системи мозку або окремих судин (придбана або вроджена задня і передня тріфуркація внутрішньої сонної артерії, відсутність або подвоєння сполучних артерій артеріального кола великого мозку і т.п.).
Мал. 22. Масивний інфаркт в басейнах лівих середньої і передньої мозкових артерій.
Макрофото.
Величина інфаркту в значній мірі залежить також від колатерального кровопостачання. Приплив крові в басейн, в якому розвивається ішемія, що призводить до інфаркту, здійснюється в основному через коркові анастомози з іншими мозковими артеріями, через артеріальний коло великого мозку з артерій протилежного боку і з іншого артеріальної системи (тобто при інфарктах в каротидної системі колатеральний кровотік здійснюється з артерій вертебрально-базилярної системи і навпаки). Важливе значення має також здатність судин до розширення (як судин поверхні мозку, так і інтрацеребральних). При достатньому притоці крові з цих джерел величина інфаркту може бути мінімальною, незважаючи на значний діаметр стенозірованной або закритою артерії, в басейні якої розвинувся інфаркт.
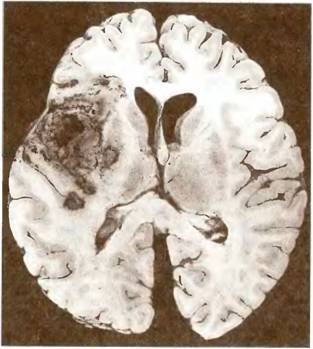
Мал. 23. Інфаркт з геморагічним компонентом в басейні лівої середньої мозкової артерії.
Макрофото.
Колатеральний кровотік "виправляє" старий закон Фуа, згідно з яким, ніж проксимальніше відбувається закупорка судини, тим ширший інфаркт і тим ближче він локалізується до місця закупорки. Навіть при закупорці великих артерій мозку, наприклад таких, як середня мозкова, інфаркт може бути невеликим за умови достатнього колатерального кровотоку в галузі цієї артерії через анастомози з передньої і задньої мозковими артеріями.
Локальний, до деякої міри адекватний приплив крові в ишемизированную область мозку може бути забезпечений і штучно - шляхом створення екстра-інтракраніальних микрососудистого анастомозу (див. Вище).
Інфаркти мозку класифікуються не тільки за величиною і локалізації, а й по виду і давності (ступеня організації).
По виду інфаркти, як вказувалося, діляться на білі інфаркти, що становлять основну "масу" інфарктів, і інфаркти з геморагічним компонентом. Останні спостерігаються, як правило, в півкулях великого мозку (рис. 23). Інфаркти з геморагічним компонентом у свою чергу діляться на червоні (геморагічні) і змішані. Червоний (геморагічний) інфаркт виникає тільки в гангліозних-клітинних утвореннях мозку і не зустрічається в білій речовині. Змішаний інфаркт - це інфаркт з множинними ділянками крововиливів, які надають йому строкатий вигляд. Обидва ці інфаркту з геморагічним компонентом слід диференціювати з інфарктами, в які стався крововилив, через деякий час після розвитку самого інфаркту.
За давності інфаркти діляться на свіжі, організовуються і організовані. В основі цього поділу лежить ступінь вираженості процесів організації інфаркту. Давність інфаркту визначається також по часу, який пройшов з моменту виникнення неврологічної симптоматики.
Однак в ряді випадків інфаркти мозку, переважно невеликі, протікають безсимптомно, особливо якщо вони розташовуються в так званих німих зонах мозку. Нерідко відсутні відомості про час появи неврологічної симптоматики, пов'язаної з розвитком інфаркту мозку. У таких ситуаціях особливого значення набуває визначення давності інфаркту за іншими ознаками. Деякі інфаркти можуть бути виявлені за допомогою КТ [Верещагін Н.В. та ін. 1986], МРТ або тільки при морфологічному дослідженні (біопсії, аутопсії).