Патогенез вазовагального непритомності багато в чому описується рефлексом Бецольда- Яриша. В основі рефлексу лежить депонування крові в судинах нижче діафрагми, яке розвивається при тривалому перебуванні в ортостатическом положенні. Депонування крові проявляється зменшенням повернення крові в праві відділи серця, що в підсумку реалізується в зниженні тиску наповнення ЛШ і, отже, у зниженні АТ. Зниження АТ призводить до вазоконстрикції і потужному инотропному і хронотропний вплив - розвивається тахікардія і зростає сила скорочення міокарда (перед розвитком непритомності відбувається різке посилення скорочувальної здатності міокарда і ЧСС; в цей момент в плазмі зростає концентрація адреналіну). Зросла сила скорочення активізує strech-рецептори, які ініціюють потік імпульсів по аферентні волокнах блукаючого нерва в стовбур головного мозку. Підвищена пульсація розцінюється судинного центру як прояв АГ (в реальній клінічній картині підвищення артеріального тиску немає), що призводить до зниження симпатичної іннервації судин - наступають системна вазодилатація (різке падіння ОПСС) і опосередкована блукаючим нервом брадикардія. Розвивається загальна гипоперфузия мозку, що приводить до синкопальні стани. Такий патологічний процес має доброякісний перебіг і не призводить до зростання ризику РСС, але істотно знижує якість життя, так як має, як правило, рецидивуючий перебіг.
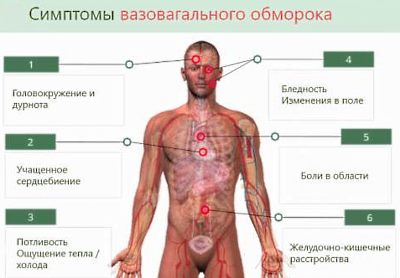
Симптоми вазовагальних непритомності
Вазовагальние непритомність характерні для осіб молодого і середнього віку і найчастіше починаються в дитинстві. Приблизно в третині випадків ВВО зустрічаються у прямих родичів пацієнта. Перебіг хвороби має самостійні періоди ремісії і періоди загострення. Причини загострення (почастішання ВВО) не завжди вдається пояснити. При частоті непритомності більше 3 разів на рік говорять про часте рецидив нападів. Найважливіші особливості такого пацієнта наступні.
- Клініко-інструментальне обстеження свідчить про відсутність органічного ураження міокарда. У рідкісних випадках (!) ВВО може бути спровокований гострою патологією, нижнім ІМ, ТЕЛА (в результаті рефлекторного впливу).
- Запаморочення починаються завжди у вертикальному положенні пацієнта і ніколи не мають своїх (особливих) клінічних проявів, тобто вони завжди стереотипні, що важливо уточнити при зборі анамнезу.
- Для нападу характерний провокуючий момент - біль. страх, тривалий вертикальне положення тіла, надмірна по інтенсивності фізичне навантаження, голодування або переїдання (!), гарячкові стани (наприклад, при пневмококової інтоксикації розвивається системна вазодилатація, яка веде до непритомних станів). До рідкісних триггерам ВВО відносять чхання, ковтання погано прожувати, великого за обсягом шматка їжі, сечовипускання і дефекація з натуженіем. Чітка зв'язок з такими тригерами робить діагноз ясним на етапі збору анамнезу. В.І. Зенін описав пацієнта, у якого розвивався ВВО в момент гоління над синокаротидних синусом, у нього ж спроба застебнути тугий комірець також викликала ВВО.
- При ВВО завжди існує можливість запобігти втраті свідомості шляхом переходу в інше положення (схрестити ноги, сісти навпочіпки, лягти).
- Втрати свідомості дуже часто передує провісники - нудота, надмірна пітливість, потемніння в очах, рідко шум у вухах, часто серцебиття.
- Приступ завжди короткий, як правило, триває секунди, рідше хвилини.
При розмові зі свідком непритомності терапевта необхідно з'ясувати наступну діагностично важливу інформацію.
- Якого кольору був шкірний покрив при втраті свідомості?
- Для ВВО типова блідість шкірного покриву. Появи цианоза свідчить про що мала місце вираженою брадикар-дии або про короткої асистолії. Цей факт завжди зумовлює поглиблене обстеження пацієнта.
- Для ВВО типово звичайне гіпопное. Розповідь очевидця про хрипить диханні свідчить про асистолія і вимагає ретельного обстеження пацієнта.
- Якими були пульс і артеріальний тиск?
- У рідкісних ситуаціях свідки втрати свідомості через що має місце паніки намагаються визначити пульс і практично ніколи не вимірюють артеріальний тиск. Для ВВО типові брадикардія і артеріальна гіпотензія. Якщо АТ не визначилося і терапевт впевнений, що це достовірна інформація, а не результат поганого володіння методом дослідження, ситуація швидше за все пояснюється розвилася асистолией.
- Чи були мимовільне сечовипускання і дефекація?
- Для типового ВВО не характерно. У рідкісних ситуаціях виникає неспроможність сфінктерів, що свідчить про виражену гипоперфузии мозку.
- Поява судом, як і Хрипко дихання, свідчить про коротку асистолії.
Обов'язкові питання пацієнту і / або свідку.
- Прикус мови не типовий для ВВО і практично його виключає.
- Як швидко повернулася свідомість?
- Для ВВО типово повернення свідомості за секунди (рідше хвилини). Великі терміни (годину і більше) виключає ВВО.
Питання пацієнтові і / або свідку.
- Чи пам'ятаєте Ви, що сталося? Чи пам'ятав пацієнт, що з ним сталося? Як він описував в бесіді, що з ним сталося?
- Для ВВО амнезія не характерна. Вона може бути в окремих випадках у пацієнтів похилого віку. Поява амнезії має насторожити терапевта - найчастіше амнезія виникає при епілептичному синдромі.
- Які були симптоми після повернення в свідомість?
- Для вазовагальних непритомності типова слабкість, рідше - блювота. Поява дезорієнтації, ністагму, агресії або сну виключає ВВО.
Серед особливостей вазовагальних непритомності, на які слід звернути увагу терапевта при расспросе пацієнта, членів його сім'ї або свідків, - прояв панічних розладів перед нападом. Часто панічні розлади носять гротескний характер. Панічні розлади не залишаються непоміченими і допомагають у формуванні діагностичної концепції.
ОБСТЕЖЕННЯ ПАЦІЄНТА З ПОДОЗРЕНИЕМ НА вазовагальние ПРИРОДУ Синкопи
Якщо в ході розпитування хворого вазовагальний характер синкопе не ясний, найважливішим дією терапевта на цьому етапі стає стратифікація ризику конкретного пацієнта.
Лікар без зволікання встановлює наявність основних і додаткових ФР ВСС (!). Першочерговим слід вважати встановлення (або підтвердження відсутності) органічного ураження міокарда.
- - пробу з масажем сінокаротідних синусів;
- - тривалу ортостатическую пробу;
- - тест з фізичним навантаженням.
Розвиток синкопальні стани (або чіткого пресінкопе) дозволяє терапевту верифікувати вазовагальний непритомність.
Лікування вазовагальних непритомності
Лікування хворих ВВО - багатоступінчастий процес. Головний регулятор в процесі лікування - терапевт первинної ланки.
Перше питання, на яке необхідно відповісти терапевта, - коли починати лікування. Далеко не всі пацієнти з вазовагальнимі непритомністю потребують будь-якій формі лікування. При рідкісних рецидивах, одному (єдиному) непритомності лікування не потрібно. У цій ситуації необхідні наступні заходи.
- Навчити пацієнта методам запобігання розвитку синкопе. Найчастіше вдається досягти ефекту шляхом прийняття особливих поз при розвитку провісників синкопе. Ці пози запобігають зниження артеріального тиску. Найпростіша поза - поза зі схрещеними і напруженими ногами + стиснення куркулів, напруга м'язів рук. Слід навчити також позі «присадка навпочіпки» - імітація зав'язування шнурків. В якості постійних заходів з профілактики зниження (падіння) АТ можна розглядати постійне носіння компресійного трикотажу.
- Рекомендувати пацієнту щоденні тренування зі зростаючою експозицією ортостатического положення. Сумарний час перебування в ортостатическом положенні повинно наближатися до 30-40 хв щодня.
- Рекомендувати пацієнту додаткове вживання в щогодини режимі невеликих кількостей рідини і солі. Цей метод має більше психологічний вплив, ніж реально клінічне, але дуже популярний у пацієнтів. Терапевт повинен проконтролювати тривалість і якість сну. Короткий, тривожний сон підвищує ймовірність вазовагального непритомності.
- Порадити пацієнту приймати контрастний душ, можна рекомендувати аутотренінг. Популярна в минулому рекомендація уникати хвилювань, емоційних переживань мало здійсненна і призводить до ізоляції пацієнта; її ефективність нічим не підтверджена.
- У ситуаціях, коли пацієнт отримує будь-які препарати, що впливають на тонус периферичних артерій, терапевт повинен прийняти рішення про їх заміну або про корекцію доз.
Медикаментозне лікування хворих з вазовагальнимі непритомністю
- Патогенетично виправдане використання минералокортикоида флудрокортизону, який збільшує реабсорбцію води та іонів натрію і підвищує об'єм циркулюючої рідини, тим самим теоретично зменшуючи ймовірність розвитку ВВО. Однак ефект цього препарату в контрольованих клінічних дослідженнях не вивчений.
- Патогенетично виправдане призначення α-адреноміметиків, що призводять до зниження обсягу венозного депонування крові. Препаратмідодрін був достовірно ефективніше плацебо в зниженні ризику вазовагальних непритомності.
- Антидепресанти. Препаратпароксетін (селективний інгібітор зворотного захоплення серотоніну) привів в порівнянні з плацебо до достовірного зниження числа вазовагальних непритомності, але продемонстрував більшу кількість побічних ефектів. Препарат не має необхідної за обсягом доказової бази.
- β-адреноблокатори. Негативну інотропну дію проявляється, в тому числі, і в зниженні вираженості стимуляції механорецепторів міокарда, що має перервати розвиток вазовагального непритомності, проте в єдиному контрольованому дослідженні метопролол був ефективніше плацебо тільки в старших вікових групах. Слід пам'ятати, що β-адреноблокатори викликають брадикардію, що практично виключає їх застосування.
- Спроби переривати розвиток вазовагальних непритомності роботою мплантірованних кардіостимуляторів були ефективні в контрольованих дослідженнях. Однак терапевт при виявленні непрямих ознак асистолії, зафіксованої асистолії або вираженої брадикардії повинен обговорити з інтервенційних аритмолога питання про доцільність встановлення кардіостимулятора. При рефрактерності до терапії, що проводиться і частих рецидивах вазовагальних непритомності імплантацію кардіостимулятора можна розглядатися як метод вибору в лікуванні вазовагальних непритомності.