
Поверхневе розташування сухожильного апарату на тильному боці кисті, близькість до поверхні кісток і дрібних суглобів сприяють тому, що навіть поверхневі опіки можуть різною мірою викликати порушення функції кисті. Складність анатомічної будови і функції кисті роблять скрутній класифікацію її післяопікових поразок. Наявні докладні класифікації важко використовувати в практичній роботі. Характер послеожо- говой контрактури кисті в основному залежить від анатомічного розташування рубців, які можуть бути тильними, долонями, циркулярним і міжпальцевих, викликаючи згинальні і призводять контрактури з локалізацією в області п'ястно-фалангових і міжфалангових суглобів. Ці ураження можуть бути комбінованими.
Ступінь втрати працездатності не завжди відповідає істинної тяжкості ураження кисті, тому з позиції можливого відновлення втраченої функції важливо розрізняти два типи контрактур: 1) без порушення кістково-суглобової і сухожильного апарату і 2) контрактури з ураженням суглобів і сухожиль кисті.
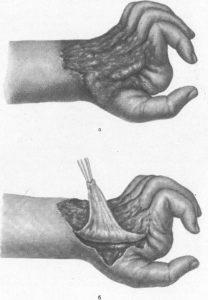
Причинами обмеження рухів в суглобах кисті у першої групи хворих є грубі деформуючі, келоїдні або стягують рубці. Келоїдні рубці утворюються в основному на тильному боці кисті. Їх усувають шляхом повного або часткового видалення з подальшою аутодермопластікой (рис. 124, 125).
Дуже часто бувають післяопікові синдактилії - зрощення міжпальцевих проміжків. Рубці в цих випадках, як правило, розташовуються на тильній поверхні кисті у вигляді валиків і рідко переходять на долонну поверхню.
Висічення келоїдних рубців на тильному боці кисті (а) з наступною аутодермопластики (б).
Поширеність їх зазвичай обмежується рівнем основної фаланги. Операція усунення контрактури полягає в розтині міжпальцевих проміжків, а при наявності дуже грубих рубців їх частково видаляють 'міжпальцевих розріз на тилу повинен забезпечувати широке розведення пальців, якщо необхідно, його можна продовжити на долонну поверхню. Утворився дефект ромбовидної форми найзручніше закрити вільної пересадкою шкіри (рис. 126)
Шкірний клапоть фіксують декількома швами. Між пальцями поміщають вологу марлеву серветку, складену у вигляді валика з метою розведення пальців. Іммобілізації звичайно не потрібно.
Згинальні контрактури пальців є наслідком глибокого опіку поверхні кисті. Сухожилля згиначів при цьому уражаються рідко, так як вони захищені шаром досить товстої шкіри і підшкірної клітковини. При важких ураженнях зігнуті пальці зростаються з долонею. Тривале існування згинальних контрактури пальців призводить до вкорочення сухожиль і сморщиванию суглобових сумок.
При корекції згинальних контрактури рубці розсікають в поперечному напрямку і палець повільно виводять в положення надлишкового переразгибания. Дуже важливо при цьому по можливості зробити так, щоб не оголилося сухожилля, тоді рану можна відразу ж закрити вільним аутотрансплантатом (рис. 127). Оголеному сухожилля бажано вкрити місцевими тканинами шляхом пластики трикутними клаптями або переміщення клаптів на ніжці живильної того ж або бічній поверхні сусіднього пальця з заміщенням вторинного дефекту аутотрансплантатом (рис. 128, 129). При великих дефектах, що утворилися після видалення рубців на долоні з оголенням сухожиль, здійснюють клаптикову італійську пластику. При необхідності відновлення шкірного покриву на долонній поверхні відразу декількох пальців вигідніше пошити краю ран сусідніх пальців (рис. 130) і цю загальну для II-V пальців рану закрити за італійським методом полнослойних клаптем шкіри, викроєними на животі. Після розтину стягають рубців і випрямлення пальців останні важко утримувати в положенні досягнутої корекції, так як вони знову згинаються під впливом тяги укорочених сухожиль. Така пружинистість пальців з тенденцією до згинання ускладнює подальші маніпуляції з пластичного закриття рани, особливо коли слід виконати пластику клаптем на ніжці живильної.
Накладення тильній гіпсової лонгет в цих випадках незручно і не може бути виконано в ході операції без порушення асептики.
Необхідна іммобілізація пальців в випрямленій положенні може бути досягнута введенням в м'які тканини пальця паралельно кістках по дві металеві спиці Кіршнера. Спиці, проведені від кінчиків пальців на 2-3 см проксимальніше п'ястно-фалангових суглобів, досить добре фіксують випрямлені пальці протягом 2-3 тижнів (рис. 131). Подальше їх перебування в мяг-
Післяопікових ДЕФОРМАЦІЇ КИСТІ
Разгібател'ная післяопікових контрактура пальців, пов'язана з утворенням келоїдних рубців на тильному боці кисті (а). Початок висічення келоїдних рубців (б).
Після опікові рубцеві синдактилії і їх. усунення шляхом розсічення рубців міжпальцевих проміжків (а). Подальша вільна аутодермопластика (б).
ких тканинах при великій пружинистими пальців може викликати пролежні, які, однак, швидко ліквідуються після видалення спиць.
Операції з приводу згинальних і призводять після? опікових контрактур великого пальця при цілості сухожильного апарату і суглобів виконують за таким же принципом, як і на II-V пальцях. У тих і інших слу
Згинальних контрактура III-V пальців кисті. Стягують рубці розсічені, що утворилися рани закриті вільними аутодермотрансплантатов.
При тривалому знаходженні великого пальця в наведеному положенні може розвинутися м'язова контрактура. Операція в такому разі не обмежується тільки розтином стягають шкірних рубців, але передбачає також часткове розсічення тильній міжкісткової м'язи і поглиблення першого межпальцевого проміжку.
Після глибоких опіків тилу кисті нерідко утворюється характерна сгибательно-разгибательная контрактура. Вона виражається в тильному перерозгинанні основних фаланг з підвивихи і вивихами їх проксимальних головок у І-V п'ястно-фалангових суглобах; одночасно є згинальних контрактура перших міжфалангових суглобів II-V пальців і легке переразгибание нігтьових фаланг. Загальний вигляд деформації нагадує кігтеподібні або пташину лапу. Долонна увігнутість ущільнюється, головки п'ясткових кісток зближуються і долоню набуває форму стопи, що різко порушує всі види захоплень кисті (рис. 132).
Типова сгібател'но-разгібател'ная контрактура пальців кисті - кігтеподібні кисть.
Тривало існуючі контрактури, особливо якщо опік був отриманий в дитячому віці, підсилюють пере- розгинання пальців в п'ястно-фалангових суглобах, викликають зморщування суглобових сумок і вкорочення сухожиль розгиначів пальців. Оперативне лікування цього виду контрактури представляє велику складність навіть при збереженому сухожильному апараті і цілості суглобів. Операцію починають з поперечного та поздовжнього розсічення рубців, розташованих на тильному боці кисті; грубі рубці січуть в розумних межах. Це треба зробити особливо ретельно в області тилу п'ястно-фалангових суглобів II-V пальців. Від повного розтину всіх рубців залежить можливість зігнути пальці і відновити ладонную увігнутість. Видаляючи рубці, треба щадити сухожилля і їх піхви, акуратно, за допомогою гідравлічної препаровки виділяючи їх з рубців. Далі дистальної частини основної фаланги видаляти рубці не слід.
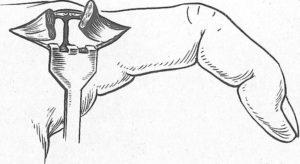
Після розтину рубців на тильному боці кисті виробляють редрессацію. Долоню поміщають на сферичну поверхню-або клин, однією рукою фіксують пясть, а інший плавно натискають на пальці, намагаючись зігнути їх в п'ястно-фалангових суглобах (рис. 133). Якщо така спроба не вдається, слід посікти колатеральних зв'язки і розсікти суглобові капсули найбільш ригідних п'ястно-фалангових суглобів (рис. 134). Необхідність цієї операції пов'язана з особливостями будови зв'язкового-сумковою апарату п'ястно-фалангових і міжфалангових суглобів: при згинанні пальця бічні зв'язки суглоба натягуються, а при розгинанні - розслабляються. При тривалому знаходженні пальця в положенні розгинання з одночасним випотом навколо суглоба розслаблені зв'язки втрачають еластичність і коротшають, іноді вони згуртовуються з кап-
Розсічення стягають рубців на тильному боці кисті (а) і насильницьке згинання пальців в п'ястно фалангових суглобах (б) за допомогою підставки у вигляді клина ..
Сулою і волярной поверхнею хряща головки п'ясткової кістки (рис. 135). Фіброзне переродження капсули і суглобового хряща значно ускладнює згинання.
Для лігаментотоміі з двох сторін тильної поверхні п'ястно-фалангового суглоба роблять невеликі поздовжні розрізи шкіри в міжпальцевих проміжках. Розсікають апоневроз згинача, відступивши на 1 см від його променевого краю. Краї рани розводять, оголюють бічну зв'язку і повністю її січуть. Те ж саме проробляють з іншого боку суглоба. Пробують зігнути фалангу. Якщо при цьому суглобова щілина розкривається з тильного боку, як книга, то це свідчить про зрощення капсули суглоба з головкою п'ясткової кістки. В такому випадку треба
Післяопікових ДЕФОРМАЦІЇ КИСТІ
розсікти капсулу і відокремити її від головки п'ясткової кістки за допомогою тонкого распатором, заведеної в порожнину суглоба.
У міру ліквідації вивиху і згинання основної фаланги до прямого кута виникає необхідність фіксації п'ястно-фалангових суглобів в такому положенні. Цього досягають за допомогою металевих спиць Кіршнера, проведених через суглоб, або шляхом пришивання зігнутих в кулак пальців до долоні. Останній метод може бути видозмінений: через м'якоть і нігті кінчиків пальців проводять товсті шовкові нитки, за допомогою яких зігнуті пальці прив'язують до дротяного кільця, вгіп- Сова в лонгету, фіксуючу променезап'ястковий суглоб по долонній поверхні. Нігті після опіку зазвичай бувають деформованими і щільними, для прошивання їх проколюють шилом (рис. 136, 137).
Тривале бездіяльність деформованої кисті викликає остеопороз, тому проведені через головки п'ясткових кісток металеві спиці з метою фіксації п'ястно-фалангових суглобів після редрессаціі часто прорізаються, що порушує стабільність іммобілізації.
У половини хворих з сгибательно-розгинальні контрактурами кисті навіть після лігаменто- і капсулотомія усунути підвивих в п'ястно-фалангових суглобах II-V пальців не вдається. У таких складних випадках ми застосовуємо скелетневитягування. Через дистальну частину основної фаланги у фронтальній площині перпендикулярно осі пальця проводимо спицю Кіршнера, кінці якої загинаємо так, щоб вийшло замкнуте прямокутник зі стороною приблизно 3 см, який використовується в якості дужки для скелетного витягування. Створювана таким шляхом скоба досить міцна і не деформується при навантаженні до 7-8 кг (рис. 138). Для проведення спиці не обов'язково користуватися дрилем, кісткову фалангу можна легко просвердлити шилом. Бічні сторони прямокутної скоби повинні відстояти від шкіри пальця не менше ніж на 0,5 см, з урахуванням що розвивається в післяопераційному періоді набряку. Як еластичної тяги можна використовувати смужки гуми шириною 1-2 см, які чіпляють за скобу і в натягнутому стані фіксують до металевого кільця, вгіпсованному в лонгету на долонній поверхні лечеза- п'ясткового суглоба. Скелетневитягування здійснюють протягом 3-4 тижнів, після чого переходять до лікувальної гімнастики і фізіотерапевтичних процедур.
В післяопераційному періоді досить довго тримається набряк пальців, він зникає поступово після зняття витягнення і початку активних рухів. Присутність шини не заважає перев'язки і контролю за ходом приживлення шкірних трансплантатів на тильному боці кисті.
При сгибательно-розгинальній контрактуре II-V пальців кисті зазвичай спостерігається також призводить контрактура. Порушення протиставлення I пальця різко порушує всі види захоплень кисті. Коригувати приводить контрактуру I пальця в ряді випадків буває досить важко. Це краще зробити після ліквідації розгинальній контрактури II-V пальців. Завданням операції є відведення I пальця і створення протиставлення його іншим пальцях. Максимальне поліпшення функції кисті можливо тільки при відведенні і протиставленні I пальця під кутом 45 ° до долоні і II пальця. Для створення такої позиції нерідко доводиться застосовувати редрессацію, остеотомії, остеосинтез і анкилозирование (рис. 139-141).
При ураженні пальців кисті і дефекті сухожиль нерідко виникають анкілози міжфалангових суглобів. Відновити рухливість таких суглобів неможливо, але поліпшити функцію кисті можна шляхом створення артродеза між-
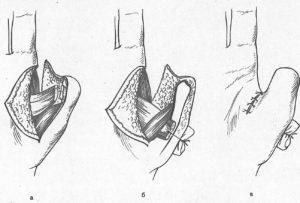
Клиноподібна резекція анкілозірованного міжфалангового суглоба.
а-порочне положення пальця зі згинанням в міжфаланговому суглобі під гострим кутом; б - клиноподібна резекція; в - кісткові фрагменти зіставлені під кутом 120 ° і фіксовані металевої спиці.
Післяопікових ДЕФОРМАЦІЇ КИСТІ
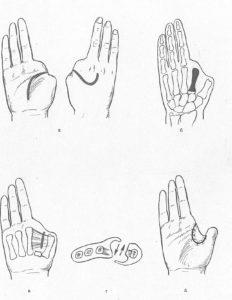
Фалангізація I п'ясткової кістки.
а - відділення від I п'ясткової кістки м'язи, що приводить I палець; б - переміщення привідного м'яза I пальця ближче до основи I п'ясткової кістки; в - сформована фаланга.
фалангових суглобів у функціонально вигідному для них положенні під кутом 120-140 °.
Найчастіше доводиться робити клиновидную резекцію міжфалангових суглобів, збільшуючи їх кут згинання. Для цього через найбільш опуклу частину суглоба в поперечному напрямку виробляють розріз завдовжки 1-1,5 см. Тонку рубцово змінену шкіру, щільно зрощений з кісткою, відсувають распатором вгору і вниз. Циркулярною пилкою випилюють кістковий фрагмент клиноподібної форми з таким розрахунком, щоб після його видалення оновлені кінці кістки можна було б щільно зіставити під потрібним кутом і фіксувати металевої спицею. Після цього надлишок шкіри зрізують і рану вшивають 2-3 швами (рис. 142).
Важка ступінь деформації кисті з повною втратою її функції виникає при втраті всіх пальців і особливо I пальця. У таких випадках функцію кисті повністю відновити не вдається, але її можна поліпшити шляхом створення деяких захоплень.
За умови збереження I п'ясткової кістки і функціонування I запястно-п'ясткового суглоба можна зробити операцію фалангізаціі I п'ясткової кістки (рис. 143).
Характер розрізу між I і II п'ястно кістками залежить від стану шкіри і наявності післяопікових рубців. Якщо шкіра не змінена, її використовують для закриття функціонально активних поверхонь новоствореної фаланги. Якщо такої можливості немає, то дефект частково або повністю закривають вільним аутодермотрансплантатов. Після розсічення шкіри тупо проникають в перший межпальцевой проміжок і відтинають привідний м'яз від I п'ясткової кістки.
Деякі хірурги відсікають сухожилля м'яза від сесамоподібні кісточки і прикріплюють його по можливості нижче і на задній поверхні підстави I п'ясткової кістки (досить пришити його до окістя або біля неї).
Для більш зручного закриття рани і поглиблення першого межпальцевого проміжку можна посікти також першу межкостную м'яз, натягнуту між I і II п'ястно кістками.
При вираженій ригідності рубцово змінених тканин і відсутності II пальця для поліпшення захоплення має сенс резеціювати II п'ясткової кістки, що забезпечує більш широку амплітуду рухів фалангізірованной I п'ясткової кістки (рис. 144). У рідкісних випадках можлива полліцізація вказівного або середнього пальця (рис. 145).
Захоплення при повній відсутності всіх пальців може бути до певної міри створений шляхом резекції двох або трьох п'ясткових кісток з одночасною остеотомією I і V п'ясткових кісток з встановленням їх під кутом (рис. 146).
Післяопікових ДЕФОРМАЦІЇ КИСТІ
Фалангізація I п'ясткової кістки з одночасною резекцією II п'ясткової кістки.
а - лінії розрізів при відсутності вираженого рубцевого зміни шкіри; б - заштрихован ділянку II п'ясткової кістки, ^ що підлягає видаленню; в - перетин привідного м'яза II пальця; г - закриття рани переміщенням тильного шкірного клаптя на бічну поверхню долоні, а долонним клаптем закривають внутрішню поверхню сформованого I пальця; д - вид кисті після операції.
Велику роль в реабілітації кисті грають лікувальна гімнастика і фізіотерапевтичні процедури, що проводяться через 2-3 тижнів після операції. Відновленню функції кисті сприяє застосування знімних лікувальних і функціональних шин (рис. 147).