Слід зазначити, що в даний час ХКХ неможливо лікувати консервативним способом. Єдиним методом лікування ХКХ, який в змозі звільнити хворого від страждання і всіляких ускладнень, є операція, яка до розвитку ускладнень дає кращі найближчі і віддалені результати. При розвитку ускладнень збільшується ризик операції. Консервативне лікування ХКХ може застосовуватися як доповнення до оперативного лікування, так і як самостійний метод при наявності протипоказань до операції. У «холодному» періоді мета консервативного лікування - регулювання режиму харчування, спрямоване на усунення фактора каменеутворення (гіперхолестеринемія) і корекцію рухової функції жовчних шляхів. Обмежується вживання яєць, різного виду кремів, тваринних жирів, а також консервованих продуктів, алкоголю і тд. При гіпермоторіке жовчних шляхів рекомендується періодично приймати спазмолітики (папаверин, но-шпа ітд.), Жовчогінні засоби.
Для усунення холестазу призначають мінеральну воду, (боржомі, Джермук, Єсентуки 17). Оперативне лікування ХКХ показано при:
1) неефективність і неперспективність лікарської терапії;
2) часто повторюваних приступах жовчної коліки;
3) ускладнення (МЗ, гепатит, панкреатит і т.д.). При необхідності до операції проводиться відповідна терапія, мета якої - відновити порушені функції життєво важливих органів і підтримати їх в оптимальному стані, а також коригувати зрушення з боку внутрішнього середовища організму і підняти його захисні сили. Дуже важливе значення має доопераційна підготовка хворого, особливо при МЗ. Спеціальна підготовка потрібна при гнійному холангіті, НП і вираженій інтоксикації.
При наявності інфекції призначають антибіотики (кефзол, хлафоран) по 1 г 2 рази на день, сульфаніламіди, метронідазол по 2 таблетки 3 рази на день. При наявності гнійного холангіту з метою детоксикації організму протягом декількох днів вводять рідини (2-3 л).
При вираженій жовтяниці і ознаках геморагічного синдрому необхідно регулювати порушення згортання, які особливо часто відзначаються при МЗ. При цьому призначають вітамін К (вікасол 1% -й розчин 1-3 мл).
Важливе зачение має усунення ще до операції явищ гепатаргіі. З цією метою призначають дієту, багату вуглеводами і вітамінами, вводять 10% -й розчин глюкози-до 1 л. Для корекції обмінних процесів у печінці призначають ліпоєвої кислоти, метіонін, сирепар, манітол, глютамінову кислоту і тл. При загостренні панкреатиту призначають спеціальну дієту, аж до повного голоду, спорожнюють шлунок, дають мінеральну воду, призначають антиферменти (контрикал, трасилол і т.д.).
Головне завдання оперативного лікування - видалити ЖП як основне місце утворення каменів, по можливості видалити каміння з жовчних шляхів, усунути які супроводжують Холедохолітіаз зміни з боку жовчних шляхів, відновити вільний відтік жовчі і створити умови для запобігання рецидивам. При МЗ оперативний метод вибирається виходячи з її причин, рівня перешкоди відтоку жовчі, характеру патологічних змін в ЖП і жовчних протоках, стадії жовтяниці і наявності супутніх захворювань.
В даний час при ХКХ за показаннями застосовують такі оперативні втручання: холецистектомія, холецистектомія і зовнішнє дренування холедоха, холецистектомія і ХДА, холецистектомія і трансдуоденальні папиллосфинктеротомия, холецистектомія, ХДА і папиллосфинктеротомия. При цьому одночасно проводиться зовнішнє дренування холедоха.
При ускладнених формах ХКХ вважається обов'язковим провести ревізію жовчних проток. Якщо стан хворого не дозволяє виконати такі втручання (глибока інтоксикація, супутні важкі захворювання, старечий вік), то показано провести операцію мінімального обсягу, основна мета якої - врятувати життя хворого. Йдеться про холецістостоміі, мета якої - дренувати ЖП. Перед виконанням цієї операції необхідно переконатися в тому, що не порушена прохідність ПП. При його обтурації показано виконати зовнішнє дренування ОЖП або накласти БДА.
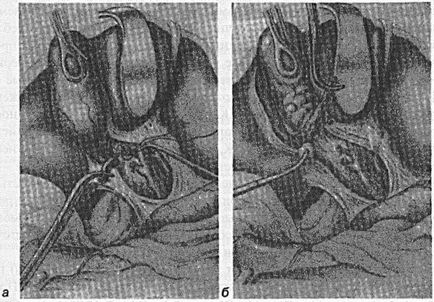
Малюнок 14. Холецистектомія. Видалення ЖП від шийки:
в - міхуровопротока перев'язаний і пересічений: накладання лігатури на міхурово артерію. Передній листок печінково-дванадцятипалої зв'язки розсічений, видно печінковий і загальний жовчний протоки, права гілка печінкової артерії; б - очеревина по краях ЖП розсічена, виділяється зі свого ложа за допомогою тупфером
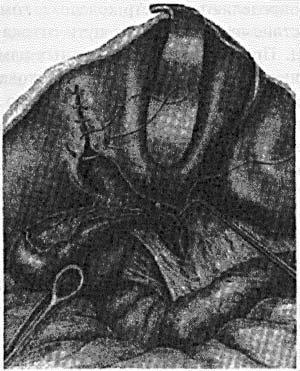
Малюнок 15. Холецистектомія. Видалення ЖП від дна. Показані одночасно два моменти: перев'язка міхурової артерії і перитонизация ложа міхура
Відомо, що при ширині холедоха до 8 мм патологічні зміни (холедохолітіаз, рубцеве звуження БДС) зустрічаються рідко (в 0,8% випадків). При його ширині до 11 мм вони зустрічаються в 38%, а при ширині 16 мм - в 95% випадків [Ш.І. Кузин і співавт, 1988]. Наявні в супрадуоденальной частини холедоха камені часто вдається виявити обмацуванням. Необхідно мати на увазі, що при відсутності перешкоди відтоку жовчі тиск наповнення (залишковий тиск) в холедохе швидко повертається до початкового рівня, в зворотному випадку воно підвищується.
Крім холангіоманометріі рекомендується провести і інтраопераційну холангіографія. Для цього через куксу ПП в ОЖП проводять поліетиленовий катетер і через нього вводять контрастну речовину (верографін, кардіотраст і т.д.), роблять рентгенівські знімки і визначають діаметр холедоха, гомогенність заповнення, наявність або відсутність перешкоди на шляху відтоку жовчі, наявність жовчної гіпертенеіі і т. д. При виявленні вказаних змін, крім видалення ЖП, важливо здійснити і відновлення відтоку жовчі в ДПК.
Для цього іноді роблять холедохотомію і ревізію його просвіту інструментами або спеціальним оптичним приладом (Холедохоскопія). Для виявлення каменів в ОЖП застосовують також метод трансиллюминации. З цією метою під гепатодуоденальну зв'язку поміщають джерело світла і на тлі освітлення визначають наявність тіней каменів. Однак слід зазначити, що цей метод не завжди достовірний, особливо при наявності дрібних каменів і їх локалізації в термінальної частини холедоха і БДС.
Про стан жовчних проток необхідні відомості можна отримати також за допомогою холангіоскопія.
Показаннями холедохотоміі є:
1) наявність МЗ в момент оперативного втручання;
2) наявність каменю в ОЖП;
3) діаметр ОЖП більше 1,5 см. Холедохотомія зазвичай проводиться в супрадуоденальной частини ОЖП, розсікаючи його передню стінку розрізом довжиною 1-1,5 см.
Камені гепатікохоледоха виявляють і за допомогою фіброхоледохоскопіі. Для цього через холедохотоміческого отвір вводять спеціальний оптичний прилад (діаметром 5-6 мм) і оглядають просвіт желчеотводящей шляхів слідом за введенням в проток ізотонічного розчину натрію хлориду. За допомогою цього приладу можна виявити звуження проток, існуючі в них каміння, явища холангіту, пухлини, а також зробити біопсію.
Камені позапечінкових ЖП можна виявити також за допомогою спеціальних індикаторних зондів.
Таким чином, застосування сучасних методів дослідження жовчних шляхів дає можливість з'ясувати характер наявних в них змін і визначити подальшу тактику оперативного лікування. При наявності холедохолітіазу виробляють супрадуоденальную холедохотомію і видаляють камінь (або камені) за допомогою спеціальних інструментів (щипці, затискач, зонд Фогарти). Щоб переконатися в повному видаленні знаходилися там каменів, виробляють холангиографию, холангіоскопія і особливо Холедохоскопія.
Якщо хірург впевнений, що вилучені всі камені, відновлена прохідність жовчних шляхів і відсутні явища холангіту, оперативне втручання можна завершити глухим швом ОЖП. Дуже важливо, щоб ОЖП мав достатню (не менше 10 мм) ширину, а його стінки були в хорошому стані. Шви повинні накладатися розсмоктується шовним матеріалом і атравматической голкою. Внутріхоледохеальние маніпуляції повинні бути атравматичними, щоб по можливості виключався набряк слизової або спазм БДС. В іншому випадку це може привести до підвищення тиску в жовчних шляхах і порушення герметичності накладених швів.
Однак подібна тактика не завжди здійсненна. В окремих випадках, особливо при біліарної гепертензіі, може статися витікання жовчі і розвиватися перитоніт і НШ ОЖП. При цьому вважається більш доцільним завершити операцію тимчасовим зовнішнім дренуванням ОЖП через холедохотоміческого отвір. Якщо вклинився в БДС камінь неможливо видалити через холедохотоміческого отвір, то проводиться дуоденотомія і паліллотомія. При поєднанні папіллолітіаза зі звуженням БДС і термінального відділу холедоха проводиться папиллосфинктеротомия і папіллосфінктеропластіка.
Протипоказаннями до ХДА є:
1) важке ураження печінки (гепатит, гостра атрофія печінки, НП);
2) надзвичайно важкий стан хворих;
3) склеротичні зміни ОЖП, витончені стінки, гіперпластичний холангіт або закупорка жовчної протоки;
4) високе положення печінки і губок розташування ОЖП, гнійно-септичний холангіт, ОП і т.д.
В останні роки коло показань до накладання ХДА поступово обмежується зумовленими патологічними змінами ОЖП; своєчасною діагностикою ендоскопічним методом і видаленням каменів цим же методом, необхідністю застосування ендоскопічної папиллосфинктеротомии і сфінктеропластіка.
При біліодігестівних свищах вважається грубою помилкою одночасно ліквідувати внутрішній жовчний свищ і виробляти холецистектомію. Хірургічне втручання при цьому, як правило, завершується ентеротомію і видаленням жовчних каменів. Ентеротомію проводиться в межах здорових тканин, нижче непрохідності. Небезпечно одночасно виробляти холецистектомію і ліквідувати свищ ДПК з точки зору можливості розвитку перитоніту. Цю операцію показано виконувати в «холодному» періоді.
Результат оперативних втручань залежить від багатьох факторів, і в першу чергу від ступеня вираженості МЗ, наявності патологічних змін в тканинах і життєво важливих органах.
Несприятливий результат операцій часто обумовлений розвитком НП. Чим довше триває жовтяниця, тим частіше розвиваються ускладнення. В післяопераційному періоді нерідко можуть розвиватися панкреатит і навіть панкреонекроз. Для запобігання цьому ускладненню необхідно своєчасно призначити інгібітори ферментів ПЖ і застосовувати місцеву гіпотермію. Після операції необхідно вживати профілактичні заходи для запобігання розвитку ускладнень з боку інших життєво важливих органів.
Жовтяниця - синдром, який характеризується жовтяничним забарвленням шкірних покривів, слизових оболонок і склер, обумовлений підвищеним накопиченням білірубіну в сироватці крові, а також в інших рідинах і тканинах організму.
Можливі післяопераційні ускладнення в хірургії жовчних шляхів
В останні роки паралельно зі збільшенням захворюваності холециститом зросла кількість операцій на жовчних шляхах, зросла і частота ускладнень.
Хірургічне лікування гострого холециститу
При операціях з приводу гострого холециститу і його ускладнень використовують багатокомпонентний ендотрахеальний наркоз. Загальна анестезія з використанням міорелаксантів дозволяє скоротити тривалість операції, полегшує втручання на позапечінкових жовчних протоках, відноситься до факторів проф.