У 1960-х роках від парацентеза відмовлялися через побоювання розвитку гострої ниркової недостатності-точності. Крім того, втрата приблизно 50 г білка з 5 л видаленої рідини приводила до виснаження-нию хворих. Інтерес до парацентезу відновив-ся після дослідження, в якому видалення 5 л рідини у хворих з асцитом і периферичними набряками, які перебували на дієті без солі і при-Німан обмежена кількість рідини, виявилося безпечним [26]. Надалі одно-тимчасово з щоденним видаленням 4-5 л рідко-сти стали вводити внутрішньовенно 40 г солі альбуміну. Пізніше була показана ефективність одномоментного видалення близько 10 л рідини за 1 год в поєднанні з внутрішньовенним введенням альбу-міна (6-8 г на 1 л видаленої рідини; табл. 9-7) [23, 66].
Таблиця 9-6. лікувальний парацентез
Показання до парацентезу
· Поєднання асциту з набряками
· Асцит у хворих на цироз печінки групи В по Чайлд
· Рівень протромбіну вище 40%
· Рівень білірубіну в сироватці нижче 170 ммоль / л (10 мг /%)
· Кількість тромбоцитів понад 40 000 в 1 мм 3
· Рівень креатиніну в крові менше 3 мг%
· Добова екскреція натрію більше 10 ммоль
Звичайні параметри процедури
· Обсяг видаляється рідини 5-10 л
· Внутрішньовенне введення солі альбуміну: по 6 г на 1 л видаленої рідини
Таблиця 9-7. Тотальний парацентез з внутрівен-ним введенням альбуміну [66]
Обсяг 10 л Час процедури 1 ч
Внутрішньовенне введення солі альбуміну по 6 г на 1 л видаленої рідини
Показання (див. Табл. 9-6)
Короткий термін перебування в лікарні
Частота рецидивів не змінюється
Виживання хворих не змінюється
Не можна виробляти при термінальній стадії (хворі групи С по Чайлд) цирозу печінки
Контрольовані дослідження показали, що при застосуванні парацентезу період госпіталізації менше, ніж при традиційній діуретичної ті-рапии [22], а частота повторної госпіталізації, виживаність і летальність однакові. Парацій-тез протипоказаний хворим на цироз печінки групи С по Чайлд з рівнем білірубіну в кро-ві вище 170 ммоль / л (10 мг%), протромбінового індексу нижче 40%, кількістю тромбоцитів менше 40 000 в 1 мм 3. рівнем креатиніну вище 3 мг % і добової екскрецією натрію менше 10 ммоль (див. табл. 9-6).
Повне видалення асцитичної рідини при-водить до гіповолемії і підвищенню рівня Рені-на в плазмі [20]. Ступінь порушення функції нирок залежить від тяжкості захворювання печінки і визначає виживаність хворих.
Інфузія альбуміну попереджає розвиток гіповолемії. Введення менш дорогих плазмоз-менітелей, таких як декстран 70 [15] і гемацель, не настільки ефективно.
Парацентез - безпечне, економічно вигод-ве лікування асциту при цирозі печінки [5]. Проти-вопоказаніямі до нього є термінальна ста-дія хвороби і ниркова недостатність. Внутрішньо-судинна інфузія солі альбуміну відшкодовує втрату білка при видаленні асцитичної рідини.
Потрібно пам'ятати, що видалення певної кількості асцитичної рідини призводить лише до зменшення живота, а не до лікування асциту. Парацентез повинен проводитися на тлі адекват-ної солі дієти і діуретичної терапії.
Резистентний асцит [4]
Резистентний асцит не зменшується або реці-дівірует (наприклад, після парацентезу), незважаючи на низькосольову дієту (50 ммоль натрію на добу) і інтенсивну діуретичну терапію (спіронолак-тон по 400 мг / сут і фуросемід по 160 мг / сут в ті-чення тижні). При цьому зменшення маси тіла не перевищує 200 г на добу, а добова екскреція натрію - 50 ммоль.
Про резистентном асците говорять також в тих ви-чаях, коли ускладнення діуретичної терапії не дозволяють призначати діуретики в ефективних дозах. Ниркова недостатність, печінкова ен-цефалопатія і виражені електролітні нару-шення можуть бути протипоказаннями до на-значенням діуретичної терапії.
Ультрафільтрація і реинфузия асцитичної рідини [44]
Апарат для автоматичного ультрафільтрації видаляє асцитичну рідина через катетер для перитонеального діалізу. Потім вона проходить че-рез ультрафільтр, що пропускає молекули з мо-лекулярной масою менше 50 000 кДа. У кров біль-ного повертається концентрат, що містить в 2-4 рази більше білка, ніж в асцитичної рідини. За добу може бути видалено до 13 л асцитичної рідини. Ця процедура вимагає спеціального устаткування, проте вона значно скорочує час перебування хворого в стаціонарі.
Портосистемного шунтування при лікуванні ас-цита не отримало широкого поширення через високу частоти розвитку енцефалопатії.
ТВПШ призводить до зниження рівня реніну і альдостерону в плазмі і дозволяє знизити дозу діуретиків [47, 62, 72]. Можливі погіршення фун-кції печінки і розвиток енцефалопатії [43].
Перітонеовенозного шунт (шунт Левіна)
Перітонеовенозного шунтування забезпечувала-ет тривалий лікувальний ефект (на багато місяців) [29]. Воно викликає збільшення об'єму циркулюючої крові шляхом безперервного по-дження асцитичної рідини з черевної порожнини в загальний кровотік (рис. 9-8). Збільшення об'єму циркулюючої крові підтверджується сни-ням в плазмі рівнів реніну, ангіотензину, норадреналіну, антидіуретичного гормону і ПНФ. Поліпшуються кровопостачання і функція нирок.
Цю операцію виконують під загальним знеболити-ням на тлі профілактичного введення ан-тібіотіков. Черевну порожнину дренують з по-міццю довгою перфорованої пластикової трубки, що досягає області таза. Трубку соеди-ють з реагує на зміну тиску кла-паном, який мають у своєму розпорядженні екстраперітонеально. Він в свою чергу з'єднаний з силіконовою трубкою, яка проходить в підшкірному каналі від живота до шиї. На шиї трубку проводять через внут-реннюю яремну вену у верхню порожнисту вену. При зміщенні вниз діафрагми під час вдиху тиск внутрішньочеревної рідини наростає, в той час як тиск в верхньої порожнистої вени і в грудній порожнині падає. Таким чином при диханні віз-ника сила, що відкриває клапан і засмоктує-щая рідина в верхню порожнисту вену.
Ця операція усуває асцит на тривалий ча-ма. Однак число ускладнень велике. Периопераційне летальність становить близько 18% [39], а за деякими даними, сягає 52% [56]. Звичайні-но після операції розвивається легка форма ДВС-синдрому, викликаного попаданням в кров прокоа-гулянтов і колагену, що містяться в асцитичної рідини [6]. ДВС-синдром може протікати важко і привести до летального результату. Видалення асциту і введення сольових розчинів перед шунт-ням служать профілактикою ускладнень. До ранніх ускладнень відносяться підтікання асці-ної рідини з операційної рани, крово- протягом з варикозно-розширених вен і набряк ліг-ких. Пізніше розвиваються інфекційні ослож-вати, частіше - ендокардит правих відділів серця. Незважаючи на високу частоту повторних госпітов-зації в зв'язку з порушенням функції шунта, необхідність в них виникає рідше, ніж при повторних парацентез. Тривалість преба-вання хворого в стаціонарі залежить від тяжкості основного захворювання. Операція протівопоказа-на при гепаторенальном синдромі [13].
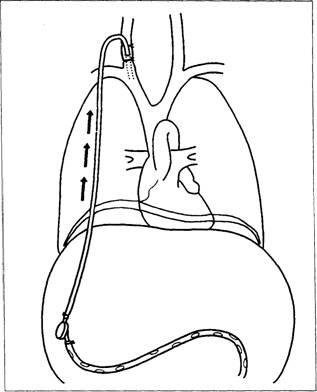
Мал. 9-8. Перітонеовенозного шунт.
У багатоцентровому дослідженні не виявлено переваг шунтування по Ле Провину за срав-рівняно з Парацентез незалежно від застосування діуретиків. Ефект лікування через місяць після шунтування був краще, але при цьому показник виживання виявився нижче. Однак через рік ефективність лікування і показники виживаності-сти були приблизно однаковими в обох групах хворих. Накладення перітонеовенозного шунта дозволяє швидше видалити асцитичну рідина, однак на прогноз захворювання не впливає | 63 |. Хворим на цироз печінки групи С по Чайлд операція протипоказана.