Література залишається бідною повідомленнями про неспецифічних виразках тонкої кишки. Перша ґрунтовна робота у вітчизняній літературі, присвячена цьому питанню, належить С. М. Рубашева (1928). До 1961 року нам вдалося знайти опис 47 випадків неспецифічних виразок тонкої кишки. С. 3. Кльоцкін і Б. А. Берлінських до 1965 року зібрали у вітчизняній літературі 130 випадків і додають свої 9 (всього 139). В подальшому з'явився опис ще 29 спостережень: Д. В. Федоткин, Е. Л. Кеннг (1967) - 9, А. Г. Кутєпов (1968) - 19, П. А. Саженін, В. С. Курко (1974) - 1. Треба думати, що це не є вичерпними, але близькі до істини дані - у вітчизняній літературі описано близько 200 виразок тонкої кишки. Так само рідко це захворювання зустрічається і в інших країнах. Watson до 1963 року в світовій літературі знайшов опис всього 170 випадків неспецифічних виразок тонкої кишки (Anderson, Drake, Beal, 1966).
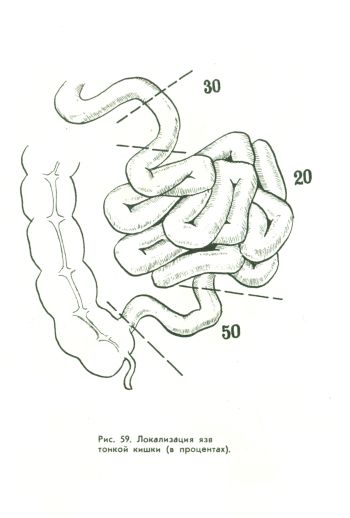
Локалізація виразок тонкої кишки
Патогенез виразкової хвороби тонкої кишки своєрідний і суттєво відрізняється від патогенезу виразки шлунка і дванадцятипалої кишки. Особливістю патогенезу виразок тонкої кишки є їх схильність до швидкого руйнування стінки органу, що обумовлює дуже часте прорив і ускладнення масивною кровотечею. До пенетрації виразки тонкої кишки не схильні. Описано лише поодинокі випадки пенетрации виразок у верхніх відділах кишки. Бурхлива течія процесу, часті прориви, іноді супроводжуються крововиливами в брижі і стінку кишки, змушують думати про участь алергічних чинників в етіології і патогенезі виразок тонкої кишки. Хронічні виразки при рубцювання і розвитку періпроцесса можуть бути причиною обтураційній або странгуляційної непрохідності кишечника.
Наведемо одне зі своїх спостережень, що відноситься до періоду роботи в Новосибірську.
Хворий П. 44 років (історія хвороби 671) був доставлений в хірургічне відділення 1-ї клінічної лікарні машиною швидкої допомоги 08.05.52 о 13 год. 20 хв. в алкогольному сп'янінні зі скаргами на переймоподібні болі в животі і блювоту. Хворий середнього росту, кілька зниженого харчування, стогне, стій періодами посилюється до крику, що збігається з руховим занепокоєнням, зреалізований в прініманіе химерних поз в пошуках положення, що полегшує страждання. Спостерігається блювання мутнуватої рідиною з зеленуватим відтінком. На запитання відповідає невиразно. Вдалося лише дізнатися, що напередодні ввечері випив багато горілки. Отямився вранці від болю в животі. Раніше ніколи болів в животі не було.
Загальний стан хворого середньої важкості. Пульс ритмічний, задовільного наповнення, 78 ударів в одну хвилину. Межі серця в нормальних межах, тони кілька приглушені, але чисті. Легкі без змін.
Мова густо обкладений сірувато-коричневим нальотом, сухий. Багато зубів відсутня. Живіт плоский, верхня половина злегка бере участь в акті дихання. При пальпації відзначається різка болючість в нижній половині живота. Симптом Щоткіна-Блюмберга невизначений. При перкусії знайдено вкорочення звуку в лівій клубової області. Печінкова тупість збережена. Пальпувати органи черевної порожнини неможливо через різке напруження м'язів передньої черевної стінки. Аускультативно - тиша. Ампула прямої кишки порожня, зліва пальпується болюче еластичне утворення, що нагадує за формою кишку.
З діагнозом «непрохідність кишечника, перитоніт» хворий взятий на операційний стіл.
Операція. Під ефірним наркозом нижнім серединним розрізом пошарово розкрило черевна порожнина, з якої виділилося велику кількість каламутній геморагічної рідини смердючого запаху. Прилеглі петлі топкою кишки різко гіперемійовані з фібринозно-гнійним нальотом. На одній з петель клубової кишки знайдено отвір округлої форми в діаметрі до 2,5 см. Краї перфоративного отвори нерівні, облямовані виступає слизової, серозна оболонка потовщена і ущільнена. У просвіті кишки видно пухкі згустки крові. У малому тазі - велика кількість гнійно-слизової рідини з домішкою кишкового вмісту і залишків неперетравленої їжі (шматки помідорів, яєчна шкаралупа). По всьому кишечнику і брижі є безліч дрібних крововиливів. У кореня брижі клубової кишки поблизу перфоративного отвори велике крововилив, що виступає у вигляді колбасовідное освіти довжиною до 10 см. Після туалету черевної порожнини проведена резекція кишки протягом 8 см з наступним накладенням підвісний ентеростоміі на малозмінених ділянку клубової кишки. У черевну порожнину введено 400000 ЕЛ пеніциліну. Підбито дві гумові смужки до бічних звалили живота і одна в малий таз. Ушивання рани. Післяопераційний період протікав без ускладнень. 23.06 52 хворий виписаний з клініки в хорошому стані.
Мікроскопічне дослідження препарату - в краях виразки є некроз тканин і просочування лейкоцитами. Специфічних змін не знайдено.
Виразки найчастіше локалізуються в клубової кишці, але зустрічаються і в інших її відділах (рис. 59). За даними К. Д. Тоскин (1955), у половини хворих виразки локалізуються в термінальному відділі клубової кишки і у 1/3 - в початковому відділі худої. Як правило, виразки поодинокі. А. Г. Кутєпов (1968) з 19 хворих у 15 виявив одиночну виразку, у 2 - дві виразки і у 3 - три (всі проривні). Розмір виразок - від 0,5 до 1,5-2,5 см.
Клінічна картина неускладнених виразок тонкої кишки невиразна: періодичні болі в животі, що посилюються іноді після прийому їжі, часом пронос, здуття живота, «відчуття перистальтики» та інші симптоми, які можуть бути і при багатьох інших захворюваннях,
Основним проявом виразки тонкої кишки є прорив в черевну порожнину. Справжньому Провокують моментами можуть служити надмірна їжа, спиртні напої, фізичне навантаження. Приблизно у половини хворих захворювання починається раптово серед повного здоров'я.
Захворювання починається раптовими болями в животі, які хворі порівнюють з ударом ножа. Болі найчастіше бувають в нижній половині живота, але нерідко - і в епігастрії. Хворі займають вимушене положення, стогнуть від болю, які на відміну від проривної виразки шлунка, супроводжуються повторними болісними рвотами. Живіт стає доскообразний, мова швидко сохне, спочатку уповільнений пульс різко частішає, наростає інтоксикація - розвивається розлитої перитоніт, з яким і доставляють хворого в стаціонар.
У хворих з проривної виразки тонкої кишки інтоксикація наростає дуже швидко. За короткий проміжок часу розвиваються великі зміни у формулі білої крові. При невеликому збільшенні або нормальному числі лейкоцитів настає різке зрушення вліво, зникають еозинофіли, значно знижується число лімфоцитів і моноцитів, що свідчить про пригнічення захисних реакцій організму. Отже, характерними симптомами для проривної виразки тонкої кишки є раптові кинджальні болю (це буває і при прориві стінки шлунку) і блювота (що при пробиття виразкову хворобу шлунка буває дуже рідко).
У меншої частини хворих першим проявом виразки тонкої кишки є масивна кровотеча. Клінічна картина залежить від інтенсивності кровотечі і особливостей реакцій хворого. Feszler (1964) вважає, що у 4,5% хворих масивні шлунково-кишкові кровотечі пов'язані з виразками тонкої кишки. Клінічна картина у деяких хворих складається з двох ускладнень: прориву і масивної кровотечі.
Рубцеві звуження просвіту кишки і деформації викликають симптоматику поступово наростаючою клініки кишкової непрохідності. Виразки, що супроводжуються пенетрацией і періпроцесси, можуть дати картину гострої кишкової непрохідності, особливо важко протікає при локалізації виразки в верхніх відділах тонкої кишки.
Діагностика хронічних виразок тонкої кишки практично неможлива. Виразки, ускладнені перфорацією, кровотечею або непрохідністю кишечника, теж розпізнаються погано. Хворі, як правило, оперуються з діагнозом «проривна виразка шлунка», «гострий апендицит», «непрохідність кишечника», а при масивних кровотечах найчастіше думають про виразку дванадцятипалої кишки або пухлини, що розпадається.
Відправним моментом в діагностиці проривної виразок тонкої кишки можуть служити кинджальні болі внизу живота, повторна блювота, явища перитоніту і газ в черевній порожнині. Повітря в черевній порожнині виявляється приблизно у 40% хворих (Д. В. Федоткин, Е. А. Кеніг, 1967).
В діагностиці повинен бути використаний весь комплекс досліджень хворого з гострою патологією живота. Найважливішою умовою повинно бути виконання основного правила невідкладної хірургії: при симптоматиці перитоніту - негайна операція. Діагноз в таких випадках уточнюється на операційному столі. Діагностична помилка хірурга, що не розпізнав причину перитоніту, не принесе ніякої шкоди хворому. Небезпечні помилки тактичні, зволікання з операцією. У хворих з проривної виразки тонкої кишки зволікання в операції особливо небезпечно, так як перитоніти у них розвиваються швидко, бурхливо і дають дуже високу летальність навіть після операцій в перші години після прориву.
Особливу групу складають хворі з проривної виразки тонкої кишки, розвиненими після операцій на шлунку або інших органах черевної порожнини (стресові виразки). Alnor, Ehlers (1962) оперували 40 хворих з такими виразками і помітили у ряду хворих схильність до рецідівіроваіію виразкового процесу.
Лікування залежить від форми виразки. Хронічні виразки не розпізнає, а тому цілеспрямованого лікування забезпечити неможливо. Проривні виразки підлягають негайному оперативному лікуванню. Ще раз звертаємо увагу на тяжкість і швидкість розвитку перитоніту у хворих з проривної виразки тонкої кишки. Це недостатньо розшифрована сторона патогенезу.
Операція полягає в ушивання перфоративного отвори. Слід перед ушиванням посікти виразку, так як можливе повторне прорив. Резекцію кишки робити не слід, це значно ускладнює операцію і погіршує результати. Показанням до резекції служать великі зміни стінки кишки, перегини, рубцеві звуження, інфільтрати, підозра на раковий або специфічний процес. Рану кишки після висічення виразки вшивають в поперечному напрямку двоповерховим швом. Необхідно виконати ретельний туалет черевної порожнини, при виражених перитонитах промити її розчинами антибіотиків з 0,8% -ним розчином метилурацила, дренувати гумовими смужками і синтетичними трубками, а при розлитих перитонитах з гнійним ексудатом і фібринозний накладеннями забезпечити постійне або періодичне промивання черевної порожнини. Доцільно призначення інгібіторів протеїназ і десенсібілірующіх засобів.
Великі труднощі може представити операція при пенетрації виразки в сусідні органи, наявності інфільтратів і міжкишкових свищів. В цьому відношенні становить великий інтерес спостереження Dyck (1963). Хворому 40 років з приводу проривної виразки тонкої кишки в 16 см від зв'язки Трейца була проведена резекція кишки з накладенням анастомозу бік у бік. Через щільних країв вшити виразку було неможливо. Через 7 місяців виконано повторна операція з приводу каллезной виразки, пенетрирующей в поперечну ободову кишку і її брижейку- резекція поперечної і тонкої кишок. Через 7 з половиною місяців хворий помер від прогресуючих анемії і виснаження. На секції була виявлена виразка анастомозу тонкої кишки і повідомлення (свищ) з товстою кишкою.
Кровоточать виразки вимагають часткової або циркулярної резекції кишки. Звужені відділи кишки підлягають резекції з накладенням анастомозу кінець в кінець.
Результати лікування перфоративного виразок тонкої кишки незадовільні. Летальність сягає 50% (К. Д. Тоскин; Д В. Федоткин, Е. А. Кеніг, 1967; С, 3. Кльоцкін, Б. А. Бердинских, 1968). Мабуть, це пояснюється важким станом хворих і занедбаністю перитоніту. У Д. В. Федоткін, Е. А. Кеніга з 9 оперованих померло два, які надійшли до кінця доби після перфорації. У А. Г. Кутепова з 19 хворих померло 4. Летальність дуже висока і не цілком зрозуміла. А. В. Габай пояснює це пізнім оперативним втручанням через неясність клінічної картини, але з цим важко погодитися, так як гострий перитоніт будь-якої етіології є показанням до негайної лапаротомії.