Розсіяний склероз (РС) - демієлінізуюче захворювання (ураження тільки білої речовини) ГМ, зорових нервів і СМ (особливо кортико-спінальних трактів і задніх стовпів). Бляшки, що мають різну давність, утворюються в різних місцях ЦНС, особливо в перивентрикулярної білій речовині. Ці осередки спочатку викликають у відповідь запальну реакцію у вигляді периваскулярного обкутування моноцитами і лімфоцитами, які з віком вони перетворюються в гліальні рубці.
Зазвичай захворювання починається у віці 10-59 років, найбільший пік припадає на 20-40 років. # 9794;: # 9792; = 1,5: 1.
Поширеність залежить від географічної широти; близько екватора вона ніж в 50% випадків переходить у вторинно прогресуючу. Первинно прогресуюча форма зустрічається тільки в 10% випадків, зазвичай це пацієнти, у яких захворювання почалося в більш старшому віці (40-60 років). У них швидко розвивається прогресуюча мієлопатія. Прогресуюче рецидивуючий перебіг зустрічається дуже рідко.
Табл. 2-5. Клінічні форми перебігу РС
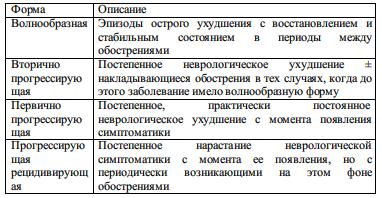
Неврологічний дефіцит, який існує> 6 міс, зазвичай вже не регресує.
У зв'язку з різноманітністю можливих клінічних проявів РС ДД поширюється практично на всі стани, що викликають вогнищеві або дифузні порушення ЦНС. Стану, які найближче нагадують РС клінічно або за результатами діагностичних досліджень:
1. гострий дисемінований енцефаломієліт, при якому також можуть бути олігоклональних лінії при електрофорезі. Захворювання зазвичай має монофазного протягом, вогнища ураження виникають протягом 2 тижнів
3. інші подібні демієлінізуючі захворювання: напр. синдром Девіка
Скарги і симптоми
Зорові порушення: порушення гостроти зору можуть бути викликані невритом зорового нерва (або ретробульбарного невритом), який є початковим симптомом в 15% випадків РС і який зустрічається у 50% пацієнтів з РС. У пацієнтів з вперше виникли невритом зорового нерва і не мали до цього ніяких інших нападів РС розвивається в 17-87% випадків в залежності від групи пацієнтів. Симптоми: гостра втрата зору на одні або обидва ока з помірним болем (часто при рухах очного яблука).
Диплопія при меж'ядерних офтальмоплегии може бути викликана бляшкою в медіальному поздовжньому пучку. Виявлення меж'ядерних офтальмоплегии є дуже важливим симптомом, тому що вона дуже рідко буває при інших захворюваннях крім РС.
Рухові порушення: слабкість кінцівок (моно-, пара- або тетрапарез) і порушення ходи є одними з найбільш частих симптомів РС. Спостерігається в нижніх кінцівках спастика часто обумовлена поразкою пірамідних шляхів. Скандували мова викликана поразкою мозочка.
Чутливі порушення: залучення задніх стовпів часто викликає порушення проприоцепции. Можуть бути парестезії в кінцівках, тулуб і особі. Часто спостерігається симптом Лермітта (відчуття при згинанні шиї проходження електричних розрядів вниз по хребту), який, однак, не є патогномонічним. Тригеминальная невралгія зустрічається в ≈2% випадків, частіше вона носить двосторонній характер і спостерігається у більш молодих пацієнтів, ніж у загальній популяції.
Психічні порушення: ейфорія (la belle indifference) і депресія спостерігаються у ≈50% пацієнтів.
Рефлекторні порушення: часто є гіперрефлексія і симптом Бабинського. Патологічні шкірні рефлекси зникають в 70-80% пацієнтів.
Симптоми з боку сечо-статевої системи: часто є часті позиви на сечовипускання і нетримання сечі. У # 9794; часто спостерігається імпотенція, а зниження статевого почуття - у обох статей.
Постановка діагнозу РС після єдиного, швидко пройшов епізоду вогнищевих симптомів є дуже ризикованою. 50-70% пацієнтів з вогнищевоюсимптоматикою, типовою для РС, мають на МРТ множинні осередки, характерні для РС. Наявність таких вогнищ на МРТ підвищує ризик розвитку РС х 1-3 років (це більш важливий прогностичний фактор, ніж виявлення олігоклональних смуги при електрофорезі). Чим більше вогнищ виявлено при МРТ, тим вище ризик.
Наступні критерії спочатку були вироблені для дослідницьких цілей, але вони можуть бути корисними і в клінічній практиці.
Пояснення використовуваних формулювань
1. клінічно чітка картина РС
A. 2 атаки, розділені ремісією, з ураженням різних відділів ЦНС
B. І один з таких ознак:
1) клінічні ознаки наявності двох окремих осередків ураження
2) клінічні ознаки одного вогнища і анамнестичні відомості про інше
3) клінічні ознаки одного вогнища і параклінічні ознаки наявності іншого
2. лабораторне підтвердження РС; один з наступних пунктів:
A. 2 атаки, розділені ремісією, з ураженням різних відділів ЦНС І клінічне або параклиническое підтвердження окремого осередку ураження І наявність олігоклональних ІгG в ЦСР
B. одна атака І клінічні ознаки двох різних осередків ураження І наявність олігоклональних ІгG в ЦСР
C. одна атака І клінічні ознаки одного осередку ураження та параклінічні ознаки наявності іншого окремого вогнища І наявність олігоклональних ІгG в ЦСР
3. клінічно можливий РС; один з наступних пунктів:
A. 2 атаки, розділені ремісією, з ураженням різних відділів ЦНС І клінічне підтвердження одного осередку ураження
B. одна атака І клінічні ознаки двох різних осередків ураження
C. одна атака І клінічні ознаки одного осередку ураження та параклінічні ознаки наявності іншого окремого вогнища
4. можливий РС з лабораторним підтвердженням:
A. 2 атаки, розділені ремісією, з ураженням різних відділів ЦНС І наявність олігоклональних ІгG в ЦСР
МРТ: МРТ стала найкращим методом нейровізуалізації для діагностики РС. У 80% пацієнтів з клінічно чітким діагнозом РС виявляються множинні осередки в білій речовині (а при КТ тільки у 29%). Вогнища ураження мають високий сигнал в режимі Т2; свіжі вогнища більше накопичують гадолініум, ніж старі. При дослідженні в режимі Т2 перивентрикулярні осередки можуть бути непомітними через сигналу від ЦСЖ, що знаходиться в шлуночках. Ці осередки краще видно на зображеннях протонної щільності, як такі, що велику інтенсивність, ніж ЦСР. Специфічність МРТ становить ≈94%, проте, осередки енцефаліту і невизначені яскраві осередки можуть симулювати наявність вогнищ РС.
ЦСР: проведення МРТ зменшило потребу в дослідженні ЦСЖ. ЦСР при РС прозора і безбарвна. Початковий тиск звичайне. У 75% пацієнтів загальний білок 20 клітин / # 956; л (високі значення можуть спостерігатися при гострому мієліті).
У ≈90% пацієнтів з чітким РС є підвищення вмісту ІгG в ЦСР щодо інших білків. Це підвищення має характерний патерн. При електрофорезі в агарозному гелі видно кілька смуг ІгG в гамма області (олігоклональних смуги), яких немає в плазмі. Наявність олігоклональних смуг в ЦСР не є специфічним для РС і може спостерігатися при інфекціях ЦНС і рідше при ОНМА або пухлинах. Значення відсутності ІгG у пацієнта з підозрою на РС достовірно не встановлено.
Зазначені препарати в основному використовувалися при хвилеподібною формі перебігу РС легкої і середньої тяжкості:
1. інтерферон # 946; -1b (Betaseron®) 74: ін'єкції по 0,25 мг через день (8 мільйонів м. Од) зменшують частоту рецидивів на 30%
2. інтерферон # 946; 1а (Avonex®) 75,76: ін'єкції по 33 # 956; г щотижня (9 мільйонів м. Од)
3. глатирамер (колишня назва кополімер-1, суміш тетраметрічеським олігопептидів) (Copaxone®): 20 мг п / к зменшує річний ризик рецидивів на 30%
4. імуноглобуліни: володіють деяким ефектом, але дуже дороги
5. иммуносупрессия: було показано, що метотрексат має помірну короткочасним позитивним дією
6. кортикостероїди: зазвичай їх використовують, але результати досліджень спірні
A. кортикотропин (АКТГ): його використання зменшується
B. великі рецидиви: лікують за допомогою великих доз в / в метилпреднизолона або по 1000 мг / д (вводять протягом 30 хв) протягом 3 д, або по 500 мг / д протягом 5 д
C. слабкий-помірний рецидив: часто лікують низькими дозами перорального преднизона, зменшуючи поступово протягом ≈3 тижнів
Решта видів лікування є симптоматичними.
Вид ангиопатии з переважним ураженням гілок аорти. Поразка аорти спостерігається в 85% випадків (найбільш часто страждає область), часто в поєднанні з гіпертонією. Частота захворювання становить.
Васкуліти є групою захворювань, яка характеризується запальними і некротичними змінами судин. Васкуліти бувають первинні і вторинні. Васкуліти, які можуть вражати центральну нервову систему, см.
АВМ всередині або навколо спинного мозку можуть викликати компресію спинного мозку, паренхіматозне крововилив, субархноідальное крововилив або комбінацію цих явищ. Симптоми можуть включати поступово.
Більше 85% пацієнтів з помірним або вираженим на ревматоїдний артрит (РА) мають рентгенологічні ознаки ураження шийного відділу хребта. Про ураженні верхніх шийних хребців. Нижче 2-го хребця.