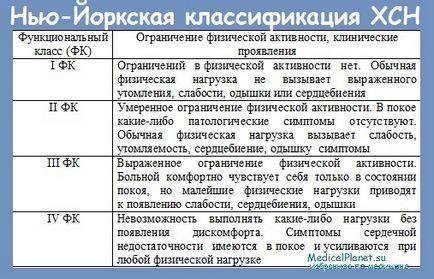
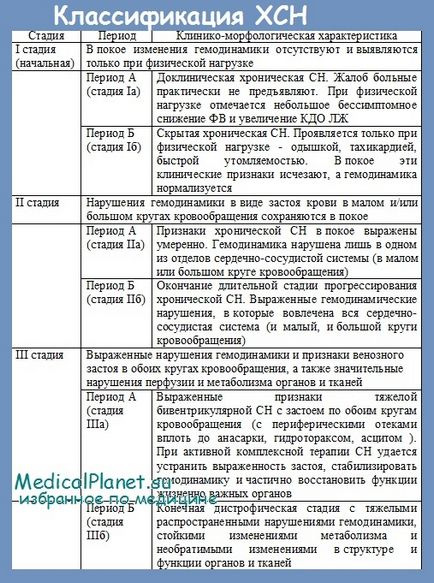
Узгоджена думка експертів, засноване на результатах випробувань і клінічному досвіді
Немедикаментозне лікування при ХСН полягає в корекції фізичної активності з метою знизити навантаження на ослаблений міокард, а також в корекції водно-електролітного обміну. При I стадії доцільно призначити звичайний домашній або близький до нього режим, а при II стадії і більш -полупостельний. Хворим з ХСН рекомендувалося уникати фізичних навантажень в надії на те, що постільний режим може зменшити симптоми хвороби. Крім того, вважалося, що фізична активність може прискорити прогрес дисфункції ураженої міокарда. Отже, робився акцент на обмеження фізичних навантажень. Це правило залишається справедливим, якщо мати на увазі надмірні навантаження.
Однак надмірне зменшення фізичної активності - гіподинамія - призводить до фізичної детренированности, яка сприяє посиленню симптомів СН і подальшого порушення толерантності до фізичного навантаження.
А. У безперервному режимі. Короткочасні багаторазові щоденні тренування тривалістю 5-10 хв більш важким хворим; більш тривалі, до 20-30 хв 3-5 разів на тиждень - пацієнтам з хорошою толерантністю до навантажень.
Початкове поліпшення аеробного резерву і зменшення симптоматики відзначається через 4 тижні виконання вправ. Для досягнення максимального впливу на фізичні параметри зазвичай потрібно до 16 тижнів, а для поліпшення серцево-легеневих показників необхідно до 26 тижнів тренування. Після цього настає плато.
Виділяють три стадії відповіді організму на фізичні тренування: початкову, поліпшення і підтримуючу.
Початкова стадія. використовуються навантаження низької інтенсивності (наприклад, 40-50% від пікового споживання кисню) з поступовим збільшенням тривалості занять - з 5 до 15 хв. Рішення про збільшення тривалості занять і частоти тренувань приймається з урахуванням суб'єктивного стану хворих, об'єктивних симптомів і даних інструментального дослідження.
Стадія поліпшення. основне завдання - поступове збільшення інтенсивності навантажень (50, 60, 70 і навіть до 80% пікового споживання кисню в разі переносимості). Друга мета - збільшити тривалість занять до 15-20 хв, а в разі задовільної переносимості - до 30 хв.
Підтримуюча стадія. зазвичай починається через 6 місяців з початку тренувань.
Подальше поліпшення може бути незначним, проте вкрай важливо не припиняти занять. Так, позитивні ефекти 3-тижневої тренувальної програми зникають вже через 3 тижні після обмеження фізичної активності.
Б. Переривчасті фізичні тренування. Велоергометрія. Під час велоергометрії 30-секундні періоди навантаження повинні чергуватися з відновлювальної фазою протягом 1 хв, при цьому найбільш прийнятним є інтенсивність навантажень, відповідних 50% від максимальної (певної допомогою 3-хвилинної їзди без подачі навантаження на педалі з подальшим збільшенням робочого навантаження кожні 10 сек на 25 Вт). Під час відновлювальної фази навантаження знижується до 10 Вт.
Тредмил. Рекомендується чергувати робочу і відновну фази (тривалість кожної фази - 60 сек).
Корекція водно-електролітного обміну досягається обмеженням вживання рідини і кухонної солі. Зазвичай добова кількість рідини у хворих з початковими проявами ХСН не повинно перевищувати 1,5 л, а з вираженими застійними проявами - не більше 1 л. Вельми важливо у кожного хворого співвідносити добова кількість прийнятої рідини з добовим діурезом, однак при будь-якій стадії ХСН кількість прийнятої рідини не повинно бути менше 750 мл на добу.
Хворим з ХСН рекомендується регулярно вимірювати масу тіла, не рідше 2 разів на тиждень або щодня, в однакових умовах. У разі раптової прибавки в масі (2 кг за 3 дні) хворий повинен негайно звернутися за порадою до лікаря для можливої корекції дози прийнятих діуретиків, при необхідності зменшити кількість спожитої рідини.
У хворих з серцевою недостатністю. коли є затримка натрію нирками, слід обмежити його надходження в організм виходячи з швидкості ниркової екскреції і ступеня збільшення обсягу екстрацелюлярний рідини. Однак при тяжких порушеннях функції нирок, особливо при призначенні салуретиків, обмежувати споживання натрію потрібно дуже обережно, тому що якщо втрата його з сечею перевищить споживання і обсяг екстрацеллюлярной рідини зменшиться, можливий розвиток уремії.
Потреба у воді визначають виходячи з її кількості, необхідного для підтримки гомеостазу, і концентрації натрію в сироватці. У випадку тяжких розладів ниркової діяльності або водного обміну основне значення має корекція споживання води. Наприклад, при вираженій гіпонатріе-ми Академії, зумовленої затримкою води, може знадобитися обмеження її надходження в організм до 1 л на добу або менше. При зрушеннях КЩС і порушеннях обміну калію слід додатково регулювати електролітний склад крові.
Визначаючи кількість рідини. прийняте хворим за добу, необхідно враховувати всі види продуктів. Умовно можна вважати, що такі страви, як салати, каші, будь-які інші гарніри, навіть хліб, містять 100% води.
Різко обмежується кількість кухонної солі. особливо при важких стадіях захворювання. Їжа в процесі кулінарної обробки майже не підсолювати. За добу хворий повинен отримувати з усіма харчовими продуктами 5-6 г кухонної солі, не більше, а при ФК III-IV (II-Ш стадіях) краще 3г і менш. Калийсодержащие замінники кухонної солі слід використовувати з обережністю, так як в поєднанні з ІАПФ вони можуть провокувати розвиток гіперкаліємії.
Крім того, слід уникати прийому зайвої кількості алкоголю і необхідний повна відмова від куріння.
Як показано в численних контрольованих дослідженнях. оксигенотерапія ефективна при гострої лівошлуночкової недостатності. У хворих з ХСН тривала оксигенотерапія може привести до погіршення гемодинаміки. У той же час у хворих з легеневим серцем тривала оксигенотерапія надає позитивний ефект і знижує загальну смертність.