
Головна | Про нас | Зворотній зв'язок
Найкращі успіхи відзначені при хірургічному лікуванні раннього раку шлунка, коли пухлина обмежена слизовим і підслизовим шарами стінки шлунка. Так, 5-річна виживаність становить при ураженні слизової оболонки 85-92%, підслизової - 68-78%.
Так, при відсутності метастатичного ураження регіонарних лімфатичних вузлів 5-річна виживаність становить 34-62%, а при їх наявності - 8-36%; при проростанні пухлиною серозної оболонки - 10-39%; при локалізації пухлини в дистальних відділах шлунка - 39-61%, в проксимальному - 23-42%, а при тотальному ураженні - 15%.
В цілому, після потенційно радикальних операцій у 16-80% хворих розвиваються ізольовані рецидиви або рецидиви в поєднанні з віддаленими метастазами. За даними клініко-інструментального дослідження, місцево-регіонарні рецидиви діагностуються у 16-25% хворих, за даними повторних оперативних втручань - у 5-54%, по секційним знахідкам - до 68-80%.
Грубий інтенсивний показник захворюваності на рак шлунка для всього населення республіки склав 32,6 0/0000. для чоловіків - 40,0 0/0000 для жінок - 26,0 0/0000. Стандартизовані показники захворюваності - 19,0 0/0000. 29,7 0/0000. 12,4 0/0000 відповідно.
На кінець року в онкологічних установах республіки перебувало на обліку 12 369 хворих на рак шлунка (6 510 чоловіків і 5 859 жінок). Хворобливість в цілому по республіці склала 128,0 0/0000. 144,4 0/0000 - у чоловіків і 113,6 0/0000 - у жінок.
Однорічна летальність для всього населення була 50,7%, у чоловіків -51,6%, у жінок - 49,3%.
Співвідношення смертності і захворюваності на рак шлунка виглядало наступним чином: 0,71 - серед всього населення, 0,72 - у чоловіків, 0,69 - у жінок.
Міжнародна гістологічна класифікація раку шлунка.
83.1. Макроскопічна класифікація раку шлунка по Borrmann
1 тип - грибоподібний або поліповідний
2 тип - виразковий з чітко окресленими краями
3 тип - виразково-інфільтративний
4 тип - дифузно-інфільтративний (Linitis plastic)
5 тип - неклассіфіціруемие пухлини
83.2. Макроскопічні типи раннього раку шлунка
I тип - піднесений (висота пухлини більше товщини слизової оболонки)
II тип - поверхневий
III тип - виразок (виразковий дефект слизової оболонки)
84.1. Правила класифікації
Класифікація застосовна тільки для раку шлунка. Повинно бути гістологічне підтвердження діагнозу. Пухлина, епіцентр якої знаходиться в 5 см від кардіоезофагеального переходу і поширюється також на стравохід, класифікується відповідно до класифікації раку стравоходу. Всі інші пухлини з епіцентром в шлунку, розташованому на відстані більше 5 см від стравохідно-шлункового з'єднання, або ті, що розташовані в межах 5 см від стравохідно-шлункового з'єднання, без поширення на стравохід, класифікуються як рак шлунка.
Фізикальне обстеження, методи візуалізації, ендоскопія і / або интраоперационное дослідження
Фізикальне обстеження, методи візуалізації і / або интраоперационное дослідження
Фізикальне обстеження, методи візуалізації і / або интраоперационное дослідження
84.3. анатомічні частини
Антральний (С16.3) і пилорический (С16.4) відділи
84.4. Регіонарні лімфатичні вузли (рисунок 2)
Регіонарними лимфоузлами для раку шлунка є перігастральних вузли, розташовані вздовж малої (1, 3, 5) або великий (2, 4а, 4б, 6) кривизни, вздовж лівої шлункової (7), загальної печінкової (8), селезінкової (10, 11 ) і чревной (9) артерій, а також гепатодуоденальной вузли (12).
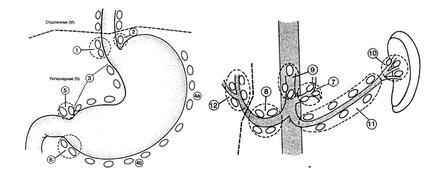
Малюнок 2. Регіонарні лімфатичні вузли
Поразка інших внутрішньоочеревинних лімфовузлів, таких як ретропанкреатіческіе і парааортальних, класифікується як віддалені метастази.
84.4. Клінічна класифікація TNM
84.4.1. Т - первинна пухлина
ТХ - недостатньо даних для оцінки первинної пухлини
Т0 - первинна пухлина не визначається
Tis - карцинома in situ: внутрішньоепітеліальний пухлина без інвазії власної пластинки слизової оболонки, дисплазія високого ступеня
Т1 - пухлина вражає власну пластинку слизової оболонки, м'язову пластинку слизової оболонки або підслизовий шар
Т1а - пухлина вражає власну пластинку або м'язову пластинку слизової оболонки
Т1b - пухлина вражає послізістий шар
Т2 - пухлина вражає м'язову оболонку
Т3 - пухлина вражає субсерозний шар
Т4 - пухлина перфорує серозную оболонку або вражає прилеглі структури 1,2,3
Т4а - пухлина проростає серозну оболонку
Т4b - пухлина поширюється на сусідні структури 1,2,3
1 соседніміструктурамі шлунка є селезінка, поперечно-ободова кишка, печінка, діафрагма, підшлункова залоза, черевна стінка, наднирник, нирка, тонка кишка заочеревинного простору.
2 внутрістеночное поширення на дванадцятипалу кишку або стравохід класифікується за глибиною найбільшою інвазії в будь-яку з цих областей, включаючи шлунок.
3 пухлина, яка проникає в шлунково-ободову або шлунково-печінкову зв'язки, або великий чи малий сальник без перфорації вісцеральної очеревини, що покриває ці структури, класифікується як Т3.
84.4.2. N - регіонарні вузли
NХ - недостатньо даних для оцінки регіонарних лімфатичних вузлів
N0 - немає ознак метастатичного ураження регіонарних лімфатичних вузлів
N1 - метастази в 1-2 регіонарних лімфовузлах
N2 - метастази в 3-6 регіонарних лімфовузлах
N3 - метастази в 7 або більше регіонарних лімфовузлах
N3а - метастази в 7-15 регіонарних лімфовузлах
N3b - метастази в 16 або більше регіонарних лімфовузлах
84.4.3. М - віддалені метастази
М0 - немає ознак віддалених метастазів.
М1 - є віддалені метастази.
Віддалені метастази включають диссеминацию по очеревині і діссемінатов у великому сальнику, підтверджені цитологічних, і не розглядаються як поширення пухлини на прилеглі структури.
84.4.4. Патогістологічна класифікація pTNM
pN0 - гістологічне заключення про стан регіонарних лімфовузлів має грунтуватися на дослідженні 16 або більше лімфатичних вузлів. Якщо в досліджених лімфатичних вузлах немає метастазів, але їх кількість менше 16 - випадок класифікується як pN0 (незалежно від загальної кількості, віддаленого і дослідженого)
84.4.5. Гістопатологічного диференціювання G
GХ - ступінь диференціювання не може бути оцінена
G1 - високий ступінь диференціювання
G2 - середній ступінь диференціювання
G3 - низький ступінь диференціювання
G4 - недиференційований рак
84.4.6. Групування за стадіями (таблиця 22)