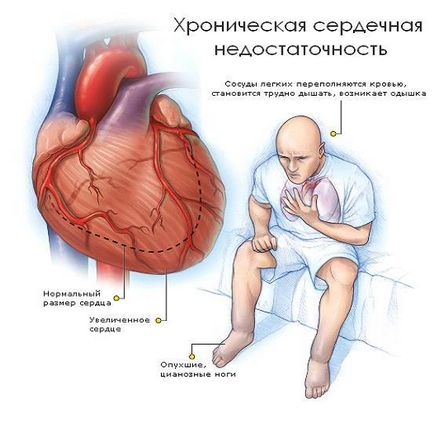
Хронічна серцева недостатність - порушення функції серця, обумовлене дисфункцією міокарда, при якому спостерігаються такі характерні симптоми, як задишка, слабкість, набряки і т. Д.
Виникнення їх пов'язано з гіпоперфузією тканин, внаслідок чого останні страждають від гіпоксіі.Такім чином, ХСН - це дисбаланс між потребами тканин в крові і можливостями серця по її доставці.
Класифікація ХСН
- За переважного ураження:
- переважно правошлуночкова - клінічно проявляється набряками, збільшенням печінки, слабкістю, стомлюваністю і т.д .;
- переважно лівошлуночкова - основні прояви: задишка, кашель і т.д .;
- тотальна - поєднання симптомів.
- За походженням:
- миокардиальная (від пошкодження кардіоміоцитів). В основі - первинне ураження міокарда: некроз (інфаркт), міокардит, кардіоміопатія. У медикаментозної підтримки потребує м'яз серця;
- перевантажувальна (від перевантаження). Серцевий м'яз інтактна, але відбувається його гіперфункція через надмірну навантаження. Остання

може бути обумовлена надмірним об'ємом притікає крові (вади у вигляді недостатності) або підвищеним опором при викиді крові в аорту або легеневий стовбур (стенози, артеріальна гіпертензія). Точкою є судини або клапани; - змішана - поєднання. Наприклад, міокардит у людини з пороком серця.
- Залежно від фази серцевого циклу:
- систолическая: знижена здатність серця до скорочення - низький серцевий викид;
- диастолическая: страждає функція розслаблення серця, а саме в діастолу відбувається його харчування і наповнення кров'ю (підготовка до систоле);
- змішана.
лікування ХСН
Цілі лікування хворих з хронічною серцевою недостатністю:
- Поліпшення прогнозу і, отже, очікуваної тривалості життя.
- Поліпшення якості життя - то, чого зараз приділяється багато уваги в Європейських країнах,
оскільки людина не повинна страждати від своєї недуги. Досягнення цієї мети можливе шляхом вирішення таких завдань, як зменшення вираженості симптомів, уражень госпіталізацій і т. Д. - Важливим моментом є захист органів, які страждають при ХСН в першу чергу (органи-мішені). Захист головного мозку, нирок, судин відіграє роль в досягненні як першої, так і другої цілей терапії.
Основні принципи терапії
- Модифікація способу життя
- Раціональне харчування
- фізична реабілітація
- психологічна реабілітація
- медикаментозна терапія
- оперативне лікування
Модифікація способу життя і лікування

Нікотин капілярів токсичний, порушує їх вегетативну регуляцію. Етанол є універсальним отрутою, в тому числі і судинного дії. Тому складно домогтися успіхів у лікуванні без відмови від сигарет і алкоголю.
Раціональне харчування
Фізична і психологічна реабілітація
Думка про те, що при серцевій недостатності протипоказана фізична активність - неправильна. Дозована і раціонально підібрана навантаження сприятливо впливає на прогноз і підвищує якість життя.
Але все ж є і протипоказання: активне запалення - міокардит, важкі аритмії, стенози клапанів. А взагалі, варто запам'ятати, що спокій при стабільній ХСН будь-якій стадії не показаний.
Психологічна реабілітація та навчання: необхідно теоретично і практично навчати пацієнта і його рідних клінічними проявами, факторів, що провокує декомпенсацию, самоконтролю, здійснювати консультації з питань харчування, терапії, способу життя і т. Д. В будь-який час.
Медикаментозне лікування

Основні препарати мають доведену ефективність - впливають на прогноз, якість життя, зменшують симптоми. До них відносять інгібітори АПФ (іАПФ), бета-блокатори, діуретики, серцеві глікозиди, антагоністи альдостерону. Додаткові досліджені, але не до кінця і вимагають спостереження: блокатори ангіотензинових рецепторів (БРА), статини, антикоагулянти.
Зупинимося докладніше на найбільш значущих препаратах:
- Інгібітори АПФ - периндоприл, раміприл, лізиноприл і т. Д. Чи є наріжним каменем терапії. Володіють усіма необхідними ефектами: антигіпертензивний, протибольовий, зменшує гіпоксію серця. Блокують ренін-ангіотензин-альдостеронову систему, яка відіграє ключову роль у патогенезі СН. Найважливіший фармакологічний ефект - припинення ремоделювання серця - патологічного процесу реструктурування міокарда. Тому вони використовуються завжди - ізольовано (рідко) або в комбінації з іншими препаратами.
- БРА - кандесартан, лозартан - володіють усіма ефектами іАПФ, по суті, діючи також, але по іншому шляху. При їх застосуванні немає виключення АПФ (який крім патологічного, володіє і фізіологічною функцією), що дозволяє уникнути небажаних ефектів при застосуванні. Використовується замість інгібіторів при їх непереносимості.
- Бета-блокатори (бісопролол, метопролол) - володіють тими ж ефектами, плюс є антиаритмический фармакологічний ефект для хворих з високим ризиком аритмій. Використовуються «зверху» перших двох груп.
- Діуретики - вони відносяться і до патогенетичної, і до симптоматичної терапії, в залежності від призначеного препарату. Антагоністи альдостерону (еплеренон, альдактон) блокують РААС, порушуючи патогенез. Інші можна назвати, скоріше, симптоматичними препаратами. Використання сечогінних залежно від стадії:
1 і
малими дозами (+ іАПФ, бета-блокатори) як блокатор РААС і засіб тривалої дії для поліпшення перебігу хвороби. При 4 ФК може призначатися сечогінний ще з однієї групи - інгібітор карбоангідрази - діакарб, підсилює дію інших діуретиків.
Серцеві глікозиди (дигоксин, строфантин) - група препаратів - алкалоїдів, що надають позитивну інотропну дію (сила серцевих скорочень зростає). Раніше ці препарати призначали всім хворим, але в подальшому від такого їх використання довелося відмовитися, оскільки ефект розвивався не завжди, а часто ще й розвивалася інтоксикація дигіталісом, що виявляється важкою аритмією.

Але серцеві глікозиди зберігають своє значення у осіб з хронічною серцевою недостатністю для лікування миготливої аритмії, при зниженій фракції викиду.
Взагалі, низький серцевий викид розглядається як один із предикторів успіху лікування цими препаратами.
Нові препарати в лікуванні ХСН
В останні роки з'явилися деякі нові препарати з відмінними від основних механізмами дії. До них відносяться Омакор і Кораксан.

У дослідженнях було виявлено, що івабрадін (Кораксан) достовірно зменшує смертність від серцево-судинних причин і частоту госпіталізацій при ХСН на 18%. Крім усього, його відрізняє низька частота несприятливих ефектів.
Омакор - являє собою суміш поліненасичених кислот жирного ряду (сімейство омега-3). Вони вбудовуються в мембрани кардіоміоцитів і нормалізують їх функцію (особливо зазнали ішемії). Достовірно покращує прогноз у людей, які перенесли інфаркт міокарда.
Додаткові і допоміжні препарати
Статини - кошти, які нормалізують обмін ліпідів (холестерину і тригліцеридів). Препарати етіотропної терапії атеросклерозу, який в переважній більшості випадків і призводить до ХСН. Препарати - розувастатин, аторвастатин.
Нітрати - як периферичні судинорозширювальні засоби. Використовують для купірування болісного болю при стенокардії, не впливають на перебіг захворювання.
Блокатори кальцієвих каналів - призначаються також при стенокардії, але відрізняється своєю рефрактерностью (стійкістю до терапії). Використовують тривало діючий амлодипін.
принципи терапії
Виділяють наступні принципи спільного використання препаратів при лікуванні:
Монотерапія використовується рідко, не входить до стандартів лікування, тому що не дає значних результатів. Може бути застосована в початковій стадії. В такому випадку слід призначати інгібітори АПФ.
Наступним кроком стала потрійна терапія (іАПФ + діуретик + глікозид). Вона була популярна в 80-х роках, та й зараз цілком дієва, однак з умовою заміни глікозиду на препарат з блокаторів бета-блокатори. Золотим же стандартом лікування ХСН у літніх зараз є комбінація з 4 ліків: інгібітор, діуретик, БАБ і дігоксин.
хірургічне лікування
При неефективності консервативного лікування, при тотальній серцевій недостатності, вдаються до оперативного втручання.
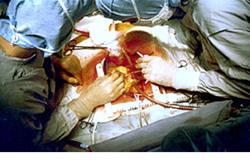
- Аортокоронарне шунтування. При вираженому стенозі судин. Формується обхід стенозированного ділянки за допомогою аутів або трансплантата. Перша з усіх операцій при цій патології.
- Хірургічна корекція вад. Операція потрібна при вираженому стенозі або недостатності клапана.
- Стентування - введення через стегнову артерію під контролем УЗД балончика (стента) до місця звуження і «розкриття» його там із закріпленням на внутрішній стінці судини підтримуючої каркасної сіточки, що розширює просвіт судини.
- Трансплантація органу - радикальна операція при відсутності ефекту від інших видів лікування. Однак існує ряд юридичних і медичних складнощів: можливим відторгненням, недостатнім числом органів, відсутністю впливу на причину (нове серце буде уражено згодом, як і старе).
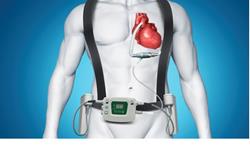
- Застосування апаратів допоміжного кровообігу. Вони впроваджуються в організм, на шкірі виводяться дроти до акумуляторів, розташованим на поясі у пацієнта. Але і тут зустрічаються ускладнення: інфекційні, тромбоемболії і т. Д. Ще одним мінусом є величезна ціна апаратів. Перешкоджає більш великому застосуванню апаратів і їх висока вартість.
- Використання еластичної сітки, якою огортають серце при розширенні порожнин (дилатаційноюкардіоміопатії). Це зупиняє прогресування дилатації, підвищується ефективність терапії, поліпшується прогноз і якість життя.