Інфекційні захворювання у пацієнтів зі зниженим імунітетом. Інфекції при імунодефіциті
Різні методи лікування або спадкова патологія імунної системи можуть сприяти розвитку інфекційного захворювання, зумовленого слабовірулентнимі штамами мікроорганізмів, або виникнення важких інфекцій, пов'язаних з патогенними збудниками.
Недостатність імунної системи зазвичай виникає в результаті впливу кількох чинників. Наприклад, при нейтропенії, що розвивається у пацієнтів, які перенесли пересадку кісткового мозку, підвищена сприйнятливість організму до бактеріальних інфекцій, в той час як внутрішньовенна катетеризація сприяє розвитку інфекції, викликаної Staphylococcus epidermidis.
Медичні маніпуляції часто порушують фізичні бар'єри на шляху інфекції (наприклад, катетеризація).
Нейтропенія як причина інфекції при імунодефіциті
Гранулоцитопенію зазвичай спостерігають при гострій лейкемії або її лікуванні. Ризик розвитку інфекції залежить від тривалості і тяжкості нейтропенії. Бактериемию у таких хворих виявляють у 40-70% випадків. Найбільш часто виділяють гра-мотріцательние бацили (бактерії сімейства Enterobacteriaceae і роду Pseudomonas). Вони поширюються по організму в результаті пошкодження кишечника протипухлинними препаратами і опроміненням.
Крім того, в етіології сепсису важливу роль відіграють фамположітельние мікроорганізми (S. epidermidis, S. mitis, S. oralis, S. aureus, Corynebacterium jeikeium і представники роду Enterococcus).
Незважаючи на те що в більшості випадків розвиток кандидозу обумовлено прийомом антибактеріальних препаратів, у пацієнтів з нейтропенією грибкові інфекції можуть виникати de novo. Останнім часом все частіше повідомляють про мікозах, викликаних дріжджовими грибами, такими як Candida krusei (характерна природна стійкість до дії протигрибкових засобів), різними видами пологів Aspergillus (викликають інвазивні захворювання) і Fusarium, а також Pseudallescheria boydii і Trichosporon beigelii.
Лікування лихоманки у пацієнтів з нейтропенією. Емпірична терапія включає карбапенем (або цефтазидим) і амікацин. Якщо лихоманка жевріє, то додатково призначають глікопептидні антибіотики. Пізніше, якщо лихоманка зберігається, висока ймовірність розвитку мікозів, тому для лікування використовують амфотерицин В і ітраконазол.
Профілактика інфекції у пацієнтів з нейтропенією. Імовірність розвитку інфекції у пацієнтів з нейтропенією помітно знижується, якщо в лікарні їх поміщають в індивідуальний бокс і постачають стерилізованої їжею і водою. Велике значення має дотримання стерильного режиму не тільки медичним персоналом (миття рук і використання одноразових гумових рукавичок), але і відвідувачами (носіння халатів і масок). Повітря, що надходить в палату, необхідно пропускати крізь фільтр спеціальної очищає від грибкових спор системи.
Прийом нистатина і амфотерицину В всередину дозволяє знизити ймовірність розвитку грибкової інфекції. Досить ефективні препарати - флуконазол та ітраконазол. У деяких медичних центрах застосовують профілактичну терапію 4-фторхінолонами, дія яких спрямована проти факультативних анаеробів кишечника (при збереженні анаеробної флори).
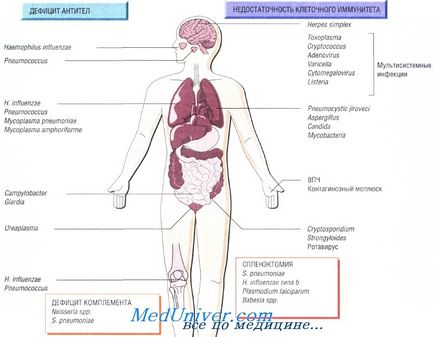
Недостатність Т-клітинного імунітету як причина інфекції при імунодефіциті
Недостатність Т-клітинного імунітету може бути обумовлена ВІЛ-інфекцією, протипухлинною хіміотерапією, прийомом глюкокортикоїдних препаратів або трансплантацією органів. Природжений дефіцит виявляють досить рідко. Він може бути пов'язаний тільки з недостатністю функції Т-лімфоцитів або супроводжуватися гипогаммаглобулинемией.
Збудники інфекції при недостатності Т-клітинного імунітету. Основні збудники - внутрішньоклітинні патогенні мікроорганізми і паразити:
• Toxoplasma gondii, Strongyloides stercoralis;
• Mycobacterium tuberculosis, M. avium-intracellulare;
• Listeria monocytogenes, Cryptococcus neoformans, Pneumocystis jiroveci;
• віруси простого герпесу, цитомегаловірус, вірус оперізувального герпесу і кору.
При ускладненні кору гигантоклеточной пневмонією і енцефалітом у таких хворих захворювання може придбати загрозливими для життя.
Діагностика інфекції при недостатності Т-клітинного імунітету. Для діагностики інфекційних захворювань застосовують різні методи дослідження. Для посіву у пацієнтів відбирають не менше, ніж два зразка крові, взятих з різних місць.
Гіппогаммаглобулінемія як причина інфекції при недостатності Т-клітинного імунітету
Пацієнти, які страждають зчепленої з Х-хромосомою агамма-глобулінеміей, входять до групи підвищеного ризику зараження різними інфекціями в перші 6 міс своєму житті, в той час як люди з іншим імунодефіцитом мають підвищений ризик протягом усього життя. Функціональна гипогаммаглобулинемия виникає у хворих з множинною мієломою.
Збудниками рецидивуючих респіраторних захворювань у таких людей вважають Streptococcus pneumoniae, недавно відкриту Mycoplasma amphoriforme і не має капсули Haemophilus influenzae (викликає бронхоектазію). Персистуючі інфекції викликають представники пологів Giardia, Cryptosporidium і Campylobacter. Знизити частоту виникнення рецидивуючих інфекцій допомагає внутрішньовенне введення імуноглобуліну.
Недостатність комплементу як причина інфекції при недостатності Т-клітинного імунітету
Вроджену недостатність комплементу спостерігають досить рідко. Недостатність останніх компонентів системи комплементу (С7-С9) викликає втрату здатності лизировать грамнегативнібактерії, в зв'язку з чим підвищується сприйнятливість пацієнта до рецидивуючим інфекцій, викликаним мікроорганізмами роду Neisseria. Недостатність альтернативного шляху системи комплементу призводить до розвитку важких стрептококових інфекцій (S. pneumoniae), наприклад менінгіту.
Придбана недостатність системи комплементу часто виникає при системний червоний вовчак.
Маннозасвязивающій лектин шлях активації комплементу. Широкий спектр бактерій, грибів, вірусів і найпростіших прикріплюються до клітин організму господаря за допомогою маннозасвязивающего лектина. Є дані, що при деяких видах його недостатності саме ці мікроорганізми викликають найбільш часті і важкі захворювання у людей з певними генотипами.
Інфекції виникають після спленектомії
Щорічно після видалення селезінки в 1% випадків спостерігають розвиток важкого сепсису, при цьому найчастіше захворювання виникає у немовлят і дітей. Найвищу смертність відзначають після спленектомії, виконаної з приводу лімфоми і таласемії. У пацієнтів з серповидно-клітинною анемією розвивається функціональна аспленія. Ризик розвитку сепсису може з часом знизитися, але ніколи не зникне остаточно.
Найбільш поширений збудник інфекцій (дві третини всіх випадків) - Streptococcus pneumoniae, але Н. influenzae і Е. coli також грають важливу роль в етіології інфекційних захворювань у таких пацієнтів. Крім того, спленектомія підвищує сприйнятливість організму до інфекції, викликаної Capnocytophaga canimorsis (особливо після укусів собак). Малярія також може протікати вкрай несприятливо (фульмінантна форма).
Профілактика інфекції після спленектомії. Після видалення селезінки всім пацієнтам необхідно провести вакцинацію, спрямовану проти S. pneumoniae, менінгококів і Н. influenzae типу В. Більш ефективна імунізація з використанням білкових кон'югованих вакцин. У деяких випадках для профілактики застосовують пеніцилін V (в низьких дозах).
Пацієнтів слід попереджати про те, щоб вони повідомляли свого лікаря про будь-які ознаки лихоманки, а також проінструктувати їх щодо прийому антибіотиків (щоб уникнути затримки лікування).