
Гострий коронарний синдром (ГКС) - будь-яка група клінічних ознак або симптомів, що дозволяє підозрювати гострий інфаркт міокарда (ГІМ) або нестабільну стенокардію (НС).
Класифікація ОКС
- Гострий інфаркт міокарда
- Інфаркт міокарда з підйомом сегмента ST (ІМП ST)
- Інфаркт міокарда без підйому сегмента ST (ІМБП ST)
- Інфаркт міокарда, діагностований щодо змін ферментів, по біомаркерів, по пізнім ЕКГ-ознаками
- Нестабільна стенокардія (НС)
Критерії діагнозу ІМпST
- Підвищення і / або подальше зниження рівня біохімічних маркерів некрозу міокарда в крові (переважно серцевих тропонінів), якщо їх концентрація як мінімум в одній пробі крові перевищує верхню межу норми, прийняту в даній лабораторії *, і є як мінімум одне з наступних свідчень ішемії міокарда:
- клінічна картина ішемії міокарда;
- зміни ЕКГ, що вказують на появу ішемії міокарда (виникнення зсувів 5Т-Т, блокади ЛНПГ);
- поява патологічних зубців Q на ЕКГ;
- поява ознак втрати життєздатного міокарда або порушень локальної скоротливості при використанні методик, що дозволяють візуалізувати серце.
- Непередбачена ВСС, включаючи зупинку серця, часто на тлі симптомів, що дозволяють запідозрити ішемію міокарда, у хворих з імовірно гостро виникли підйомом сегмента ST, гостро виникла блокадою ЛНПГ, або ознаками свіжого тромбу в КА при КАГ і / або патологоанатомічному дослідженні. При цьому смерть наступила до появи можливості забору зразків крові або раніше, ніж відзначається підвищення біохімічних маркерів некрозу в крові.
- При ТБА у хворих з початково нормальним рівнем біохімічних маркерів некрозу міокарда в крові їх підвищення понад 99-го перцентиля ВМН * свідчить про розвиток некрозу міокарда, обумовленого цим втручанням. За угодою, збільшення вмісту біохімічних маркерів некрозу міокарда в крові, що перевищує в 3 рази цей рівень, має трактуватися як безперечний ІМ в результаті ТБА. Варіант: ІМ внаслідок документованого тромбозу стента.
- При операції КШ у хворих з початково нормальним рівнем
- Ознаки ГІМ, виявлені при патологоанатомічному дослідженні.
Особливості перебігу ІМ у хворих на цукровий діабет
- частота народження артеріальної гіпертензії вище (хоча є роботи, в яких вказується, що клінічно значуща артеріальна гіпертензія не обтяжувати перебіг інфаркту міокарда);
- вище частота раніше перенесеного ІМ;
- значно більше частота розривів міокарда (це значна проблема, тому що за даними нашої клініки питома вага розривів міокарда
- До кінця лікування у хворих без цукрового діабету спостерігалася позитивна динаміка ключових показників систолічної функції (достовірно знизилися кінцевий діастолічний об'єм і кінцевий систолічний об'єм, зросли фракція викиду і хвилинний обсяг серця), в той час як у хворих на діабет ці показники не змінилися.
- Для хворих на ІМ без зубця Q цукровий діабет також є важливим обтяжливим фактором. Трансформація цієї патології серця в Q-ІМ у хворих на діабет спостерігається в 4 рази частіше. Рефрактерная нестабільна стенокардія, при якій хворі потребують коронарографії та ангіопластики, спостерігається у 30% хворих на цукровий діабет.
- У діабетиків більш виражені порушення нейрогуморальної активації (активована симпато-адреналової системи), дисфункція ендотелію, є виражені Гемокоагуляційні порушення.
- На окрему увагу заслуговують метаболічні порушення при цукровому діабеті.
Цільові рівні глікемії
За результатами клінічних дослід-ваний для більшості хворих є такі показники:
- 5,0 - 7,8 ммоль / л
- Припустимо періодичне підвищення глікемії до 10 іммоль / л
- Необхідно уникати глікемії нижче 4-5 ммоль / л
Показання до інсулінотерапії у хворих на ЦД
- СД 1-го типу,
- Гіперглікемія при вступі стійко вище 10 ммоль / л,
- Терапія високими дозами стероїдів,
- Парентеральне харчування,
- Загальний важкий / критичний стан
- Кардіогенний шок, виражена застійна серцева, важка постинфарктная стенокардія
- артеріальна гіпотонія
- Важкі порушення серцевого ритму
- Будь-яка ступінь порушення свідомості
- Періопераційної період, в тому числі майбутня в найближчі години хірургічна реваскуляризація коронарних артерій
Тактика інсулінотерапії у хворих на ЦД з ОКС
- Найбільш оптимальним методом швидкого і керованого досягнення компенсації вуглеводного обміну є безперервна внутрішньовеннаінфузія інсуліну (НВІІ) короткої дії, при необхідності - з інфузією глюкози (5%, 10%, '/, ()% і залежно від рівня глікемії і обсягу рідини, що вводиться)
- Для забезпечення безпечного та ефективного управління глікемії методика НВІІ і глюкози проводиться через роздільні інфузійні системи. по стандартному протоколу, навченим персоналом
- НВІІ (і глюкози) проводиться на тлі повсякчасного визначення глікемії (після стабілізації стану - кожні 2 години)
- Хворі СД з ОКС, без порушення свідомості та інших перерахованих вище ускладнень, здатні самостійно приймати їжу, можуть перебувати на п / к інтенсифікує-ванною інсулінотерапії, за умови, якщо вона дозволяє підтримувати цільовий діапазон глікемії і уникати гіпоглікемії
Пероральна цукрознижуючих терапія при ОКС
- Вільні СД з ОКС з низьким ризиком смерті / ІМ, у яких клінічні та інструментально-лабораторні ознаки ОКС ліквідуються на етапі вступу в клініку, можуть перебувати на терапії ПСМ або глініди, за умови, якщо вона дозволяє підтримувати цільовий діапазон глікемії і уникати гіпоглікемії.
- Метформін протипоказаний будь-яким хворим СД з ОКС через неможливість оперативного управління глікемії, ризику розвитку лактат-ацидозу при розвитку тканинної гіпоксії і невивченою впливу на ранні та віддалені клінічні результати ОКС
- Застосування тіазолідиндіонів при ОКС строго протипоказано.
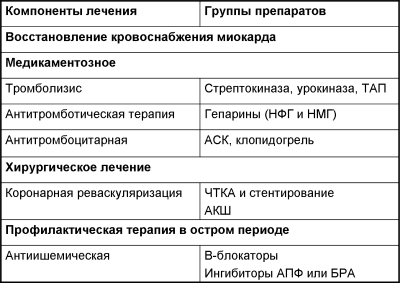
Блокатори адренорецепторів при ІМпSТ
Початкова доза 250 мг. Першу таблетку, не покритий кишковорозчинною оболонкою, слід розжувати. Підтримуюча доза 75-160 мг 1 раз на добу.
Навантажувальна доза 300 мг * (при заплановану первинної ТБА може бути збільшена до 600 мг). Застосовується в комбінації з АСК, або в якості монотерапії при неможливості використовувати АСК. Тривалість застосування клопідогрелю в поєднанні з АСК після ТЛТ або у випадках, коли реперфузійного лікування не проводилося, - по крайней мере, до 4 тижнів, після ТБА зі стентуванням - до 1 року.
Блокатори ДП IIb / IIIa рецепторів тромбоцитів
Використовуються при виконанні ТБА в ранні терміни захворювання.
В / в болюс 0,25 мг / кг з негайним початком інфузії 0,125 мкг / кг / хв (максимально 10 мкг / хв). Введення почати за 10-60 хв до ТБА, продовжувати під час неї і в наступні 12 год. Контроль нь, Нt. числа тромбоцитів початково, через 2, 6, 12, 24 ч від початку введення препарату. При зниженні числа тромбоцитів <100000 в 1 мкл отмена антитромботической терапии, <50000 в 1 мкл - инфузия тромбоцитарной массы. В течение 3 суток после введения нежелательны в/м инъекции и катетеризация сосудов.
В / в болюс 0,25 мг / кг за 10-60 хвилин до ТБА. Контроль нь, Нt, числа тромбоцитів початково, через 2,6,12, 24 ч від початку введення препарату. При зниженні числа тромбоцитів <50000 в 1 мкл - отмена антитромботической терапии, инфузия тромбоцитарной массы. В течение 3-х суток после введения нежелательны в/м инъекции и катетеризация сосудов
Антикоагулянти прямої дії
Супровід ТЛТ. в / в болюс 60 М Е / кг (але не більше 4000 М Е), потім інфузія з початковою швидкістю 12 МО / кг / год (не більше 1000 МО / год). Підбір дози під контролем АЧТЧ (повинно перевищувати верхню межу норми в 1,5-2 рази). АЧТЧ визначати через 3, 6,12 і 24 години після початку введення препарату, а потім через 6 годин після кожної зміни дози. Тривалість інфузії 48 год (інфузія може бути більш тривалою у хворих з високим ризиком артеріальних ТЕ, тромбозом вен ніг і тазу або ТЕЛА).
Супровід ТБА. в / в болюс 70-100 МО / кг (при супутньому застосуванні блокаторів ДП пь / Ша рецепторів тромбоцитів 50-70 МО / кг). Уточнення дозування під контролем АВС, яка повинна складати 300-350 с (при супутньому застосуванні блокаторів ДП пь / Ша рецепторів тромбоцитів 200-250 с). Перше визначення АВС через 2-5 хв після болюса НФГ. потім кожні 20-30 хв протягом всієї процедури ТБА. При необхідності додаткові болюсні введення НФГ 20 МО / кг. Застосування НФГ припиняється після успішного закінчення процедури. Пристрій для введення катетерів може бути видалено з стегнової артерії через 4-6 год при значеннях АВС <150 с или раньше, если используется доступ через лучевую артерию. Профилактика венозного тромбоза и ТЭЛА. п/к введение 7500-12500 МЕ 2 раза в сутки или 5000 МЕ 3 раза в сутки (контроля АЧТВ не требуется).
Супровід ТЛТ. у чоловіків з рівнем креатиніну в крові <2,5 мг/дл (220 ммоль/л) и женщин с уровнем креатинина в крови <2,0 мг/дл (220 ммоль/л) в/в болюс 30 мг, через 15 мин п/к живота в дозе 1 мг/кг 2 раза в сутки до 8-го дня болезни или выписки из стационара, если она произошла раньше. Первые 2 дозы для п/к введения не должны превышать 100 мг. У лиц>75 років початкова в / в доза препарату не вводиться, а підтримуюча зменшується до 0,75 мг / кг (перші 2 дози не повинні перевищувати 75 мг). При зниженій функції нирок (кліренс креатиніну <30 мл/мин) препарат вводится п/к в дозе 1 мг/кг один раз в сутки. Сопровождение ТБА. если после п/к инъекции препарата в дозе 1 мг/кг прошло не более 8 ч, дополнительного введения антикоагулянтов не требуется. Если этот срок составляет 8-12 ч, то непосредственно перед ТБА следует ввести эноксапарин в/в в дозе 0,3 мг/кг. Устройство для введения катетеров может быть удалено из бедренной артерии через 6-8 ч после последней п/к инъекции эноксапарина и через 4 ч после в/в введения препарата.
Профілактика венозного тромбозу та ТЕЛА:
п / к 40 мг 1 раз на добу.
Супровід ТЛТ, а також у випадках, коли реперфузійного лікування не проводиться. у хворих з рівнем креатиніну в крові <3,0 мг/дл (265 ммоль/л) в/в болюс 2,5 мг; со вторых суток п/к живота в дозе 2,5 мг 1 раз в сутки до 8-го дня болезни или выписки из стационара, если она произошла раньше.
Профілактика венозного тромбозу та ТЕЛА '. п / к 2,5 мг 1 раз на добу.
Тромболітики (фібринолітики)
В / в 1 мг / кг МТ (але не більше 100 мг): болюс 15 мг; подальша інфузія 075 мг / кг МТ за 30 хв (але не більше 50 мг), потім 0,5 мг / кг (але не більше 35 мг) за 60 хв (загальна тривалість інфузії 1,5 ч). Застосовується в поєднанні з АСК, клопідогрелем і антикоагулянтами прямої дії (НФГ протягом 48 год, переважно еноксапарин до 8-го дня хвороби або виписки зі стаціонару, якщо вона сталася раніше).
В / в інфузійно 1500000 МО за 30-60 хв. Застосовується в поєднанні з АСК і клопідогрелем; можливе введення антикоагулянтів прямої дії (НФГ протягом 48 год, переважно фондапарінукс або еноксапарин до 8-го дня хвороби або виписки зі стаціонару, якщо вона сталася раніше).
В / в болюсом: 30 мг при МТ <60 кг, 35 мг при 60-70 кг, 40 мг при 70-80 кг; 45 мг при 80-90 кг и 50 мг при МТ>90 кг. Застосовується в поєднанні з АСК, клопідогрелем і антикоагулянтами прямої дії (НФГ протягом 48 год, переважно еноксапарин до 8-го дня хвороби або виписки зі стаціонару, якщо вона сталася раніше).
Асистент кафедри госпітальної терапії ГОУ ВПО ЧГМА
к.м.н. Кофман Ю.Ю.