ГЛАВА 9 ДИСТРОФІЇ
Точна поширеність дистрофий невідома, так як легкі і середньотяжкі її форми реєструють рідко. Важку ступінь дистрофії виявляють приблизно у 2% дітей в нашій країні і значно частіше (у 10-20% дітей) в країнах з низьким економічним рівнем розвитку. Пренатальну дистрофію діагностують у 10-22% доношених дітей і у 25% недоношених.
Виділяють три види дистрофії.
• Гіпотрофія (дефіцит маси тіла по відношенню до зростання).
• паратрофії (один з варіантів паратрофии - ожиріння).
- З переважанням маси тіла над зростанням.
- З надлишковими масою тіла і ростом.
- З нормальними масою тіла і ростом.
• Гипостатура (рівномірне відставання маси тіла і росту від вікових норм).
Крім того, дистрофії можуть бути первинними (переважно аліментарним), зумовленими білково-енергетичної недоста- точністю, і вторинними, які супроводжують інші вроджені та набуті захворювання.
Гіпотрофія - найбільш поширений і значимий вид дистрофії. За часом виникнення її поділяють на три форми:
• пренатальну, що розвинулася до народження дитини (рис. 9-1 на вклейці);
• постнатальную, що виникла після народження;
• змішану, що сформувалася під впливом причин, що діяли на організм дитини внутрішньо-і позаутробного.
Внутрішньоутробна (пренатальна) дистрофія обумовлена несприятливими умовами і різними факторами, такими, що порушують правильне розвиток плоду.
• Юний (до 20 років) або літній (після 40 років) вік вагітної.
• Інфекційні та соматичні захворювання вагітної.
• Гестози в будь-якому триместрі вагітності.
• Професійні шкідливості у обох батьків.
• Патологія плаценти (виявляють у більшості випадків, якщо виключені всі перераховані вище фактори, а у дитини діагностовано пренатальна дистрофія).
Внеутробной (постнатальна) дистрофія може бути пов'язана як з екзогенними впливами, так і з ендогенними факторами, визи- вающими вторинну дистрофію.
• Основні екзогенні фактори постнатальної дистрофії:
- аліментарні: білково-енергетична недостатність, зумовлена кількісно або якісно несбалансірован- ним харчуванням, дефіцит мікроелементів (цинку, міді, селену
- інфекційні: кишкові інфекції, повторні ГРВІ, особливо ускладнені рецидивуючим отитом;
• До ендогенних етіологічних чинників постнатальної дистрофії відносять:
- пороки розвитку та хромосомні захворювання;
- ензімопатії і мальабсорбції (як первинні, так і вторинні);
- аномалії конституції (див. розділ «Аномалії конституції»);
У розвитку пренатальної дистрофії головну роль відіграють порушення матково-плацентарного кровообігу і внутрішньоутробна гіпоксія плода, що призводить до розладу трофічних функцій ЦНС. Патогенез постнатальної гіпотрофії незалежно від її походження та форми може бути представлений як єдиний патофізіологічний процес, в основі якого лежать порушення травлення і зниження збудливості кори головного мозку. У спрощеному вигляді цей процес можна представити у вигляді схеми (рис. 9-2).
Гипостатура, мабуть, обумовлена глибоким ураженням нейроендокринної системи (частіше внутрішньоутробним).
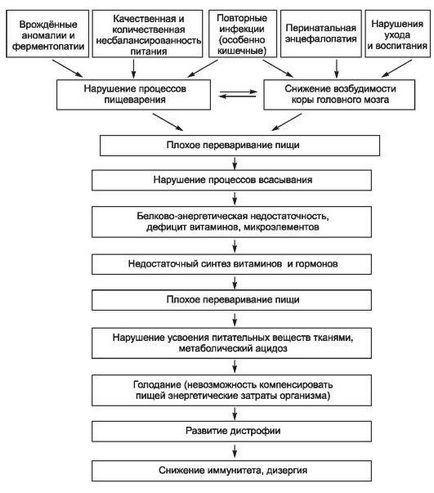
Мал. 9-2. Патогенез дистрофії.
Клінічна картина залежить від форми дистрофії і ступеня тяжкості захворювання.
Розрізняють легку (I ступінь), середньотяжким (II ступінь) і тяжё- лую (III ступінь) гіпотрофію.
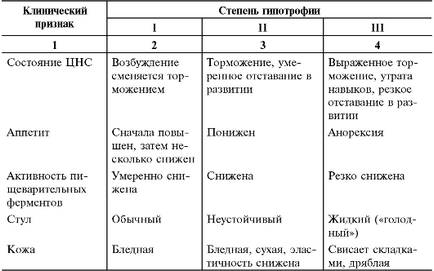
Гіпотрофія I ступеня помітна тільки при уважному огляді дитини. Зазвичай його стан задовільний, апетит знижений помірно, шкіра гладенька, еластична, бліда, внутрішні органи і фізіологічні відправлення без видимих відхилень. Тургор тканин знижений, товщина підшкірної жирової клітковини на животі значно менше норми, але на обличчі і кінцівках збережена. Дефіцит маси тіла становить 10-20% в порівнянні з середніми показниками. При обстеженні відзначають диспротеінемія і зниження активності травних ферментів.
Гіпотрофія II ступеня супроводжується зниженням емоційного тонусу і активності дитини, апатією, млявістю, адинамією, затримкою розвитку психомоторних функцій і мови, поганим апетитом. Шкіра бліда, суха, лущиться. Еластичність і тургор тканин знижені, як і м'язовий тонус. Підшкірна жирова клітковина збережена на обличчі, але значно зменшена або відсутня на животі і кінцівках. Дефіцит маси тіла по відношенню до зростання становить 20-30% на тлі відставання в рості на 2-4 см. Крива наростання маси тіла уплощена. Коливання температури тіла протягом доби (до 1? C) і постійно холодні кінцівки свідчать про розлад терморегуляції. Часто відзначають тахіпное, аритмичное жорстке дихання, приглушеність серцевих тонів, схильність до тахікардії і артеріальної гіпотензії. При насильницькому годівлі виникає блювота, нерідко бувають запори. Часто приєднуються інтер куррентние захворювання (наприклад, отит, пієлонефрит, пневмонія). При лабораторних дослідженнях виявляють гіпохромною анемію, гіпо- та диспротеінемія, значне зниження активності травних ферментів.
Гіпотрофія III ступеня (атрофія, аліментарний маразм) викликає значні порушення загального стану дитини: сонливість, байдужість, дратівливість, негативізм, виражену затримку в розвитку, втрату вже придбаних навичок і умінь, анорексію. Зовні дитина нагадує скелет, обтягнутий сухою шкірою блідо-сірого кольору, що звисає складками на сідницях і стегнах. Особа старече, зморшкувате, трикутної форми. Підшкірна жирова клітковина відсутня всюди, включаючи щоки, так як зникають грудочки Біша, властиві дітям. Тканини повністю втрачають тургор,
м'язи атрофічний, але їх тонус зазвичай підвищений в зв'язку з розладами електролітного балансу і неврологічними нарушені- ями. Дефіцит маси тіла становить понад 30%, крива її наростання абсолютно плоска або знижується. Виражені ознаки зневоднення: спрага, западання великого джерельця і очних яблук, Афоня, сухість кон'юнктиви і рогівки, яскраве забарвлення слизової оболонки губ, тріщини в кутах рота ( «рот горобця»). Температура тіла зазвичай знижена і коливається в залежності від температури ок- ружа середовища; іноді виникають невмотивовані підйоми до субфебрильних значень. Кінцівки постійно холодні. Дихання поверхневе і аритмичное. Часто виявляють безсимптомні ателектази і гіпостатична пневмонію. Пульс рідкісний, слабкий, АТ низький, тони серця приглушені. Живіт втягнутий або роздутий і напружений. Печінка і селезінка зменшені в розмірах. У більшості випадків відзначають дискинетические розлади шлунково-кишкового тракту: відрижка, блювання, прискорений рідкий стілець. Сечовипускання рідкісне, малими порціями.
Коротка диференційно-діагностична характеристика ступенів гіпотрофії приведена в табл. 9-1.
Таблиця 9-1. Характеристика ступенів гіпотрофії

Квашиоркор - варіант дистрофії у дітей 2-4-го року життя в тро- пическое і субтропічних країнах. Виникає після відлучення від грудей при харчуванні переважно рослинною їжею (білкове голодування), супутніх інфекційних захворюваннях і інших несприятливих факторах. Основні симптоми: значна затримка у фізичному і психомоторному розвитку, дифузна депигментация шкіри і волосся, випадання волосся, місяцеподібне обличчя, пастозність і набряки тканин, м'язова атрофія при частково збереженому підшкірному жировому шарі, важка ступінь анемії, прояви рахіту.
Гіпостатура зазвичай виявляють при народженні дитини. Характерні блідість і сухість шкірних покривів, зниження тургору тканин, функціональні розлади з боку ЦНС і внутрішніх органів, ознаки порушення обміну речовин і метаболічний ацидоз, низька опірність організму дитини будь-якого впливу зовнішнього середовища. У порівнянні з іншими формами дистрофії для Гіпостатура типово більш стійке порушення нервової і ендокринної регуляції процесів обміну речовин, росту і розвитку організму, в зв'язку з чим вона погано піддається лікуванню. При відсутності всіх інших симптомів дистрофії гіпостатура може бути варіантом норми (наприклад, конституціональна низькорослість).
Паратрофія частіше розвивається при перегодовування дитини грудним молоком, сухими молочними сумішами, солодкими соками або при незбалансованому харчуванні з надлишком вуглеводів і дефіцитом білка (наприклад, при надмірному харчуванні кашами), особливо у малорухомих дітей з ексудативно-катаральним або лімфатико-гіпоплас-
тическим діатезом (див. розділ «Аномалії конституції»). Тривалий перегодовування або постійна гіподинамія можуть привести до розвитку ожиріння. Клінічні прояви паратрофии схожі з такими при гіпотрофії, але відсутній дефіцит маси тіла. У дитини відзначають нестійкість емоційного тонусу, занепокоєння або млявість, адинамию. Старші діти скаржаться на задишку, стомлюваність, головні болі. Апетит виборчий, часто знижений. Шкірні покриви бліді, нерідко пастозні, їх еластичність може бути знижена. Тургор тканин і м'язовий тонус недостатні, незважаючи на хороше або надмірний розвиток підшкірного жирового шару. Клітковина часто розподілена нерівномірно і більш виражена на бёд- рах і животі. Маса тіла і зростання відповідають віковим параметрам або перевищують їх, статура часто диспропорциональное. Як і при гіпотрофії, виражені порушення білкового, водно-сольового, вітамінного і інших видів обміну. Можливий ацидоз. Нерідкі функціональні і морфологічні зміни внутрішніх органів, зниження імунологічної захисту (часті захворювання дихальних шляхів, отити, інфекції сечових шляхів). Можливий рясний рідкий пінистий стілець з кислим запахом.
Діагноз дистрофії грунтується на характерних клінічних симптомах, що включають зниження тургору тканин, послідовне зникнення або зменшення товщини підшкірної жирової клітковини на животі, кінцівках і обличчі (або надмірне і нерівномірне її відкладення), відставання маси тіла від зростання, зниження опірності до інфекційних захворювань і різних впливів зовнішнього середовища. У діагнозі вказують вид дистрофії і час її виникнення по відношенню до моменту народження (пренатальна, постнатальна). При гіпотрофії уточнюють її ступінь, етіологію і період розвитку (початковий, прогресування, реконвалесценції).
Первинну дистрофію слід диференціювати з вторинної, викликаної пороками розвитку шлунково-кишкового тракту та інших органів, спадковою патологією, органічним ураженням ЦНС, ендокринними захворюваннями. У випадках важкої гіпотрофії, яка не піддається звичайній терапії, а також при паратрофии і ожирінні, особливо поєднаних із значним відставанням в психомоторному розвитку, дистрофія частіше буває вторинною.
Гіпостатура диференціюють від захворювань, що супроводжуються різким відставанням у фізичному розвитку, перш за все від нанізм, а також конституціональної низькорослості.
• Непропорційний нанізм, викликаний хондродистрофія, вродженої крихкістю кісток або тубулопатій, відрізняється від Гіпостатура грубої патологією скелета, яку неможливо пояснити на рахіт, нерідко супроводжують дистрофії. Рентгенограми кісток і показники фосфорно-кальцієвого обміну дозволяють виключити ці захворювання.
• Пропорційний нанізм обумовлений поразкою гіпофіза (гіпофізарний нанізм) або важкої вродженої патологією серцево-судинної і дихальної систем. Рідко проявляється при народженні, зазвичай розвивається пізніше. Труднощі виникають при диференціальної діагностики від нанізм, обумовленого нечутливістю тканин організму до СТГ. При цьому захворюванні у дітей при народженні бувають низькі показники маси і довжини тіла, а в подальшому надбавка в зростанні і масі тіла вкрай незначна. Однак клінічні і лабораторні ознаки дистрофії відсутні.
Лікувальні заходи залежать від виду дистрофії і ступеня її тяжкості. Перш за все вони включають усунення етіологічних чинників, організацію режиму і оптимальних для дитини умов навколишнього середовища. Першорядне значення має дієтотерапія. Необхідні також санація вогнищ хронічної інфекції, лікування супутніх захворювань, попередження вторинних інфекцій, боротьба з гіподинамією.
Дієта становить основу раціонального лікування дистрофії (в першу чергу гіпотрофії). Дієтотерапію можна розділити на два етапи:
• з'ясування переносимості різної їжі;
• поступове збільшення обсягу їжі і корекція її якості до досягнення фізіологічної вікової норми.
Перший етап триває від 3-4 до 10-12 днів, другий - до одужання.
• «омолодження» дієти - застосування продуктів харчування, призначених для дітей більш молодшого віку (грудне молоко, кисломолочні адаптовані суміші на основі гідролізатів білка);
• дробове харчування - часте годування (наприклад, до 10 разів на добу при гіпотрофії III ступеня) зі зменшенням кількості їжі на один прийом;
• щотижневий розрахунок харчової навантаження за кількістю білків, жирів і вуглеводів з корекцією відповідно до збільшення маси тіла;
• регулярний контроль коректності лікування (ведення харчового щоденника із зазначенням кількості їжі, випитої рідини, діурезу і характеристики стільця; складання «ваговій кривий», копрологическое дослідження та ін.).
Розрахунок харчування при гіпотрофії I ступеня виконують на що повинна (відповідну віку) масу тіла дитини з повним задоволенням його потреб в основних інгредієнтах їжі, мікроелементах і вітамінах. При гіпотрофії II і III ступенів в перші 2-3 дні обсяг їжі обмежують до 1 / 3-1 / 2 для долженствуют маси тіла. В подальшому його поступово збільшують до 2 / 3-3 / 5 добового раціону здорової дитини. Відсутній обсяг харчування заповнюють рідиною - овочевими та фруктовими соками, 5% розчином глюкози. Після досягнення належного за віком обсягу їжі кількість білків і вуглеводів розраховують на що повинна масу тіла, а жирів - на фактичну. Якщо у дитини в процесі збільшення кількості їжі немає диспепсії, а маса тіла збільшується (зазвичай це відбувається через 1-12 днів від початку лікування), поступово проводять якісну корекцію харчування, всі інгредієнти розраховують на що повинна масу тіла (білки і жири - 4-4 , 5 г / кг, вуглеводи - 13-16 г / кг).
Ферменти обов'язково призначають при будь-якого ступеня гіпотрофії як через збільшення харчової навантаження при лікуванні, так і в зв'язку
зі зниженням активності власних ферментів шлунково-кишкового тракту хворого. Ферментотерапію проводять тривалий час, змінюючи препарати: сичужні ферменти ( «Абомин»), панкреатин + жовчі компоненти + гемицеллюлаза ( «Фестал» і ін.), При великій кількості нейтрального жиру і жирних кислот в копрограмме - панкреатин ( «Панзинорм»). Патогенетично обгрунтовано та застосування вітамінів, в першу чергу аскорбінової кислоти, піридоксину і тіаміну. Стимулююча терапія включає чергуються курси маточного молочка (апілак), пентоксил, женьшеню та інших засобів. При розвитку інфекційного захворювання вводять Ig.
Профілактику доцільно розділити на антенатальную і постнатальную.
• Антенатальна профілактика включає планування сім'ї, санітарна освіта батьків, боротьбу з абортами, лікування захворювань майбутньої матері, особливо хвороб статевої сфери, охорону здоров'я вагітної [раціональне харчування, дотримання режиму дня, прогулянки на свіжому повітрі, переклад на легку роботу (при несприятливих умови праці ), виключення паління та інших шкідливих звичок].
• Постнатальная профілактика включає природне вигодовування зі своєчасною його корекцією, дотримання режиму і правил догляду за дитиною, правильне виховання, попередження і лікування інфекційних та інтеркурентних захворювань, диспансерний нагляд з щомісячним (до 1 року) зважуванням і виміром довжини тіла.
Прогноз залежить перш за все від можливості усунення причини, що призвела до розвитку дистрофії, а також від наявності супутніх захворювань. При первинній аліментарній і аліментарно-ін- фекціонной дистрофії прогноз цілком сприятливий.