Так, туберкульозний інфільтрат в фазі розпаду може нагадувати абсцес легені. Обидва захворювання часто починаються гостро, з вираженими явищами інтоксикації, кашлем з виділенням мокроти, кровохарканням і утворенням порожнини розпаду в інфільтративно-пневмонічні фокуси. Останнім часом, очевидно, в зв'язку із застосуванням в початковій фазі пневмонії антибіотиків, а також через змінену мікробної флори багато хворих абсцесом легкого порівняно рідко виділяють при кашлі велика кількість мокротиння з неприємним запахом. Досить часто запальний процес носить абортивний характер. Але по ряду симптомів можна розрізнити ці захворювання. Абсцес легені, як правило, ускладнює гостру або тривалу пневмонію. Він виникає іноді після оперативного втручання на внутрішніх органах, при поширенні інфекції з будь-якого гнійного вогнища, при інфікуванні инфарктной пневмонії і т. Д. Захворювання на перших порах протікає гостро з лихоманкою неправильного типу, ознобом, виділенням гнійної сливкообразной мокротиння, іноді з домішкою крові, іноді «повним ротом», неприємного запаху або присмаку. При цьому визначаються лейкоцитоз, виражене зрушення нейтрофілів вліво, лімфопенія, прискорена ШОЕ. Досить швидко, особливо при переході абсцесу в хронічну форму, кінцеві фаланги рук і ніг набувають характеру «барабанних паличок».
Рентгенологічно при формуванні абсцесу в пневмонічний фокусі, який часто розташовується в типових для неспецифічногозапалення частках і сегментах, починає відображатися неправильної форми повітряна порожнина з нерівним контуром, який в подальшому швидко вирівнюється і згладжується. У порожнині нерідко виявляються секвестри і на відміну від туберкульозної каверни - значна кількість рідини. Навколишнє пневмоническая зона має гомогенний характер і нечіткий зовнішній контур, що поступово переходить в надлишковий легеневий малюнок в результаті інтерстиціального запалення і гіперемії. У зоні перифокального запалення і навколо нього відсутні характерні для туберкульозу осередки. Гострий абсцес часто швидко виліковується, а на його місці залишаються лише інтерстиціальні або рубцеві зміни без вогнищ навколо. При хронічному перебігу абсцес легені в міру розсмоктування перифокального запалення може нагадувати сформовану туберкульозну каверну. Однак грубі рубці навколо, складчастість стінки, неправильна форма порожнини, відсутність навколо вогнищ і, нарешті, особливість локалізації відрізняють хронічний абсцес легені від туберкульозної каверни
Дифдіагностика з бронхоектатичної хворобою
В якійсь мірі нагадує деструктивний туберкульоз бронхоектатична хвороба, яка проявляється періодичними загостреннями і інтоксикацією, кашлем з виділенням мокроти, кровохарканням, наявністю хрипів в легенях, а рентгенологічно - нерівномірним пневмосклерозом і порожнинними утвореннями за рахунок розширених бронхів. Бронхоектатична хвороба часто виникає в дитинстві, повільно прогресує протягом багатьох років. Її патогенез іноді пов'язаний з пороком розвитку бронхів, а здебільшого з повторною недостатньо ефективно леченной пневмонією, хронічним бронхітом, ускладненим перебігом коклюшу та кору та ін. При цьому порушується дренажна функція бронхів, виникає обтураційний ателектаз легкого і відбувається застій секрету. На цьому грунті розвивається інтерстиціальний склероз, деформуються і розширюються бронхи переважно в нижніх частках легких (А. Я. Цігельнік, 1968).
Під час ремісії хворі виділяють трохи слизисто-гнійної мокроти, але при загостренні вона приймає тришаровий характер і виділяється у великій кількості (до 300-500 мл), нерідко з домішкою крові. Періодично наступають легеневі кровотечі. При приєднанні вторинної інфекції, головним чином у хворих з мішечкуватими бронхоектазами, мокрота набуває неприємний запах. У ній, як правило, відсутні мікобактерії туберкульозу і еластичні волокна, а виявляються здебільшого гемолітичний і негемолітіческій стафілококи, рідше інша бактеріальна флора. Як і при хронічному абсцесі, у хворих бронхоектатичної хворобою кінцеві фаланги пальців мають вигляд «барабанних паличок». В одних і тих же ділянках легких у них постійно вислуховуються сухі, середньо- і вологі і звучні хрипи, іноді на тлі бронхіального дихання.
Тільки при так званих сухих і центрально розташованих бронхоектазах відсутні або слабо виражені фізичні зміни, але при загостренні процесу вони, як правило, виявляються.
При рентгенологічному дослідженні в легенях виявляються переважно в нижніх частках грубопетлістие і тяжістие ущільнення легеневої тканини і нерівномірні плевральні зміни. На їх фоні відображаються циліндричні бронхоектази у вигляді широких парних смужок, що йдуть від кореня легенів до периферії, і МІШКОПОДІБНИХ розширені бронхи у вигляді множинних гроздьевідних просвітлінь або фокусних утворень при заповненні бронхоектазів рідиною. Найбільш чітко ці зміни бронхів виявляються при контрастному дослідженні, яке дозволяє виявити сухі бронхоектази. Звертає на себе увагу, крім того, відсутність вогнищ навколо бронхоектатичних порожнин, що є одним з ознак, що відрізняють це захворювання від туберкульозу (рис. 15).
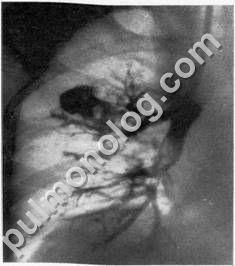
Мал. 15. кістовідного бронхоектази у верхній частці правої легені (бронхограмма).
Слід мати на увазі, що при туберкульозі легень, а також після його затихання або вилікування бронхи деформуються. У таких випадках при бронхографії, переважно в зоні основного патологічного процесу, можна виявити помірне циліндричний або мешотчатое розширення сегментарних, субсегментарних і дрібних бронхів. Але при цьому здебільшого відсутні характерні клінічні симптоми бронхоектатичної хвороби: хворі не виділяють у великій кількості мокротиння; у них рідше бувають легеневі кровотечі; кінцеві фаланги їх пальців зазвичай не змінені, фізичні симптоми більш мізерні
Дифдіагностика з нагноившейся кістою легені
Значно частіше приймають за кавернознийтуберкульоз кісту легких. Досить вказати, що з 118 таких хворих, що спостерігалися І. А. Зворикіним (1959), у 64 був поставлений діагноз кавернозного туберкульозу і вони довго лікувалися в санаторіях та інших протитуберкульозних закладах. У подібних випадках зазвичай безуспішно застосовують туберкулостатичних терапію, штучний пневмоторакс, пневмоперитонеум, френікоалкоголізацію (В. X. Бодар, 1961). Тим часом ряд клініко-рентгенологічних ознак дозволяє встановити природу процесу.
Непаразитарні кісти легенів бувають істинними і помилковими. Перші здебільшого вродженого характеру і виникають як аномалія розвитку органів дихання в утробному періоді або після народження. Придбані, або помилкові, кісти виникають на грунті бронхоектатичних змін, після корових, кашлюкових або стафілококових пневмоній, абсцесу, травми, при лікуванні туберкульозної каверни і т. Д. Великі повітряні порожнини можуть утворюватися також в результаті прогресуючої емфіземи і дистрофії легеневої тканини.
Кісти бувають поодинокими (солітарні) або множинними (полікістозних легке). Одні з них повідомляються з бронхами, інші отшнуроваться від них. Захворювання нерідко протікає без ускладнень, і в цих випадках тривалий час можуть бути відсутніми клінічні симптоми або вони різко виражені. Таких хворих, головним чином дітей, підлітків і людей молодого віку, виявляють при рентгенологічному контролі. При фізичному дослідженні визначають невелике притуплення перкуторного тону з тимпанічний відтінком, ослаблене дихання, іноді вислуховують непостійні дрібні або среднепузирчатие вологі хрипи, зникаючі при глибокому диханні. При утворенні клапанного або вентильного механізму в дренуючих бронх і підвищенні тиску в кістозної порожнини вона значно збільшується в розмірі. При цьому з'являються задишка, ціаноз, болі в грудях, а іноді виникають порушення гемодинаміки і тяжка ядуха.
Якщо кіста ускладнюється неспецифічної інфекцією, то з'являються субфебрильна або фебрильна температура, кашель з виділенням слизисто-гнійної мокроти, кровохаркання, лейкоцитоз. Рентгенологічно при цьому в кісті з'являється рівень рідини, а по периферії - зона перифокального запалення. Ці ознаки нерідко дають привід для встановлення діагнозу деструктивного туберкульозу легень. Тог ж діагноз іноді ставлять у хворих з множинними кістами легенів, ускладненими вторинною інфекцією. Тим часом ряд клінічних даних дозволяє уникнути такого помилкового висновку. Перш за все слід врахувати, що справжні кісти виявляються вже в дитячому віці і, незважаючи па значні розміри, а іноді і на поразку всієї легені, вони часто не відображаються негативно на загальному стані хворого. При цьому в мокроті відсутні мікобактерії туберкульозу і еластичні волокна. Разом з тим при ускладнених кістах може статися їх прорив в плевральну порожнину з подальшим утворенням пневмотораксу та пиопневмоторакса. При туберкульозі легенів таке явище в даний час спостерігається досить рідко.
Важливо правильно оцінити рентгенологічно визначаються зміни в легенях. Солідарна кіста, яка може бути різної величини, має гладку, тонку, рівномірну по товщині, різко окреслену стінку. У товщі її і по периферії немає вогнищ. Ці особливості найбільш чітко виявляються при томографії, при якій відзначаються відтискування і раздвигание оточуючих кісту бронхів і судин. При великих баллонообразное кістах, в яких внаслідок вентильного механізму тиск різко підвищується, спостерігається феномен, описаний в 1943 р А. Е. Прозоровим: при видиху органи середостіння зміщуються в протилежну кісті сторону, при затримці дихання кіста дещо зменшується, а середостіння повертається у вихідне становище.
Неускладнені множинні кісти мають вигляд нерівномірних але величиною, переважно округлої або овальної форми тонкостінних порожнин. При цьому в легеневої тканини не виявляються інфільтративні і вогнищеві зміни. Відсутні масивний пневмосклероз і плевральні зміни. При бронхографії такі порожнини на відміну від одиночних кіст можуть заповнюватися контрастною речовиною. При інфікуванні кіст в них з'являється горизонтальний рівень рідини. Всі ці ознаки дозволяють відрізнити повітряні кісти від туберкульозних каверн (рис. 16).
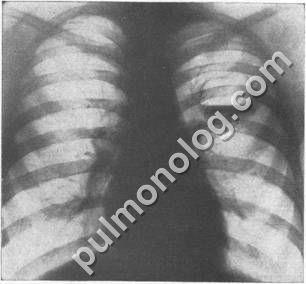
Мал. 16. Нагноівшіеся кіста в лівій легені.
Дифдіагностика з туберкульозної каверною
Іноді в процесі лікування хворих на деструктивний туберкульоз легень виникає необхідність диференціювати залишкові туберкульозні каверни від вторинних емфізематозно-бульозних порожнин, що формуються в результаті рубцево-склеротичних і дистрофічних змін легеневої тканини в зоні колишнього кавернозного процесу. Як правило, у хворих відсутні бацілловиделеніе і клінічна симптоматика. Диференціальна діагностика таких порожнин в основному базується на результатах рентгенологічного дослідження і динамічного спостереження. На відміну від залишкових туберкульозних каверн вторинні емфізематозние булли зазвичай представлені кількома примикають один до одного тонкостінними порожнинами, розташованими між вісцеральної плеврою і внутрілегочнимі рубцово-індуративний змінами на місці колишньої каверни. Їх стінки тонкі, рівні, гладкі і нерідко у місця зіткнення з плеврою мають невеликі трикутні розширення. Ці плеври-пульмональние тяжі разом з плеврою нагадують аркади, характерні для бульозних утворень. Такі порожнини не пов'язані з бронхами, не містять рідину, що не контрастують при бронхографії, які тривалий час зберігають стаціонарний характер, а при наростанні емфіземи і рубцювання легеневої тканини можуть поступово збільшуватися в об'ємі і кількості. Іноді вони зливаються між собою, утворюючи великі булли, що створює картину так званого «зникаючого легкого».
На противагу таким вторинним бульозним порожнинах залишкові туберкульозні каверни, як правило, поодинокі або ізольовані один від одного. Товщина і контури їх стінок нерівномірні, від них в легке і до плеври відходять поодинокі плеври-пульмональние рубці. Дренуючих їх бронх зазвичай чітко виявляється і повідомляється з каверною у вигляді воронкоподібного розширення. При селективної бронхографії залишкові каверни і дренирующие їх бронхи вдається контрастувати.
Дифдіагностика з мікотіческую нагноєннями
Запальні і деструктивні зміни в легенях можуть утворитися при грибкових захворюваннях. зокрема при кандидамікозі. При лікуванні антибіотиками, найчастіше пеніциліном, біоміцином, левоміцетином, почасти стрептоміцином з приводу різних інфекційних і запальних процесів у хворих зі зниженою опірністю організму, особливо у дітей і осіб похилого віку, нерідко розвивається дріжджова пневмонія. Вона проявляється сильним кашлем з відділенням мізерною слизової мокроти, іноді з домішкою крові. Одночасно відзначаються фебрильная або гектическая температура, значна задишка, ціаноз, адинамія. У легких у одних хворих прослуховується багато сухих і вологих дрібнопухирцевих хрипів, у інших, не дивлячись на великі зміни, ці симптоми мізерні або навіть відсутні.
Рентгенологічно при кандидамікозі легких спочатку виявляють інтерстиціальні зміни у вигляді перібронхіту, розширення коренів легень, а потім розсіяні вогнища і фокуси, які іноді зливаються і швидко розпадаються. При цьому утворюються окремі і множинні порожнини іноді з рідким вмістом і виникає реактивне запалення плеври. У таких випадках в мокроті і в культурі з неї знаходять дріжджові гриби і нитки міцелію Candida albicans. Одночасно визначаються позитивні реакції аглютинації і зв'язування комплементу з дріжджовими антигенами (титр 1: 360 і більше), а також шкірні алергічні проби. В гемограмі відзначаються значний лейкоцитоз, лівий зсув іейтрофілов до мієлобластів, лімфопенія, іноді еозинофілія, ШОЕ різко прискорена. Після відміни антибіотиків і призначення ністатину або леворина процес часто ліквідується. При цьому порівняно швидко зникають запальні зміни в легенях, а па місці порожнин розпаду залишається нерівномірний склероз. Всі ці клініко-рентгенологічні особливості і динаміка процесу дозволяють відрізнити кандидоз від деструктивного туберкульозу легень.
Дифдіагностика з порожнинними формами раку
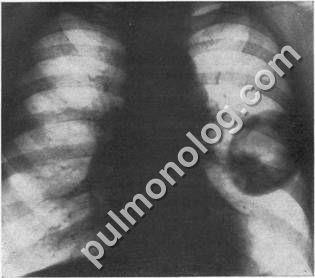
Мал. 17. розпадається периферичний рак в лівій легені
При прогресуванні порожнинної форми раку легені клінічна картина характеризується часто наявністю виражених симптомів інтоксикації, постійними болями в грудях, виділенням мокроти з домішкою крові. В мокроті або в змивах з бронхів можна виявити пухлинні клітини.
Дифдіагностика з емпієма плеври
Абсцес легені, абсцедуючі пневмонії, особливо при наявності декількох порожнин, дуже часто представляють значні труднощі при диференціальної діагностики з гострою емпієма плеври через схожість клінічної та рентгенологічної картини. Вирішальне значення в диффе-ренціальной діагностиці має бронхографія: відтискування бронхіальних гілок, їх деформація характерні для емпієми плеври, а обрив їх у смуг-ти свідчить про абсцес легені.
Дифдіагностика з гіпоплазією