Застосування поліміксинів в клінічній практиці не обмежується лікуванням системних інфекцій. Завдяки властивості практично не абсорбуватися з шлунково-кишкового тракту (ШКТ), а також з поверхні шкіри і слизових, широко поширені лікарські форми, що містять поліміксин В (або інші поліміксини), для місцевого застосування для лікування інфекцій шкіри та м'яких тканин, кишкових інфекцій, захворювань очей (кон'юнктивіти, кератити), зовнішнього та середнього вуха, циститів, емпієми плеври і т.д. До того ж, за допомогою поліміксинів можна ефективно попередити нозокоміальні інфекції (НІ) у хворих, які перебувають у відділенні реанімації та інтенсивної терапії (ВРІТ).
Що таке «селективна деконтамінації кишечника (СДК)»?
Селективна деконтамінації кишечника (СДК) - один з методів комплексної антибиотикопрофилактики гнійно-септичних ускладнень, спрямований на елімінацію умовно-патогенних бактерій з просвіту шлунково-кишкового тракту, що є основним джерелом ендогенного інфікування при самих різних станах. В основі методу лежить застосування комбінації неабсорбіруемих в травному каналі антибiотикiв, основним компонентом якої є поліміксини (зокрема, поліміксин В).
Власне філософія СДК базується на концепції "носійства" найважливіших патогенів-збудників нозокоміальних інфекцій, що становлять загрозу для пацієнтів ВРІТ, а для ефективної реалізації стратегії необхідно виходити з таких понять [2]:
- в основі етіопатогенезу НІ лежить обмежений спектр потенційних патогенів;
- відомо три патогенетичних шляху поширення збудників НІ, і для того, щоб ефективно попередити розвиток НІ, необхідно впливати на кожен з них.
Таким чином, СДК - найважливіша частина системи профілактики, яка включає парентеральне, ентеральне і місцеве застосування антимікробних препаратів.
Передумови до застосування СДК у пацієнтів, що знаходяться в ВРІТ
Застосування методу СДК нерозривно пов'язано з такими поняттями, як «носійство мікроорганізмів» і «колонізація».
З визначення «носійство» в аспекті СДК слід, що це стан, при якому у пацієнта без видимих ознак інфекції виділяють (в будь-яких концентраціях) потенційних збудників НІ з глотки і / або прямої кишки протягом як мінімум одного тижня.
Колонізація - це присутність мікроорганізмів в анатомічних областях, біологічних рідинах і тканинах, які в нормі повинні бути стерильними.
Зазвичай виділяють «здорове» (в оригіналі - «normal» - «нормальне») носійство, яке визначається як тривала присутність одного або більше з наступних 6 мікроорганізмів: Streptococcus pneumoniae, Haemophilus influenzae, Moraxella catarrhalis, Staphylococcus aureus, Escherichia coli and Candida albicans, і «патологічне» носійство, коли виділяють один або більше з таких 9 найважливіших патогенів-збудників НІ: Klebsiella, Proteus, Morganella, Citrobacter, Enterobacter, Serratia, Acinetobacter і Pseudomonas sрр. і Staphylococcus aureus (MRSA).
- Сьогодні прийнято розділяти носійство за ступенем, або кількістю мікробних клітин на 1 мл або 1 г вмісту (або секрету) ЖКГ: високого ступеня (≥105 збудників на 1 мл або 1 г вмісту ЖКГ) і низького ступеня (<105 возбудителей на 1 мл или 1 г содержимого ЖКГ) [3]. В первом случае чрезмерная микробная нагрузка приводит целому ряду неблагоприятных последствий, которые следует рассматривать как фон для развития НИ:
- надмірний ріст бактерій в просвіті шлунково-кишкового тракту є причиною иммуносупрессия: ендотоксини грам (-) бактерій впливають на макрофаги в кишкової стінки, які, в свою чергу, виробляють надмірну кількість цитокінів, які, потрапляючи в системний кровотік, пригнічують активність макрофагів в кишечнику, легенів, печінки і очеревині [4];
- цітокінемія - один з основних ланок патогенезу системної запальної реакції і поліорганної недостатності [5];
- надмірний ріст бактерій в ротоглотці призводить до колонізації верхніх дихальних шляхів (у тому числі за рахунок мікроаспірація, порушення кліренсу трахеї і деяких лікарських маніпуляцій), а транслокация збудників з кишечника визначає гематогенне інфікування легеневої тканини та інших в нормі стерильних органів і тканин;
- нарешті, надмірний ріст бактерій в просвіті шлунково-кишкового тракту, особливо на тлі системної антибіотикотерапії - це найважливіший фактор, що визначає селекцію стійких штамів збудників, що призводить до формування і поширення антибіотикорезистентності в ВРІТ [6-10].
Таким чином, з використанням СДК вдається попередити:
- надлишковий ріст потенційних збудників НІ в шлунково-кишковому тракті;
- вивільнення і кишкову абсорбцію ендотоксинів грам (-) бактерій;
- цітокінемію;
- транслокацию збудників через кишкову стінку і бактериемию;
- формування антібіотікорезістеності.
Що таке «ендогенні і екзогенні НИ»?
Всі випадки НІ можна розділити, виходячи з етіології захворювання, а саме - джерела мікроорганізмів-збудників НІ. Таким чином, існують:
- первинно ендогенні інфекції, найбільш часто зустрічаються НІ (55% від усіх випадків НІ), які розвиваються протягом першого тижня перебування пацієнта в ВРІТ (або іншому відділенні стаціонару); в етіології первинно-ендогенних інфекцій найважливіша роль відводиться мікроорганізмам, які виділяються при «здоровому» носійство і, як правило, ці збудники вже присутні в організмі хворого (в ротоглотці або кишечнику) в момент його надходження в ВРІТ; попередження первинно-ендогенних інфекцій засноване на застосуванні парентеральних антибіотиків широкого спектру дії (стандартом є цефотаксим) для ерадикації патогенів та попередження подальшого носійства. Цефотаксим активний відносно більшості патогенів, що визначають «нормальне носійство, і, створюючи бактерицидні концентрації в слині і жовчі, забезпечує швидку і повну ерадикацію потенційних збудників первинно-ендогенної інфекції. Для ерадикації грибкових патогенів запропоновані режими на основі застосовуваних всередину полієнів, включаючи амфотерицин В і ністатин [10-12].
- Вдруге ендогенні НІ (близько 30% від усіх випадків НІ в ВРІТ), що розвиваються з другого тижня перебування пацієнта в ВРІТ, викликають патогени, що визначають «патологічне» носійство. Ці мікроорганізми потрапляють в організм пацієнта вже ПІСЛЯ надходження його в стаціонар, а їх селекція відбувається НА ТЛІ проведеної терапії (в т.ч. антибактеріальної). Так як ротоглотки і шлунково-кишкового тракту є резервуарами збудників, найефективнішим методом ерадикації є СДК. Поліміксин і аміноглікозиди (тобраміцин, гентаміцин), що становлять основу СДК, активні по відношенню до всіх найважливіших аеробних грамнегативних бактерій-збудників вторинно ендогенних НІ (Klebsiella, Proteus, Morganella, Citrobacter, Enterobacter, Serratia, Acinetobacter і sрр.); до того ж, поліміксин і аміноглікозиди демонструють синергізм антимікробної дії відносно Pseudomonas aeruginosa та інших грам (-) патогенів [13, 14]. У випадках несприятливої епідеміологічної обстановки по MRSA (наприклад, якщо у відділенні протягом місяця був хоча б один випадок верифицированной інфекції, викликаної MRSA) рекомендується до комбінації поліміксин + аміноглікозид додавати ванкоміцин per os [15].
- Екзогенні НІ (15% від усіх НІ в ВРІТ), викликані патогенами, які ніколи не виділяються з ротоглотки і травного тракту пацієнта. Екзогенні інфекції не обмежені будь-якими періодами перебування в ВРІТ і можуть розвиватися в будь-який час після госпіталізації. Найважливішими профілактичними заходами, спрямованими на попередження екзогенних інфекцій є суворе дотримання правил асептики при виконанні інвазивних процедур, що перешкоджають попаданню потенційних збудників НІ в спочатку стерильні органи і біологічні рідини, а також гігієнічні заходи і застосування сучасних антисептиків. Ефективно місцеве застосування антимікробних препаратів, в тому числі паст, що містять поліміксин, аміноглікозиди і ванкоміцин, у хворих з трахеостомою і зонда.
Реалізація стратегії СДК на практиці
Розроблено такі підходи до профілактики НІ у пацієнтів, що знаходяться в ОРИТ:
- все пацієнтам, які потребують штучної вентиляції легенів (ШВЛ) більш, ніж на 2 доби, показаний цефотаксим для знищення збудників, виділених при «здоровому» носійство (Streptococcus pneumoniae, Haemophilus influenzae, Moraxella catarrhalis, Staphylococcus aureus, Escherichia coli) з ротоглотки і шлунково-кишкового тракту; тривалість парентерального курсу - від 4 до 7 днів;
- для попередження найбільш важких «вторинних ендогенних» НІ показана власне СДК, заснована на застосуванні суспензій, паст і гелів з антибіотиками, вводяться в шлунково-кишковому тракті, або наносяться на слизову ротової порожнини; для деконтамінації ротової порожнини гель або пасту наносять на нижні відділи внутрішньої поверхні (слизову) щік, а також в зад-ньобічні відділи ротової порожнини (найпростіший спосіб - нанесення пасти або гелю пальцем в рукавичці); для деконтамінації інших відділів шлунково-кишкового тракту водну суспензію антибіотиків вводять через назогастральний зонд в шлунок; тривалість застосування методу СДК варіює від 7 діб. і більше, що визначається індивідуально відповідно до тяжкості хворого, тривалістю інтубації трахеї і результатами мікробіологічних досліджень в динаміці захворювання; абсолютно показано проведення СДК протягом всього періоду інтубації трахеї і ШВЛ, але також не буде зайвим продовжити її протягом усього періоду перебування пацієнта в ВРІТ [26, 27];
- місцеве застосування сучасних антисептиків і / або гелів і паст з антибіотиками показано для попередження екзогенних НІ (див. таблицю).
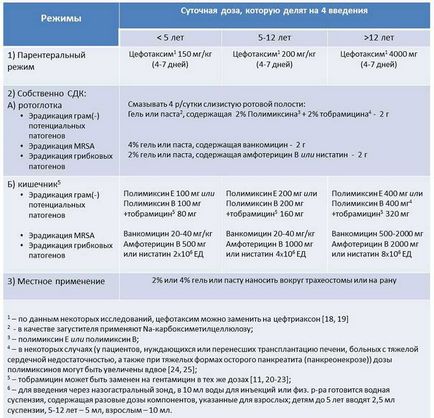
Для контрольна за ефективністю СДК показано культуральне дослідження мазків зі слизової ротової порожнини і прямої кишки на момент надходження і далі кожні 3-4 дні.