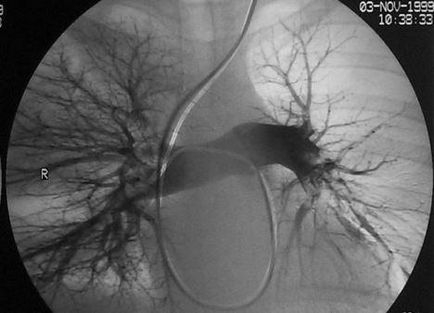
Тромбоемболія легеневої артерії (ТЕЛА) - синдром закупорки гілок легеневої артерії тромбом; характеризується низкою патофізіологічних реакцій, вираженість яких залежить від розмірів згустку крові, ступеня шунта, компенсаторних можливостей правого шлуночка і тяжкості фонової патології.
Таким чином, при швидкому обстеженні можна відразу визначити, відноситься пацієнт до групи високого ризику ранньої смерті чи ні. Надалі для тих, хто не має клінічних ознак високого ризику (шоку, гіпотензії), можна оцінити небезпеку більш точно. Подібний підхід дозволяє в максимально ранні терміни обрати тактику ведення і швидко призначити необхідне лікування.
Алгоритм обстеження хворих з підозрою на ТЕЛА високого ризику - див. Рис. 1.
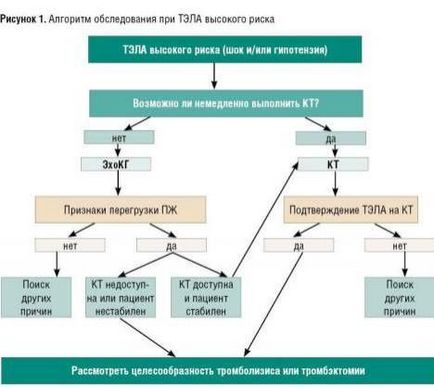
Ехокардіографія - першочерговий метод діагностики для пацієнтів з високим ризиком. ЕхоКГ виконує роль «сортувального» кошти обстеження: не підтверджує діагноз «ТЕЛА», але дозволяє достовірно виключити його і своєчасно направити діагностичний пошук в інше русло. Однак у нестабільних пацієнтів високого ризику, діагноз яких не можна підтвердити за допомогою КТ або вентиляційно-перфузійному сцинтиграфії, допустимо розцінювати позитивні результати ЕхоКГ як непрямий доказ ТЕЛА і негайно починати специфічне лікування. Після стабілізації стану необхідно дообследовать людини для остаточного підтвердження діагнозу.
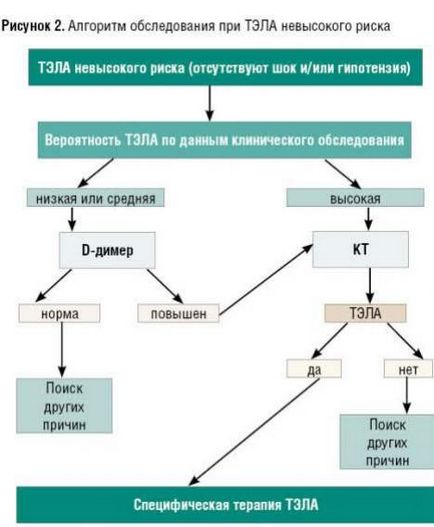
При підозрі на ТЕЛА у пацієнтів невисокого ризику рекомендується інший алгоритм (див. Рис. 2). Хворим з низькою або середньою ймовірністю синдрому показано визначення в крові рівня D-димеру. Метод дозволяє достовірно виключити ТЕЛА при нормальному вмісті D-димера (<500 мкг/л); поскольку повышенный уровень D-димера неспецифичен для этой болезни, то алгоритм позволяет исключить ТЭЛА без дальнейшего обследования у трети больных, и это важно для сортировки пациентов с подозрением на тромбоэмболию.
Алгоритм діагностики ТЕЛА заснований переважно на використанні КТ; попередньо слід виключити хворих, яким КТ не буде потрібно (при високому ризику зробити ЕхоКГ, при невисокому - оцінити ймовірність ТЕЛА і визначити рівень D-димера). І якщо в першому випадку достатньо звичайної (однодетекторной) КТ для підтвердження або виключення ТЕЛА, то в другому рекомендується мультідетекторний КТ: вона дозволяє більш чітко візуалізувати сегментарні і субсегментарние гілки легеневої артерії і достовірно підтвердити або виключити ТЕЛА.
Якщо неможливо виконати мультідетекторний КТ, то діагноз «ТЕЛА» встановлюється при позитивних результатах однодетекторной КТ або потрібна подвійний контроль для виключення ТЕЛА. Негативні показники однодетекторной КТ зіставляються з даними венозної компресійної ультрасонографії. Якщо обидва методи обстеження не виявлять тромбів, діагноз «ТЕЛА» знімається.
- клінічні симптоми тромбозу глибоких вен нижніх кінцівок - 3 бали;
- при проведенні диференціального діагнозу ТЕЛА більш імовірна, ніж інші захворювання - 3 бали;
- тахікардія> 100 уд. / хв - 1,5 бала;
- іммобілізація або хірургічне втручання протягом останніх 3 днів - 1,5 бала;
- тромбоз глибоких вен нижніх кінцівок або ТЕЛА в анамнезі - 1,5 бала;
- кровохаркання - 1 бал;
- онкологічна патологія в даний час або давністю до 6 місяців - 1 бал.
Якщо сума не перевищує 2 балів. ймовірність ТЕЛА низька; 2-6 - помірна; більше 6 балів - висока.
- тахікардія ≥95 уд. / хв - 5 балів;
- тахікардія 75-94 уд. / хв - 3 бали;
- клінічні ознаки тромбозу глибоких вен нижніх кінцівок (біль при пальпації вени і набряк однієї кінцівки) - 4 бали;
- підозра на тромбоз глибоких вен нижніх кінцівок (біль в одній кінцівки) - 3 бали;
- підтверджений тромбоз глибоких вен нижніх кінцівок або ТЕЛА в анамнезі - 3 бали;
- хірургічне втручання або перелом протягом останнього місяця - 2 бали;
- кровохаркання - 2 бали;
- онкопатологія - 2 бали;
- вік старше 65 років - 1 бал.
Якщо сума не перевищує 3 балів. ймовірність ТЕЛА низька; 4-10 - помірна; більше 10 балів - висока.
Лікування ТЕЛА. З огляду на значну небезпеку швидкого розвитку загрозливих для життя ускладнень, а також необхідність агресивної терапії та її ретельного клініко-лабораторного контролю, всі лікувально-діагностичні заходи у гемодинамічно нестабільних хворих з підозрою на гостру ТЕЛА доцільно проводити у відділеннях інтенсивної терапії. Основні напрямки лікування: гемодинамическая і респіраторна підтримка, реперфузія (тромболізис або хірургічне видалення емболів з легеневих артерій), призначення антикоагулянтів. При цьому стратегія залежить від ступеня ризику.
Лікування ТЕЛА у пацієнтів високого ризику
Негайно розпочати антикоагулянтну терапію нефракціонованим гепарином.
Для профілактики подальшого прогресування правошлуночкової недостатності усунути системну гіпотензію - рекомендуються вазопресорні препарати з позитивною інотропною дією. У пацієнтів з низьким серцевим викидом і нормальним артеріальним тиском можна використовувати добутамін і допамін.
Не рекомендується агресивна інфузійна терапія.
Пацієнтам з гипоксемией слід проводити оксигенотерапію.
Якщо ТЕЛА супроводжується кардіогенний шок і / або гіпотензією, показана тромболітична терапія. Для реперфузії при ТЕЛА схвалені:
- стрептокиназа - 1,5 млн ME протягом 2 годин;
- урокиназа - 3 млн ME протягом 2 годин;
- тканинної активатор плазміногену (альтеплаза) - 100 мг протягом 2 годин або 6 мг / кг кожні 15 хвилин (максимально 50 мг).
Якщо тромболізис абсолютно протипоказаний або виявився неефективним, альтернативою реперфузії можуть стати хірургічна емболектомія, а також черезшкірна катетерная емболектомія і фрагментація тромбу.
Лікування ТЕЛА у пацієнтів невисокого (помірного або низького) ризику
Рутинне використання тромболітичної терапії не рекомендовано, але може бути доцільно для деяких пацієнтів з помірним ризиком (не показано при низькому ризику).
Гепарин - 5 діб до розгортання ефекту варфарину:
- нефракціонований - внутрішньовенно болюс 80 од / кг, далі 18 од / кг * год;
- еноксапарин - 1 мг / кг 2 рази або 1,5 мг / кг 1 раз п / к.
Фондапаринукс 1 раз на добу в 3 режимах дозувань - в залежності від маси тіла пацієнта: 5 мг (менше 50 кг), 7,5 мг (50-100 кг) або 10 мг (більше 100 кг).
Варфарин (цільове MHO - 2,0-3,0). Лікування протягом 3 місяців, якщо тромбоемболія спровокована модифікується фактором; не менше 3 місяців, якщо тромбоемболія була спонтанною; постійно при рецидивах ідіопатичною тромбоемболії або в разі збереження факторів ризику.
У пацієнтів, які страждають на онкопатологію і перенесли ТЕЛА, розглянути доцільність застосування НМГ в перші 3-6 місяців; після закінчення цього терміну продовжити антикоагулянтну терапію антагоністом вітаміну К або низькомолекулярних гепарином незалежно від того, курабельних злоякісне захворювання чи ні.
В якості альтернативи варфарину може бути призначений ривароксабан 15 мг 2 рази на день протягом 3 тижнів, потім 20 мг - 1 раз (за схемою застосування варфарину).
Після припинення прийому оральних антикоагулянтів ще 3 роки продовжувати приймати аспірин 100 мг (ASPIRE, WARFASA).
Кава-фільтр: при неможливості використовувати антикоагулянти; при рецидивах, незважаючи на прийом цих препаратів.
Ехокардіографія - першочерговий метод діагностики для пацієнтів з високим ризиком. ЕхоКГ виконує роль «сортувального» кошти обстеження: не підтверджує діагноз «ТЕЛА», але дозволяє достовірно виключити його і своєчасно направити діагностичний пошук в інше русло.
Групи ризику ранньої
смерті
* - зниження систолічного артеріального тиску <90 мм рт. ст. или падение АД на ≥40 мм рт. ст. в течение не менее 15 минут вне связи с аритмией, гиповолемией или сепсисом;
(+) А - при наявності клінічних маркерів високого ризику (шоку, гіпотензії) немає необхідності дозволяти приналежність до групи високого ризику маркерами дисфункції ПШ і пошкодження міокарда.
Матеріал розрахований на лікарів: рентгенендоваскулярної хірургів, кардіологів, швидкої допомоги, загальної практики.
Аліна Корольова, доцент кафедри клінічної фармакології і терапії БелМАПО, кандидат мед. наук;
Юрій Журавков, доцент кафедри поліклінічної терапії БДМУ, кандидат мед. наук.
Аліна Корольова, Юрій Журавков