Пульс досліджують двома пальцями на променевої, скроневої або сонної артерії (рис. 46). У дітей до 1 року пульс зазвичай визначають на скроневої артерії, а у дітей старше 1,5 років - як правило, на променевої артерії. Пульс визначають в спокої (можна під час сну), підрахунок ударів повинен проводитися протягом хвилини. Якщо пульсові поштовхи слідують один за іншим через однакові проміжки часу, то такий пульс називається ритмічним. При неоднакових проміжках часу між ударами говорять про неправильне ритмі, або аритмії. У разі виявлення аритмії необхідно повідомити про це лікаря. Дані про пульс відзначають в температурному аркуші.
Для моніторування пульсу в умовах палати інтенсивного спостереження або амбулаторних умовах в даний час широко використовуються спеціальні датчики - пульсоксиметри (Nonin і ін.), Що дозволяють вимірювати частоту серцевих скорочень і насичення периферичної крові кисню в діапазонах від 18 до 300 уд / хв і від 0 до 100% відповідно. Використовують гнучкі багаторазові датчики,
1 Кількість сечі, що виводиться з організму за певною проміжок часу.
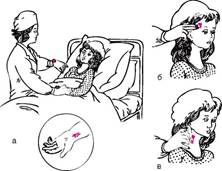
а - на променевої артерії; б - на скроневої артерії; в - на сонної артерії
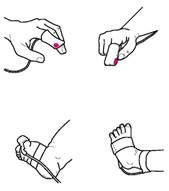
хоча існують і датчики одне - кратного застосування. Датчик дитині надягають на палець руки або на великий палець стопи, а у новонароджених - на стопу (рис. 47). Для забезпечення комфорту при проведенні пульсоксиметрии передбачено застосування спеціальних пружин датчиків кліпсовой конструкції, особливих гідрогелевих матеріалів липких пластирів для фіксації датчиків, які не викликають попрілості шкіри і компресії м'яких тканин, системи тривожного сигналу. Збереження виміряних значень здійснюється в пам'яті приладу. Артеріальний тиск вимірюють за допомогою апаратів з пружинними манометрами - тонометрів і ртутних сфігмоманометрів
Ріва-Роччі (рис. 48). Розрізняють систолічний (максимальне) і діастолічний (мінімальний) артеріальний тиск, тобто тиск крові на стінки судин під час систоли і діастоли. Нормальні величини артеріального тиску коливаються в залежності від віку дітей, часу доби, стану нервової системи та ін.
Для орієнтовного підрахунку артеріального тиску (в міліметрах ртутного стовпа) у дітей старше 1 року можна скористатися наступними формулами:
- систолічний = 90 + 2 п;
- діастолічний = 60 + п, де п - вік в роках.
Вимірювати артеріальний тиск можна в положенні хворого сидячи або лежачи після 5-10 хв відпочинку. На оголене плече вище ліктьового згину щільно накладають манжетку. Над місцем пульсації ліктьової артерії в ділянці ліктьового згину прикладають фонендоскоп. Поступово нагнітають балоном повітря в манжетку, фіксуючи момент, коли зникне звук пульсації крові в посудині. Після цього роблять ще кілька нагнітальних рухів. Потім слід поступово знижувати тиск в манжеті, відкривши вентиль балона. У момент появи звукових ударів реєструють показник манометра. Перший короткий, але досить гучний звуковий удар відповідає величині систолічного тиску. При подальшому зниженні тиску в манжеті тони поступово слабшають. Реєструють також момент зникнення звукових ударів, що характеризує діастолічний тиск.
Надання невідкладної допомоги. При захворюваннях серцево-судинної системи у дітей може досить швидко розвинутися серцева недостатність з виникненням венозного застою. У хворого з'являються серцебиття, задишка, які вимагають надання допомоги.
При задишці хворому допомагають прийняти зручне сидяче положення, завдяки чому полегшується дихання. Для цього під спину підкладають кілька подушок або піднімають головну частину функціонального ліжка. Дитині з задишкою забезпечують максимальний приплив свіжого повітря або дають кисень, одночасно звільняють його від одягу, що стискує, важкої ковдри.
Поява гострих серцево-судинних порушень вимагає надання невідкладної допомоги.
Непритомність - гостро виникає недостатність кровопостачання головного мозку, виражається раптової короткочасною втратою свідомості. До приходу лікаря дитини укладають горизонтально або з
Мал. 48. Вимірювання артеріального тиску:
а - тонометр; б - ртутний сфігмоманометр; в - правильне накладення манжети
кілька опущеним головним кінцем. Забезпечують вільне дихання: розстібають комір, пояс, розслаблюють одяг. Широко відкривають вікна і двері для доступу свіжого повітря. Особа і груди обприскують холодною водою. Дають вдихнути нашатирний спирт, для чого змочену вату підносять до зовнішніх носових ходах. Тіло енергійно розтирають, потім зігрівають грілками, нижню половину тулуба і нижні кінцівки загортають теплою ковдрою. При відсутності ефекту вводять лікарські засоби (підшкірно кофеїн, кордіамін). Якщо ці заходи малоефективні, то починають ШВЛ.
При колапсі, що розвивається внаслідок гострої судинної недостатності і супроводжується швидким падінням артеріального тиску з порушенням кровопостачання насамперед мозку і серця, стан хворого раптово погіршується, з'являються слабкість, блідість, похолодання кінцівок, озноб, ниткоподібний пульс, поті-
ря свідомості. Без надання екстреної медичної допомоги хворий може померти. До приходу лікаря дитини укладають в горизонтальне положення, піднявши нижній кінець тіла, тепло загортають, зігрівають грілками. Важливо через кожні 30-60 хв підшкірно вводити кофеїн, тому терміново готують набір для ін'єкцій, систему для внутрішньовенного вливання (може виникнути необхідність введення, крім кофеїну, і інших лікарських засобів).
Біль в області серця рідко відзначається у дітей. Вона може бути проявом недостатності кровопостачання міокарда. З огляду на, що в генезі болю в області серця істотна роль належить психічного перенапруження і розладів нервової регуляції, основні заходи спрямовані на створення умов комфорту. З цією ж метою використовують настої валеріани, пустирника, краплі валокордина або валосердін (кількість крапель відповідає рокам життя) і ін.
Спазм вінцевих артерій як причина болю в області серця у дітей буває виключно рідко. Для виключення даної патології дитині дають під язик нітрогліцерин. На область серця ставлять гірчичники, до ніг і рук прикладають грілки. З моменту появи скарг на болі в області серця терміново запрошують лікаря.
Пароксизмальна тахікардія - аритмія у вигляді раптово починаються і так само раптово припиняються нападів тахікардії. Невідкладна допомога показана в зв'язку з виникаючим раптово розладом функції міокарда: дитина відчуває сильні і часті серцеві поштовхи, відчуває страх, здавлення в грудях, біль у верхній частині області. Частота серцевих скорочень у 2-3 рази перевищує норму і може досягати 180-200 в хвилину. Для зняття нападу використовують прийоми, що викликають роздратування блукаючого нерва: натиснення на очні яблука, область сонної артерії, черевну аорту, штучне викликання блювоти. Терміново повідомляють лікаря і готують все необхідне для внутрішньовенного введення лікарських засобів.
Зупинка серця можлива при некупирующемся нападі пароксизмальної тахікардії. В цьому випадку хворому негайно проводять ШВЛ, починають закритий масаж серця. В цей же час готують апаратуру і лікарські засоби (адреналін) для відновлення і стимуляції серцевої діяльності.
Техніка непрямого (зовнішнього) масажу серця. Дитину укладають на стіл або ліжко з дерев'яним щитом. Лікар або медична
сестра стає збоку від дитини і одну руку долонею кладе на нижню третину грудини, долонною поверхнею іншої руки натискає на грудину з такою силою, щоб вона прогиналася у напрямку до хребта на 3-4 см (рис. 49). Серце стискається між грудиною і хребтом, при цьому кров надходить із серця в судини - аорту і легеневу артерію. У дітей старшого віку частота натискань на грудну клітку повинна становити не менше 70 в хвилину, у новонароджених - 100-200. У новонароджених масаж серця проводиться двома великими пальцями обох рук або однією рукою, коли тиск здійснюється вказівним і середнім пальцями. Ритмічне здавлювання грудної клітини у новонароджених і дітей грудного віку повинно призводити до зміщення грудини не менше ніж на 1-2 см.
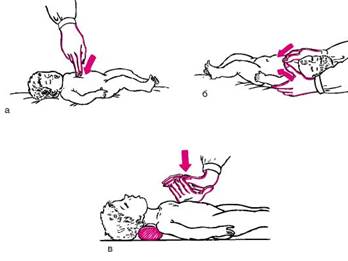
Про ефективність непрямого масажу серця свідчать поява пульсу на сонних, стегнових і променевих артеріях, підвищення артеріального тиску, відновлення самостійного дихання, поява рожевого забарвлення шкірних покривів і видимих слизових оболонок.
При гострої дихальної недостатності допомога полягає в проведенні оксигенотерапії, респіраторно-інгаляційної терапії, ШВЛ.
Оксигенотерапію проводять тривалий час - від декількох годин до декількох діб, безперервно, при постійній концентрації кисню у вдихуваному повітрі, що дорівнює 24-44%. Найважливіша умова оксигенотерапии - дотримання правил асептики. При застосуванні носових катетерів (стерильних) краще використовувати подвійні вигнуті канюлі з м'якого пластику з двома короткими надставками, які, вимірявши попередньо величину введеного катетера, вводять в носові ходи і фіксують за допомогою лейкопластиру на щоці (рис. 42, а, б). Подається кисень обов'язково повинен бути зволожений, для чого його за допомогою апарату Боброва (рис. 42, в) пропускають через стерильну воду.
Крім того, використовують лицьові маски, що створюють певну концентрацію кисню. Кисневі палати малопридатні для контрольованої оксигенотерапии. Більш поширені пластмасові ковпаки і тенти для голови. Вони можуть бути забезпечені дозатором кисню (підсмоктуватиметься пристроєм), що забезпечує певну його концентрацію, і зволожувачем (рис. 42, г).
Респіраторно-інгаляційна терапія полягає в проведенні допоміжної штучної вентиляції легенів (ВІВЛ) в поєднанні з інгаляційної терапією. ВІВЛ проводять за допомогою прессоцікліческіх респіраторів типу «хірологія-1», «Bird-Mark-8», «пневмат». Перші два апарати забезпечені системою «откліканія» на
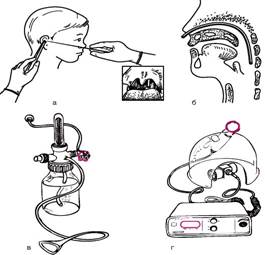
а - визначення довжини вводиться катетера; б - положення катетера в носоглотці; в - апарат Боброва; г - дозатор кисню
власне посилення вдиху хворого і дають можливість здійснювати ВІВЛ в тригерній режимі. Даний метод дозволяє проводити спрямовану оксигенотерапію, інгаляції аерозолів в режимі позитивного тиску в кінці видиху. Особливе значення респіраторно-інгаляційна терапія має в профілактиці і лікуванні післяопераційних легеневих ускладнень.
Штучна вентиляція легенів використовується для підтримки газообміну в організмі. Для проведення цієї процедури дитину необхідно покласти на спину з відкинутою назад головою, щоб поліпшити прохідність дихальних шляхів; розстебнути одяг, що стискує грудну клітку. Якщо в порожнині ротоглотки є блювотні маси або слиз, то їх видаляють за допомогою електровідсмоктувача. Вміст з порожнини рота можна видалити також пальцем, серветкою і т.п.
Для забезпечення вільної прохідності дихальних шляхів голову хворого максимально закидають назад, при необхідності фіксують мову (рис. 43, а, б). Одну руку підкладають під шию, другу кладуть на лоб і проводять ШВЛ способом «з рота в рот» (рис. 43, в) або «з рота в ніс» (рис. 43, г). При ШВЛ першим способом проводить маніпуляцію робить глибокий вдих, щільно притискає свій рот до рота дитини і вдмухує повітря, при цьому ніс затискають першим і другим пальцями. Видих відбувається пасивно внаслідок еластичного будови грудної клітки дитини. При способі «з рота в ніс» повітря вдувають через носові ходи. При обох способах вдихати через рот і ніс треба через хустку або марлю. Частота ШВЛ повинна бути не менше 40 вдування в хвилину у новонароджених і 20 - у дітей старшого віку.
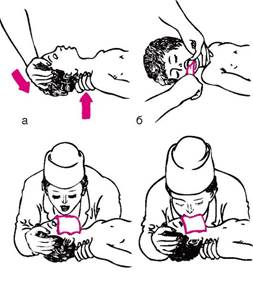
Мал. 43. Техніка штучної вентиляції легенів. Пояснення в тексті
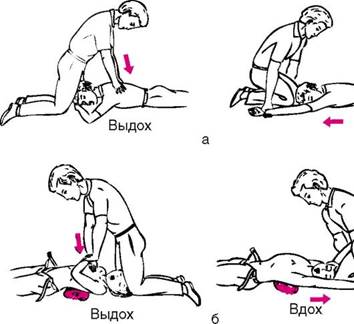
Якщо постраждала дитина знаходиться без свідомості і у нього розтрощена особа або він хворий на поліомієліт, сказ, СНІД, правець, то ШВЛ проводять за допомогою методу Холгера - Нільсена (рис. 44, а) або Сильвестра (рис. 44, б). Частота натискань на лопатки (грудину) у дітей шкільного віку - 16-20 в хвилину, а у дітей дошкільного віку - 20-30 в хвилину до появи самостійного дихання або прибуття лікаря.
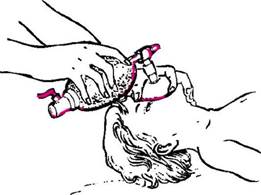
В умовах стаціонару для підтримки штучного дихання використовують дихальний мішок з маскою (типу Амбу). Мішок забезпечений клапаном, який при натисканні на мішок автоматично закривається, і все повітря через маску надходить хворому. Маска повинна щільно охоплювати ніс і рот хворого (рис. 45). ШВЛ здійснюють ритмічним натисканням на мішок з інтервалом близько 2 с для пасивного видиху.
Критеріями ефективності ШВЛ є руху (екскурсії) грудної клітки при вдиху, «дихальний» шум при видиху, зникнення синюшности і мраморности шкірних покривів. Питання про доцільність продовження ШВЛ ручним методом або підключенні хворого до апарату штучного дихання вирішує лікар.