В даний час у всіх країнах зберігається висока поширеність серцево-судинних захворювань (ССЗ), які залишаються основною причиною інвалідизації. У зв'язку з цим оптимізація лікування ССЗ з метою зниження числа непрацездатних осіб є важливим завданням для практикуючих лікарів. Однією з груп препаратів, здатних позитивно впливати на перебіг і прогноз ССЗ, є блокатори рецепторів ангіотензину (БРА). Ефективно знижуючи артеріальний тиск, вони мають цілу низку додаткових плейотропних ефектів і меншою виразністю побічної дії. У статті наведено фармакологічні властивості, клінічна ефективність БРА II у пацієнтів з артеріальною гіпертензією (АГ), хронічною серцевою недостатністю (ХСН) та хронічною хворобою нирок з точки зору доказової медицини та власного досвіду застосування. В цілому число великих успішних рандомізованих клінічних досліджень (РСІ) за оцінкою ефективності БРА II відносно невелика. Однак серед усіх сартанів, мабуть, найбільш успішну «доказову історію» має кандесартан, ефективність якого вивчена при різних ступенях вираженості патологічного процесу. Кандесартан має виражену і тривалу антигіпертензивну і органопротектівное дію завдяки високій спорідненості і міцності зв'язування його з рецепторами ангіотензину 1-го типу. Терапевтична ефективність кандесартану еквівалентна такої інших основних класів антигіпертензивних препаратів. Застосування кандесартану високоефективно при ХСН із систолічною дисфункцією.
Ключові слова: блокатори рецепторів до ангіотензину, артеріальна гіпертензія, хронічна серцева недостатність, кандесартан, систолічна дисфункція лівого шлуночка.
Use of sartans in cardiological practice Gurevich M.A. Kuzmenko N.A. M.F. Vladimirskiy Moscow Regional Research and Clinical Institute Currently, in all countries there is a high prevalence of cardiovascular diseases (CVD), which remain the main cause of disability.That's why an important task for practicing doctors is to optimize the treatment of CVD in order to reduce the number of people with disabilities. Angiotensin receptor blockers (ARB) are the group of drugs that can positively influence the course and prognosis of CVD. Effectively reducing blood pressure, they have a number of additional pleiotropic effects and less adverse effects. The article presents the pharmacological properties and clinical efficacy of angiotensin II receptor blockers in patients with arterial hypertension, chronic heart failure (CHF) and chronic kidney disease from the point of view of evidence-based medicine and treatment experience.In general, the number of large successful randomized clinical trials (RCTs) to evaluate the effectiveness of angiotensin II receptor blockers is relatively small. However, among all the Sartans, candesartan has perhaps the most successful "evidence-based history" and its effectiveness has been studied at various intensities of pathological process. Candesartan, has a strong and prolonged antihypertensive and organ-protective effect due to its high affinity and strength of binding to the receptors of angiotensin type I. The therapeutic efficacy of candesartan is equivalent to other major classes of antihypertensive drugs. The use of candesartan is highly effective in heart failure with systolic dysfunction.
Key words: angiotensin receptor blockers, arterial hypertension, chronic heart failure, candesartan, left ventricular systolic dysfunction.
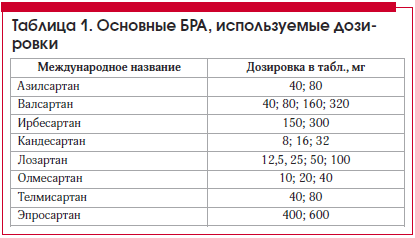
Блокатори рецепторів ангіотензину (Сартана, БРА) надають дію через специфічні рецептори - найбільш вивчені функції 3 типів рецепторів АТ II. Вони впливають через ренін-ангіотензин-альдостеронову систему (РААС) на рецепторном рівні, селективно діють тільки на AT1-рецептори, блокуючи негативні ефекти АТ II. У таблиці 1 наведені основні БРА.
Показання до призначення БРА (АГ) для пацієнтів:
- з наявністю АГ;
- з ознаками гіпертрофії міокарда лівого шлуночка (ГМ ЛШ);
- із супутньою ХСН або безсимптомною дисфункцією ЛШ;
- з мікроальбумінурією (МАУ) діабетичного і недіабетичного генезу;
- з ознаками порушення функції нирок (зниження кліренсу креатиніну <60 мл/мин);
- з постінфарктний кардіосклероз;
- з метаболічним синдромом;
- з цукровим діабетом (СД);
- з ХСН і непереносимістю іАПФ.
Комбінація БРА в комплексній терапії показана при:
- ХСН;
- діабетичної і недіабетичної нефропатії;
- МАУ;
- ГМ ЛШ;
- СД;
- метаболічному синдромі;
- ізольованою систолічною АГ;
- надсадного кашлю при прийомі ІАПФ;
- у хворих похилого віку.
Фармакодинамічними ефектами БРА є: системна вазодилатація; зниження загального периферичного судинного опору (ЗПСО); натрийуретический ефект; антипроліферативну дію; органопротектівнимі ефект.
Приблизно однакова антигіпертензивна ефективність всіх сартанів - в середньому 56-70% при монотерапії зростає до 80-85% при комбінуванні з іншими антигіпертензивними препаратами (АГП) (частіше з діуретиками: гидрохлортиазидом, индапамидом). Блокатори кальцієвих каналів (БКК) також потенціюють антигіпертензивну дію БРА (комбінація БРА з БКК амлодипіном).
БРА по антигіпертензивної ефективності не поступаються діуретиків (25 мг / сут гидрохлортиазида), БАБ (50-100 мг / сут атенололу), БКК (5-10 мг / сут амлодипіну або 20 мг / сут ніфедипіну ретард), іАПФ (10-20 мг / добу еналаприлу або 10-40 мг / сут лизиноприла).
Не всі БРА діють рівномірно протягом 24 год. Кандесартан має тривалим антигіпертонічний дією - до 36-48 год. Максимальний антигіпертензивний ефект більшості БРА досягається через 4-8 тижнів.
БРА показані хворим з ХСН при наявності АГ і ГЛШ. Дозу подвоюють через 3-5 днів при добрій переносимості і відсутності ускладнень. Для кандесартана цільова доза при ХСН - 32 мг / добу, для валсартану - 320 мг / добу, для лозартану - 100 мг / добу. Можливо приєднання БРА (кандесартану або азілсартана) до іАПФ при лікуванні хворих з ХСН і частими декомпенсації для зниження частоти повторних госпіталізацій.
Все БРА мають високу вибірковість дії на АТ 1 рецептори в порівнянні з їх впливом на АТ 2-рецептори. Показник селективності до AT1-рецепторами у кандесартану становить понад 10000: 1, лозартану - 1000: 1, телмісартан - 3000: 1 і ірбесартану - більше 1000: 1.
Органопротектівние ефекти БРА
Відмінності і схожі риси БРА і іАПФ
Принципові відмінності БРА від іАПФ:
- впливають на РААС на рецепторном рівні;
- не впливають на систему брадикініну та інших пептидів;
- селективно впливають тільки на AT1-рецептори і тим самим блокують негативні ефекти АТ II, не пригнічуючи функції АТ2-рецепторів.
Прямий механізм антигіпертензивної дії БРА пов'язаний з блокадою AT1-рецепторів, а побічно - зі стимуляцією АТ 2-рецепторів.
Загальним для цих класів препаратів є антигіпертензивнудію і органопротектівние ефекти, зменшення продукції альдостерону корою наднирників, зниження вироблення адреналіну і норадреналіну. Є й відмінності: для іАПФ показові придушення активності АПФ, зниження вмісту АТ II і підвищення вмісту брадикініну і простагландинів в плазмі крові, для БРА - вплив на рецептори АТ II і відсутність впливу на брадікініновую систему.
Відсутність впливу на брадікініновую систему є причиною дещо меншою антигіпертензивної ефективності БРА. При цьому відсутність впливу на метаболізм брадикініну сприяє відсутності специфічного побічного ефекту іАПФ - сухого надсадного кашлю [8].
При тривалому застосуванні БРА викликають зворотний розвиток ГЛШ у хворих АГ, збільшують нирковий плазмоток, не роблять істотного впливу на швидкість клубочкової фільтрації (СКФ). Вони зменшують екскрецію альбуміну з сечею у хворих АГ при діабетичної нефропатії. БРА не роблять несприятливого впливу на обмін пуринів, метаболізм глюкози і ліпіди крові.
БРА покращують в першу чергу виживаність хворих АГ ускладненого перебігу - з вираженою ГМ ЛШ, порушенням ниркової функції, СД, СН, цереброваскулярним поразкою.
Показана ефективність БРА у хворих з різними формами ХСН і гострим інфарктом міокарда (ІМ). Лікування діуретиками і БАБ асоціювалося зі значно більшою частотою розвитку СД. Асоціація АГП з ризиком розвитку СД - найнижча для БРА і іАПФ.
Антигіпертензивні препарати, що блокують ефекти РААС, такі як іАПФ і БРА, можуть надавати церебропротектівное дію незалежно від їх впливу на рівень АТ [9]. Імовірно це може бути обумовлено тим, що БРА, проникаючи через гематоенцефалічний бар'єр, непрямим чином підсилюють стимуляцію АТ2-рецепторів за допомогою АТ II, який в надлишку утворюється в головному мозку в умовах блокади АТ1-рецепторів.
Додаткові можливості антигіпертензивної терапії кандесартаном
Ефективність БРА багато в чому залежить від сили зв'язування їх з AT1-рецепторами [10].
Кандесартан міцно зв'язується з AT1-рецепторами і повільно дисоціює з утвореної зв'язку з ними. Навіть надмірна кількість АТ II не може витіснити кандесартан з зв'язку з AT1-рецепторами - виникає необоротна блокада AT1-рецепторів [11, 12]. Повільна дисоціація кандесартана з зв'язку з рецепторами сприяє його накопиченню в середовищі і повторному зв'язування з АТ 1 рецепторами. Спорідненість кандесартана до AT1-рецепторами виявилося приблизно в 80 разів вище, ніж у лозартану, і в 10 разів вище, ніж у його активного метаболіту (ЕХР-3174) [13]. За здатністю витісняти АТ II з зв'язку з AT1-рецепторами людини кандесартан також перевершує інші БРА, при перекладі з інших сартанів на кандесартан доведено достовірне зниження артеріального тиску. P. Vanderheyden et al. [14] встановили, що дисоціація напіввиведення з АТ 1 рецепторів складає 152 хв для кандесартану, 5 хв - для лозартану та 31 хв - для EXP-3174.
У лікуванні хворих АГ важливо не тільки досягнення цільових рівнів АТ, але і захист органів-мішеней, що теж є метою терапії. У багатоцентровому проспективному рандомізованому подвійному сліпому дослідженні CATCH (Candesartan Assessment in the Treatment of Cardiac Hypertrophy) вивчали здатність кандесартана (8-16 мг 1 р. / Добу) і іАПФ еналаприлу (10-20 мг 1 р. / Добу) зменшувати масу міокарда у пацієнтів з АГ і ехокардіографічні ознаками ГЛШ. В обох групах досягнуто цільові рівні систолічного і діастолічного АТ, при цьому нормалізація маси міокарда ЛШ відзначено у більшого числа пацієнтів в групі кандесартану в порівнянні з групою еналаприлу (36,3 і 28,6% відповідно) [15].
У проспективному багатоцентровому рандомізованому дослідженні CASE-J (Candesartan Antihypertensive Survival Evaluation in Japan) порівнювали ефективність кандесартану і блокатора кальцієвих каналів амлодипіну у пацієнтів з АГ. Обидва препарати забезпечували однакове зниження частоти серцево-судинних подій, однак у пацієнтів з вихідною ГЛШ кандесартан приводив до достовірно більш вираженого в порівнянні з амлодипіном зменшення маси міокарда ЛШ. Крім того, кількість нових випадків СД було достовірно меншим серед пацієнтів, що приймали кандесартан [16].
висновок
Клас Б А володіє хорошим профілем безпеки та переносимості. Частота розвитку побічних ефектів приблизно відповідає такий при використанні плацебо. Сухий кашель при прийомі БРА виникає у 05-08% хворих, БРА зазвичай не викликають клінічно значущої затримки калію (розвиток гіперкаліємії <1,5%).
Кандесартан довів свою ефективність при ускладнених формах АГ. Крім того, він з безсумнівним клінічним ефектом застосовується при цілому ряді ургентних станів в кардіології та нефрології.
Кандесартан доказово використовується у хворих з ІМ, дисфункцією ЛШ, ГЛШ, ХСН. Надзвичайно цінна можливість його застосування при СД 2-го типу з нефропатією і протеїнурією іншої етіології, ризиком ССО, для зниження ризику виникнення інсульту при АГ і ГЛШ.