На матеріалі клініки очних хвороб Калінінського медичного інституту це ускладнення зустрічалося в 14% випадків звичайної кріоекстракціі і в 4,6% після мікрокріофакіі неускладнених старечих катаракт, т. Е. В 3 рази рідше. Це пояснюється головним чином кращої герметизацією операційної рани при мікрохірургічної техніки операції [Василевич А. І. та ін. 1982]. Основними симптомами відшарування хоріоідеї є її вистояніе в склоподібне тіло, відсутність або зменшення глибини передньої камери, фільтрація післяопераційного рубця і гіпотонія очі. Їй нерідко супроводжують ирритация, гифема, кератопатія. Найчастіше відшарування судинної оболонки розташовується у внутрішньому квадранті очного дна, рідше - в зовнішньому. Розрізняють відшарування хоріоідеї ранні, що виникають в перші 10 днів після операції, і пізні - на 11-14-й день після операції. Останні можуть бути пов'язані, наприклад, зі зняттям швів з операційного розрізу, що супроводжується мікроперфорацією післяопераційного рубця [Клячко Л. І. 1975].
Однією з причин ускладнення служить підвищена проникність судинної стінки внаслідок глаукоми, гіпертонічної хвороби, діабету, вікових атеросклеротичних змін [Філатов В. П. Кальфа С. Ф. 1953; Єрьоміна А. І. 1966; Федорова С. Ф. 1967; Абрамов В. Г. Медова В. В. 1970; Бакурська В. Я. 1970; Корнілова А. Ф. Ханапетова Е. С. Пронякова І. М. 1970; Смеловскій А. С. 1970]. Певну роль відіграє також фільтрація операційної рани внаслідок недостатньої її герметизації [Абрамов В. Г. Медова Г. В. 1970; Монахова В. В. 1970; Смеловскій А. С. 1970; Алексєєв Б. Н. Пісецький С. Ф. 1976; Шмельова В. В. 1981; Inatomi М. et al. 1972; Vancea P. et al. 1973 и др.]. У генезі відшарування судинної оболонки велике значення мають травмування судинного тракту [Бакурська В. Я. 1970; Смеловскій А. С. 1970; Руденко П. А. 1971; Брошевскій Т. І. 1976], гіпотонія, порушення гідродинаміки в афакічних оці, зіничний блок, раптовий перепад тиску в момент операції.
У хворих, які перебували під нашим спостереженням, це ускладнення частіше зустрічалося навесні. Т. І. Брошевскій і співавт. (1982) також частіше спостерігали відшарування хоріоідеї навесні у фазі молодика і останньої чверті. Деякі офтальмологи важливим фактором розвитку ускладнення вважають склеральну розташування операційного розрізу, при якому пошкоджується склеральну шпора [Шмельова В. В. 1981; Kuhnt Н. 1919]. На думку інших, при склеральний розрізах відшарування хоріоідеї зустрічається не частіше, ніж при лімбальних [Корнілова А. Ф. та ін. 1970]. Наші спостереження підтверджують останнім.
С. Г. Пучков (1972) провідне значення в розвитку відшарування хоріоідеї надає операційної травми, яка призводить до набряку циліарного тіла з транссудацией, виникнення в ньому сил деформації. Активний характер процесу деформації веде до виникнення низького тиску під судинною оболонкою і накопичення субхоріоідальной рідини.
В. В. Волков (1973) вважає, що пусковим механізмом відшарування хоріоідеї є післяопераційна деформація (колапс) капсули очі. Надалі деформована склера розправляється і відшаровується від підлягають оболонок. Герметизація рани при дефіциті вмісту очі веде до того, що під склерою виникає вакуум, який поступово заповнюється рідиною. Таким чином, расправляющийся ділянку склери завдяки пружноеластичним властивостями грає істотну роль в утворенні транссудата. Терміни реалізації цього механізму залежать від ступеня вікових змін склери.
На нашу думку, основними факторами, що призводять до відшарування хоріоідеї, слід вважати: 1) фільтрацію операційного рубця внаслідок недостатньої герметизації рани; 2) травмування увеального тракту (особливо циліарного тіла) під час операції; 3) підвищену проникність стінки інтраокуллярних судин. У розумінні механізму розвитку відшарування хоріоідеї ми дотримуємося концепції С. Г. Пучков а.
При дрібної передній камері ока виникає небезпека таких серйозних ускладнень, як передні і вітреокорнеальние синехии, дистрофія рогівки, вторинна глаукома. У подібних випадках не пізніше 6-7-го дня після здрібніння камери ми виробляємо задню трепанацію склери.
У зв'язку з можливістю тяжких наслідків відшарування хоріоідеї (дистрофія рогівки, зрощення в кутку передньої камери ока і в області зіниці, вторинна глаукома та ін.) Необхідні профілактичні заходи. Амбулаторно при підготовці хворих до операції слід проводити курс лікування, спрямований на зменшення проникності і крихкості капілярів [Корнілова А. Ф. Ханапетова Е. С. 1970]. Доцільна нормалізація продукції камерної вологи. Отже, потрібно прагнути до мінімальній травмі циліарного тіла, тому кришталик слід витягувати поступово і повільно. Необхідно уникати післяопераційної гіпотонії і значного травмування райдужної оболонки, так як порушення кровообігу в судинному тракті збільшує проникність судинних стінок. Показано застосування засобів, що зменшують проникність судин і нормалізують тонус очі (місцево атропін, адреналін, всередину аскорутин і ін.). Для профілактики відшарування судинної оболонки А. Т. Ведмеденко (1969) поєднує субкон'юнктивально введення гідрокортизону з пеніциліном, а В. М. Алексєєв (1973) - адреналіну з кортизоном. А. І. Поршнев, М. Г. Калініна (1975) знаходять, що відновлення передньої камери при кріофакіі балансувати розчином знижує частоту ускладнення з 13,6 до 0,8%.
Для профілактики ціліохоріоідальной відшарування пропонується перед основною операцією виробляти задню склеректомію [Філатов В. П. Кальфа С. Ф. +1963], діатермопункцію склери [Краснов М. Л. Шульпіна Н. Б. 1956], введення повітря в передню камеру [Фрадкін М. Я. Могилевська Ф. Я. 1961], цилиарную трепанацію склери [Єрьоміна А. І. 1966], що фільтрує склеротомов [Смеловскій А. С. Благовіщенська І. В. 1968]. А. І.Ереміна (1966) вважає за доцільне проводити профілактичну трепанацію склери в кожному випадку екстракції катаракти. В. В. Шмельова (1981), навпаки, заперечує проти додаткових операцій, а рекомендує ретельну герметизацію операційної рани (10 швів і більше) і рогівкові розташування розрізу.
На нашу думку, доцільно проводити профілактичну трепанацію склери в двох нижніх квадрантах очного яблука, а показанням до неї є поєднання у хворих катаракти з глаукомою, на гіпертонічну хворобу або атеросклерозом. Трепанацію виробляємо в 5-7 мм від лімба. Щоб уникнути поранення судинного тракту початківцям офтальмохірурги і при операції на єдиному оці можна рекомендувати користуватися лезом або обмежувачем до тіпаний, запропонованим В. Н. Голичевим (1977) л Обмежувач являє собою порожнистий циліндр з нержавіючої сталі довжиною 15 мм. З одного кінця він розрізаний на протязі 10 мм, а з іншого, службовця упором, потовщений. Товщина стінки обмежувача 0,8 мм, внутрішній діаметр 3 мм. Розрізаним кінцем його надягають на трепан так, щоб ріжуча коронка останнього на 0,6-0,8 мм виступала за наполегливу кінець обмежувача (рис. 43, а, б). Обмежувач утримується на тіпаний за рахунок тертя. Застосування профілактичної подвійний трепанації склери дозволило нам знизити відсоток відшарування хоріоідеї при звичайній кріофакіі з 14 до 4,6.
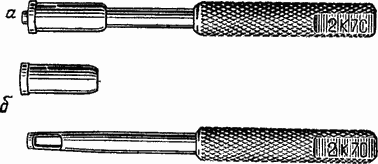
Мал. 43. Трепан з обмежувачем.
а - в робочому стані; 6 - в розібраному вигляді.