Залежно від виду оперативного втручання хворі були розділені на 5 груп. У кожній з цих груп виконувалися:
1) закрита репозиція і остеосинтез кістковими швами (n - 31);
2) закрита репозиція і остеосинтез міні-пластинами (n - 54);
3) відкрита репозиція, гайморотомія і фіксація по В. М. Гневшевой (n - 39);
4) закрита репозиція і остеосинтез переломів виличної кістки скобою-розпіркою (n - 32).
5) закрита репозиція і остеосинтез спицями М. Кіршнера (n - 68).
Всі пошкодження виличної кістки і дуги, в залежності від часу, що пройшов з моменту пошкодження були розділені в кожній групі на три підгрупи:
1) свіжі переломи до 10 діб;
2) застарілі переломи 11-30 діб;
3) неправильно консолідовані і неконсолідовані переломи понад 30 діб.
У першій групі постраждалих (n - 31) з ушкодженням-нями виличної кістки після закритої репозиції і остеосинтезу кістковими швами у всіх випадках отримано позитивні результати. Свіжі переломи спостерігалися у - 24 пацієнтів, застарілі переломи у - 14 і неправильно консолідовані і неконсолідовані переломи у - 3. У чотирьох випадках не вдалося досягти задовільних результатів через тяжких поєднаних застарілих ушкоджень середньої зони особи. Як шовного матеріалу використовувалися титанова дріт, поліамідна нитка. При контрольних оглядах через 1 місяць і 6 місяців після операції скарг пацієнти не пред'являли, асиметрії особи і патологічних змін м'яких тканин в зоні оперативного втручання не відзначалося. Обсяг рухів нижньої щелепи був повним. При вивченні рентгенограм і комп'ютерних томограм зазначалося зрощення уламків. Неврологічна, офтальмологічна симптоматика при усуненні деформації і дефектів виличної кістки. Результати дослідження методом ультразвукової остеометрія пацієнтів першої групи в різні терміни представлені в таблиці 2 (стор. 73). Неврологічна, офтальмологічна симптоматика у віддалені терміни після пошкодження виличної кістки приведена в таблиці 3 (стор. 75).
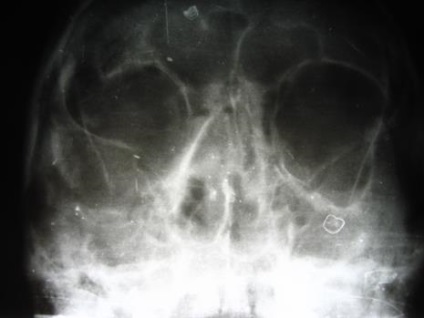
Мал. 21. Рентгенограма кісток лицьового скелета хворого Г. при надходженні
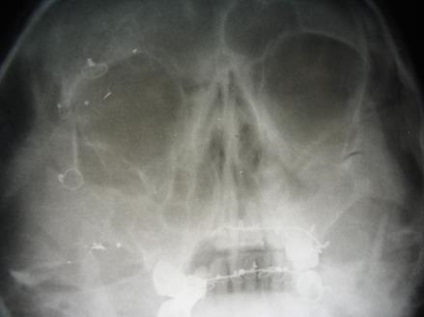
Мал. 22. Рентгенограма кісток лицьового скелета хворого Г. після операції
У другій групі постраждалих (n - 54) з ушкодженням-нями виличної кістки після закритої репозиції для остеосинтезу використовувалися міні-пластини та мікро-пластини. Свіжі переломи спостерігалися у - 39 пацієнтів, застарілі переломи у - 8 і неправильно консолідовані і неконсолідовані переломи - 7. У трьох випадках не вдалося досягти задовільних результатів через тяжких поєднаних застарілих ушкоджень середньої зони особи. В інших випадках отримано позитивні результати. При вивченні рентгенограм і комп'ютерних томограм зазначалося зрощення уламків. При контрольних оглядах через 1 місяць і 6 місяців після операції скарг пацієнти не пред'являли, асиметрії особи і патологічних змін м'яких тканин в зоні оперативного втручання не відзначалося. Обсяг рухів нижньої щелепи був повним. Результати дослідження методом ультразвукової остеометрія пацієнтів третьої групи в різні терміни представлені в таблиці 2 (стор. 73). Неврологічна та офтальмологічна симптоматика у віддалені терміни після пошкодження виличної кістки приведена в таблиці 3 (стор. 75).
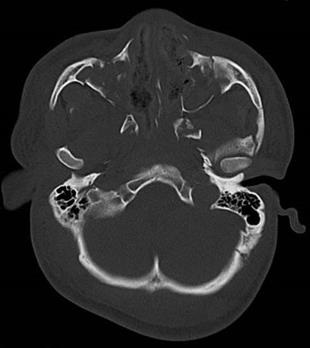
Мал. 23. Комп'ютерна томограма кісток лицьового скелета хворого Б. при надходженні
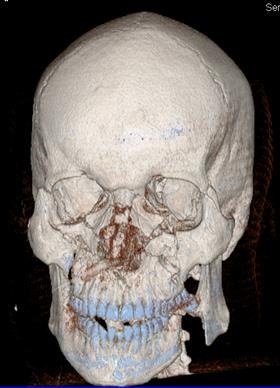
Рис.24. Комп'ютерна томограма кісток лицьового скелета MPR хворого Б. при надходженні
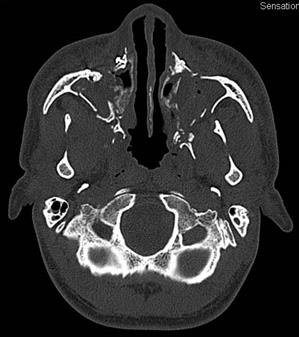
Мал. 25. Комп'ютерна томограма кісток лицьового скелета хворого Б. після операції
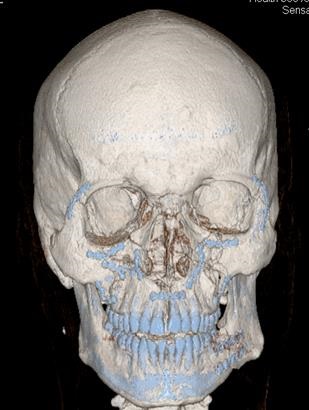
Рис.26. Комп'ютерна томограма кісток лицьового скелета MPR хворого Б. після операції
У третій групі постраждалих (n - 39) з ушкодженням-нями виличної кістки використовувалися відкрита репозиція, гайморотомія і фіксація по В. М. Гневшевой. Свіжі переломи спостерігалися у - 34 пацієнтів, застарілі переломи у - 4 і неправильно консолідовані і неконсолідовані переломи у - 1. Яка Фіксує відламки йодоформна турунда віддалялася на 14 добу. У двох випадках не вдалося досягти задовільних результатів через тяжких поєднаних застарілих ушкоджень середньої зони особи. В інших випадках отримано позитивні результати. При контрольних оглядах через 1 місяць і 6 місяців після операції скарг пацієнти не пред'являли, асиметрії особи і патологічних змін м'яких тканин в зоні оперативного втручання не відзначалося. Обсяг рухів нижньої щелепи був повним.
При вивченні рентгенограм і комп'ютерних томограм зазначалося зрощення уламків. Результати дослідження методом ультразвукової остеометрія пацієнтів четвертої групи в різні терміни представлені в таблиці 2 (стор. 73). Неврологічна, офтальмологічна симптоматика у віддалені терміни після пошкодження виличної кістки приведена в таблиці 3 (стор. 75).
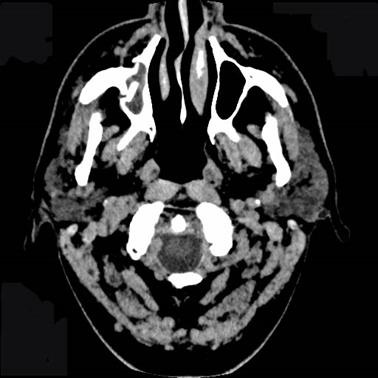
Мал. 27. Комп'ютерна томограма кісток лицьового скелета хворого П. під час вступу
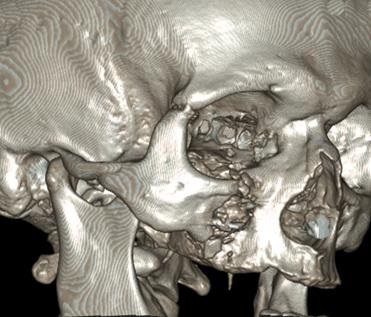
Мал. 28. Комп'ютерна томограма MPR кісток лицьового скелета хворого П. під час вступу
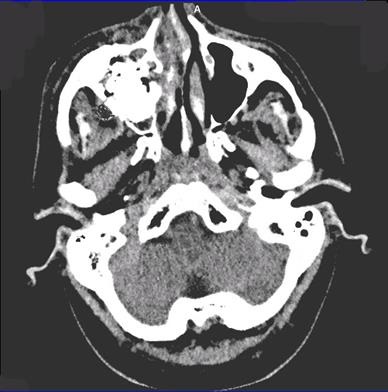
Мал. 29. Комп'ютерна томограма кісток лицьового скелета хворого П. після операції
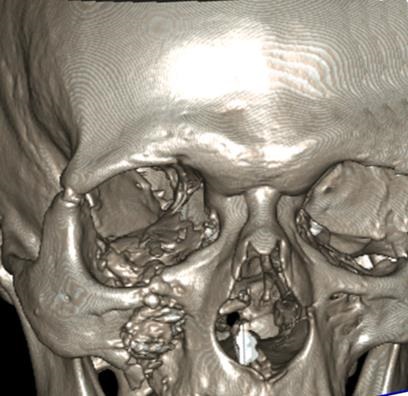
Мал. 30. Комп'ютерна томограма MPR кісток лицьового скелета хворого П. після операції
У четвертій групі постраждалих (n - 36) з ушкодженням-нями виличної кістки після закритої репозиції для фіксації використовувалися дротові скоби-розпірки власної конструкції, виконані з спиць М. Кіршнера. Свіжі переломи спостерігалися у - 17 пацієнтів, застарілі переломи - 11 і неправильно консолідовані і неконсолідовані переломи - 4. У всіх випадках отримано позитивні результати. При контрольних оглядах через 1 місяць і 6 місяців після операції скарг пацієнти не пред'являли, асиметрії особи і патологічних змін м'яких тканин в зоні оперативного втручання не відзначалося. Обсяг рухів нижньої щелепи був повним.
При вивченні рентгенограм і комп'ютерних томограм зазначалося зрощення уламків. Результати дослідження методом ультразвукової остеометрія пацієнтів другої групи в різні терміни представлені в таблиці 2 (стор. 73). Неврологічна та офтальмологічна симптоматика у віддалені терміни після пошкодження виличної кістки приведена в таблиці 3 (стор. 75).
Приклад. Хворий С. 1960 р.н. історія хвороби № 810 надійшов у відділення щелепно-лицевої хірургії МУ «Центральна міська клінічна лікарня № 23» 21.02.08 з діагнозом: забій головного мозку легкого ступеня, перелом правої виличної кістки зі зміщенням. При надходженні призначена судинна, антибактеріальна, симптоматична терапії і місцева гіпотермії. Репозиція правої виличної кістки відкладена до регресу неврологічної симптоматики і зменшення вираженого посттравматичного набряку. 25.02.08 проведена операція: закрита репозиція правої виличної кістки пристроєм власної конструкції, остеосинтез скобою-розпіркою. Призначено антибактеріальна, симптоматична терапії і місцева гіпотермія. Післяопераційний період протікав без ускладнень. 02.03.08 виписаний під спостереження в кабінет реабілітації відділення щелепно-лицьової хірургії (рис. 31, 32, 33, 34, 35, 36).
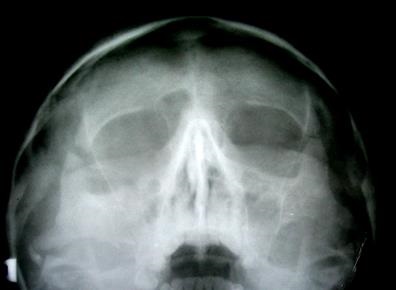
Мал. 31. Рентгенограма кісток лицьового скелета хворого С. під час вступу
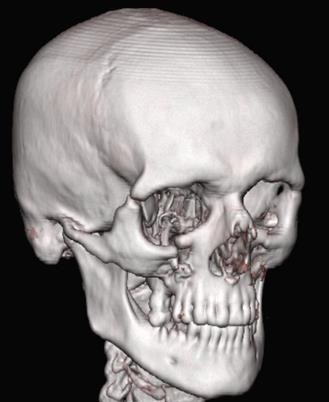
Мал. 32. Комп'ютерна томограма MPR хворого С. до операції
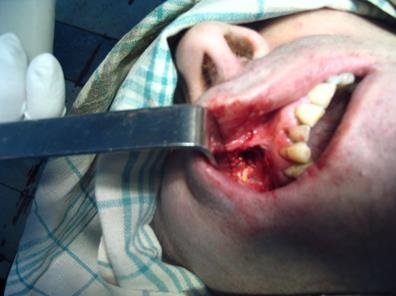
Мал. 33. Вид лінії перелому у хворого С.
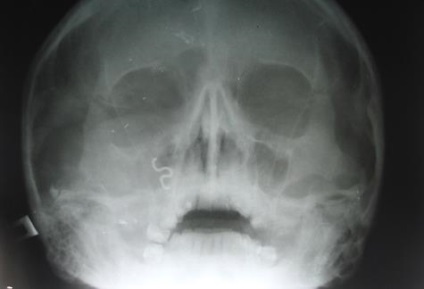
Мал. 34. Рентгенограма кісток лицьового скелета хворого С. після операції
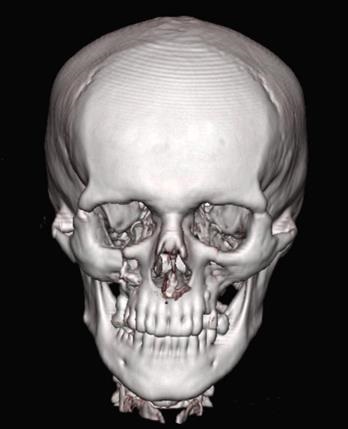
Мал. 35. Комп'ютерна томограма MPR хворого С. після операції
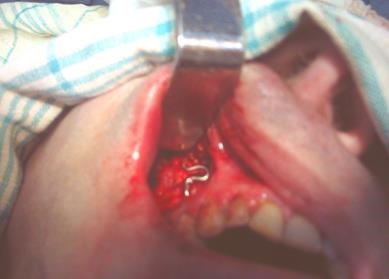
Мал. 36. Фіксація уламків виличної кістки скобою-розпіркою у хворого С.
У п'ятій групі постраждалих (n - 112) з ушкодженням-нями виличної кістки використовувалися закрита репозиція і остеосинтез спицями М. Кіршнера. Свіжі спостерігалися у - 88 пацієнтів, застарілі переломи у - 21 і неправильно консолідовані і неконсолідовані переломи у - 3. У всіх випадках отримано позитивні результати. При контрольних оглядах через 1 місяць і 6 місяців після операції скарг пацієнти не пред'являли, асиметрії особи і патологічних змін м'яких тканин в зоні оперативного втручання не відзначалося. Обсяг рухів нижньої щелепи був повним. Результати дослідження методом ультразвукової остеометрія пацієнтів п'ятої групи в різні терміни представлені в таблиці 2 (стор. 73). Неврологічна, офтальмологічна симптоматика у віддалені терміни після пошкодження виличної кістки приведена в таблиці 3 (стор. 75).
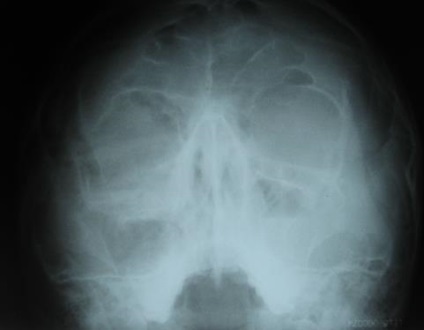
Мал. 37. Рентгенограма кісток лицьового скелета хворого Д. під час вступу
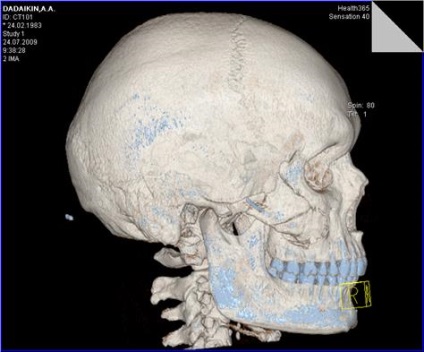
Мал. 38. Комп'ютерна томограма MPR хворого Д. під час вступу
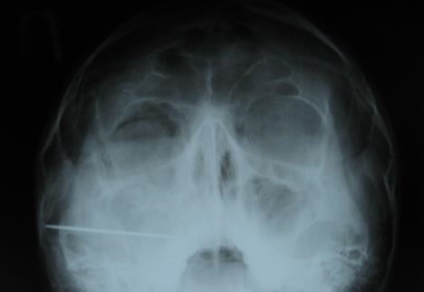
Мал. 39. Рентгенограма кісток лицьового скелета хворого Д. після операції
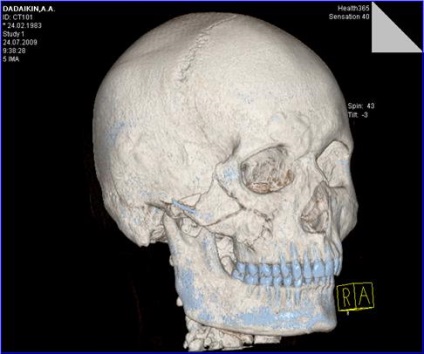
Мал. 40. Комп'ютерна томограма MPR хворого Д. після операції
Термін стаціонарного лікування пацієнтів займав 5-7 днів, в складних випадках до 10 діб. Після виписки всі пацієнти направлялися в кабінет реабілітації нашого відділення. Віддалені результати лікування були вивчені у 224 пацієнтів від двох до шести місяців, анатомічних і функціональних порушень виявлено не було. Частота порушення функцій органів і анатомічних утворень лицьового скелета зареєстровані при обстеженні постраждалих з переломами виличної кістки і дуги в досліджуваних групах через 6 місяців після операції представлені в таблиці 3 (стор. 75).
В якості профілактики запальних ускладнень постраждалим призначали антибактеріальну, протизапальну, десенсибілізуючу, общеукрепляюшую терапію. Місцеву протизапальну дію надавали локальна гіпотермія, фізіотерапевтичні процедури.
Динаміка ступеня зрощення пошкоджень виличної кістки за даними ультразвукової остеометрія
Результати ультразвукової остеометрія
р4 = 0,03 Р5 = 0,025 Р6 = 0,028 р7 = 0,031 р8 = 0,041 р9 = 0,3 р10 = 0,31 р11 = 0,14 р12 = 0,28 р13 = 0,1 р14 = 0,23 р15 = 0 , 15 р16 = 0,31 р17 = 0,3 Р18 = 0,29
р4 = 0,013 р5 = 0,026 Р6 = 0,0098 р7 = 0,017 р8 = 0,0018 р9 = 0,09 р10 = 0,081 р11 = 0,075 р12 = 0,094 р13 = 0,087 р14 = 0,19 р15 = 0,17 р16 = 0,089 р17 = 0,09 Р18 = 0,063
р4 = 0,03 Р5 = 0,016 Р6 = 0,028 р7 = 0,031 р8 = 0,42 р9 = 0,08 р10 = 0,075 р11 = 0,069 р12 = 0,0062 р13 = 0,074 р14 = 0,081 Р15 = 0,0038 р16 = 0, 1 р17 = 0,005 Р18 = 0,0043
Примітка: р1 - достовірність розрахована між показниками до операції і через 1 місяць після операції; р2 - достовірність розрахована між показниками через 1 місяць після операції і через 6 місяців після операції; р3 - достовірність розрахована між показниками до операції і через 6 місяців після операції; р4 - достовірність розрахована між показником 1 групи і показником норми; Р5 - достовірність розрахована між показником 2 групи і показником норми; Р6 - достовірність розрахована між показником 3 групи і показником норми; р7 - достовірність розрахована між показником 4 групи і показником норми; р8 - достовірність розрахована між показником 5 групи і показником норми; р9 - достовірність розрахована між показником 1 групи і показником 2 групи; р10 - достовірність розрахована між показником 1 групи і показником 3 групи; р11 - достовірність розрахована між показником 1 групи і показником 4 групи; р12 - достовірність розрахована між показником 1 групи і показником 5 групи; р13 - достовірність розрахована між показником 2 групи і показником 3 групи; р14 - достовірність розрахована між показником 2 групи і показником 4 групи; р15 - достовірність розрахована між показником 2 групи і показником 5 групи; р16 - достовірність розрахована між показником 3 групи і показником 4 групи; р17 - достовірність розрахована між показником 3 групи і показником 5 групи; Р18 - достовірність розрахована між показником 4 групи і показником 5 групи.
Частота порушення функцій органів і анатомічних утворень лицьового скелета зареєстровані при обстеженні постраждалих з переломами виличної кістки і дуги в досліджуваних групах через 1 і 6 місяців після операції
Клінічні результати оцінювали як хороші, задовільні і незадовільні. До гарних результатів відносили такі результати, коли повністю відновлювалася безперервність виличної кістки, забезпечувалися функціональні і естетичні результати. Добрі та задовільні результати хірургічного лікування наслідків переломів виличної комплексу отримані в 215 (96%) спостереженнях, незадовільні - у 9 (4%).
Задовільні результати характеризувалися відновленням безперервності кістки при хорошому косметичному ефекті. До незадовільним наслідків ставилися ті, коли не вдавалося усунути деформацію з зберігаються функціональними і естетичними порушеннями. Незадовільні результати відзначені в 9 (4%) випадках через пізнє звернення хворих (понад 2 місяців) після перенесеної травми і тяжкості ушкодження.
Аналіз незадовільних результатів дозволив виявити ряд значущих чинників ризику їх розвитку: несвоєчасне звернення хворих, неоптимальний вибір методу репозиції та варіанти фіксації виличної кістки і неповне обстеження. Гнійно-запальні ускладнення відзначені у 13 хворих (6%). Проведення комплексного лікування і облік факторів ризику дозволило знизити кількість подібних ускладнень в основній групі постраждалих до 3%.
Вироблені оперативні втручання, запропонованими способами репозиції і фіксації, дозволили досягти відновлення анатомічної форми і стабільно закріпити фрагменти до настання консолідації з досягненням естетичних і функціональних результатів і зниженням травматичності оперативного втручання.