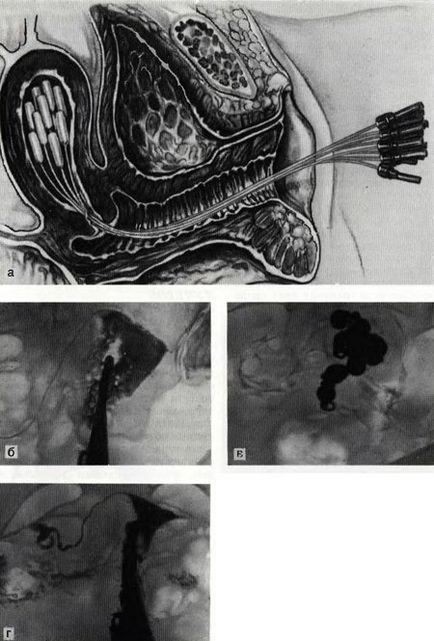
Внутрішньопорожнинна гамма-терапія раку ендометрія
За допомогою запропонованого В. П. Тобілевичем (1968) апарату до початку лікування проводиться гістероцервікографія і одночасно визначається обсяг порожнини матки. Це дає можливість отримати точне уявлення про обсяг і конфігурації порожнини матки, локалізації і формі росту пухлини, стан шийного капала і дозволяє встановити необхідну кількість ланок сконструйованого В. Н. Тобілевичем «цінного аплікатора» для досягнення гомогенного опромінення пухлини. Проведення в процесі і після променевого лікування контрольних гістерографія дозволяє судити про динаміку регресу пухлини і ефективності терапії.
В результаті надають можливість контролювати правильність розташування аплікаторів в порожнині матки, вносити необхідні зміни в умови лікування та встановлювати термін його завершення з урахуванням даних динамічного цитологічного дослідження аспиратов з порожнини матки, а при необхідності - результатів «прицільної» біопсії. Важливе значення має точний дозиметричний контроль.
Результати променевого лікування неоднозначні: в останніх публікаціях вони варіюють від 42,6%, за зведеними даними FIGO [Annual report. 1985], до 60-70% [Титова В. А. 1984; Костроміна К. Н. 1984; Бохман Я. В. 1985]. За нашими даними за 1959-1984 рр. променеве лікування проведено у 390 хворих на РТМ. Внутрішньопорожнинне опромінення проводилося за допомогою джерел опромінення Нивки активності. У більшості хворих застосовувалися модифікації методу заповнення: у 205 ланцюгової аплікатор В. П. Тобілевича, у 52 - кулясті джерела.
У 127 використані лінійні аплікатори, 5-річна виживаність за стадіями: I - 71,9%; II - 60,7; III - 43,1; IV - 22,1%. Відзначено істотний вплив на прогноз ступеня диференціювання аденокарциноми: високодиференційований рак -72,4%; помірно диференційовані - 69,2%; железисто-солідний 56,1%; низькодиференційований - 38,6%.
Погіршення результатів у міру зниження ступеня зрілості пухлини пов'язане з наростанням частоти глибокої інвазії і лімфогенних метастазів. Хороші результати променевого лікування при диференційованої аденокарциноми спростовують уявлення про її низької радиочувствительности. Використання методу заповнення в порівнянні з лінійними джерелами покращує показники 5-річного виживання в середньому на 14%. Сумарні поглинені дози від внутрішньопорожнинного опромінення в точці А становлять 60-100 Гр.
Таким чином, променеве лікування у багатьох хворих на РТМ з протипоказаннями до операції, хоча і поступається хірургічного та комбінованого, дає задовільні результати. У деяких хворих з вираженим ожирінням, локалізованої диференційованої пухлиною лікування може бути обмежена внутрішньопорожнинних опроміненням. В інших випадках воно поєднується з дистанційним рівномірним опроміненням таза (40 Гр). Синтетичні прогестагени підвищують радіочутливість РТМ. Тому променеве лікування бажано поєднувати з прогестинотерапия і тамоксифеном [Бохман Я. В. та ін. 1987].
Комбіноване лікування РЕ проводиться в декількох модифікаціях. У багатьох західноєвропейських і американських клініках застосовуються 2 аплікації 60Co з подальшою екстирпацією матки з придатками. Таку методику застосовували Е. Е. Вишневська і Н. І. Океанова (1985), зазначивши зниження частоти рецидивів в культі піхви і поліпшення показників 5-річної виживаності. За зведеними даними F1GO, цей метод виявився ефективним при низькодиференційований аденокарциноме ендометрія.
У клініках СРСР частіше застосовується дистанційне і / або ендовагінальное післяопераційне опромінення. Поєднана променева терапія після операції показана при несприятливих прогностичних факторах: зниження ступеня диференціювання, глибокої інвазії, метастазах в придатках матки і лімфатичних вузлах таза. Застосування перед- і післяопераційної прогестинотерапия дозволило знизити в 3 рази показання до дистанційного рівномірному опроміненню таза.
Разом з тим ендовагінальное опромінення із застосуванням джерел високої активності в системі afterloading залишається реальним напрямом зниження частоти рецидивів і метастазів у піхву. Необхідно опромінювати всю довжину піхвової трубки, щоб попередити не тільки післяопераційні рецидиви в культі, але і метастази в нижній третині передньої стінки піхви.