Підвищення кількості кетонових тіл. Надмірне накопичення ліпідів в тканинах
Підвищення кількості кетонових тіл в середовищах організму відбувається внаслідок наступних процесів:
- надлишкове надходження в організм кетогенной їжі (тваринних жирів) і ряду кетогенних амінокислот (фенілаланіну, лейцину, ізолейцину, тирозину);
- посилення руйнування кетогенних амінокислот при стресі, надлишку глюкокортикоїдів;
- підвищення активності деацетілази в печінці, що супроводжується збільшенням освіти як АКоА, так і ацетоуксусной кислоти;
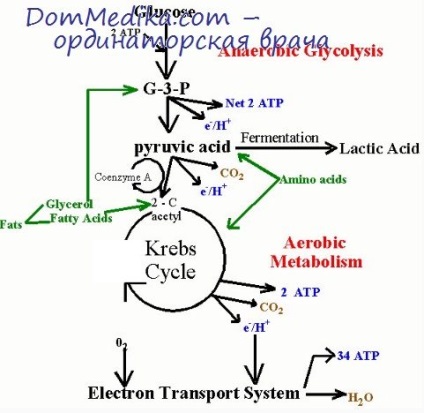
- зниження окислення АКоА в циклі Кребса (гіпоксія, інтоксикація);
- зменшення ресинтезу кетонових тіл в вищі жирні кислоти (дефіцит енергії, глікогену, ферментопатії);
- дефіцит вуглеводів (глікогену, глюкози і ін.) в тканинах організму, особливо в печінці (голодування, тривала токсикоінфекція, отруєння аміаком, ацетоном, алкоголем, хімічними отрутами, важкі операції і післяопераційний період, що виснажують фізичні навантаження, активізація симпатичної нервової системи і симпатоадреналової системи , тривалий психоемоційний стрес, недолік інсуліну і надлишок глюкогона), декомпенсований інсулінозалежний цукровий діабет;
- недостатнє надходження глюкози з печінки в кров і інші органи і тканини в результаті розвитку глікогенозу (надмірного накопичення вуглеводів в печінці);
- недолік ліпотропних речовин (ліпокаїну, метіоніну і ін.), аланіну, щавелевоуксусной, яблучної, янтарної кислот і т.д.
Важливо відзначити, що всі перераховані вище фактори в кінцевому підсумку підсилюють кетоз, так як обмежують метаболічну доступність і вуглеводів, і кетокислот в циклі Кребса.
Клінічні прояви кетонемії пов'язані з різноманітними розладами кислотно-лужної рівноваги (кетоацидозом), водно-електролітного обміну, функцій периферичної і, особливо, центральної нервової системи, серцево-судинної, дихальної, травної та видільної систем.
Кетоацидоз - найважливіший компонент патогенезу діабетичної коми.
Надмірне накопичення ліпідів в тканинах
Надмірне накопичення ліпідів в тканинах, що не відносяться до жирової, відбувається в результаті розвитку в різних тканинах і органах ліпідної (жировий) інфільтрації і дистрофії.
- Ліпідна інфільтрація - надходження і накопичення ліпідів в різних тканинах, що не відносяться до жирової, і органах. Розвивається внаслідок постійної елімінації різноманітних ліпідів з крові, особливо на тлі гальмування їх розщеплення шляхом окислення і зниження виведення з тканин ліпідів (як раніше надійшли з крові, так і ресинтезувати в цих тканинах).
- Ліпідна дистрофія, або ліпідоз, - різні за інтенсивністю і характером порушення обміну ліпідів у клітинах організму, що виникають на тлі ліпідної інфільтрації і характеризуються розладами структури (в тому числі її білкового компонента) і функцій клітин аж до утворення аномальних видів ліпідів і їх комплексних сполук.
В етіології надмірного накопичення ліпідів в тканинах, що не відносяться до жирової, важливу роль відіграють такі події:
- надлишок надходять з їжею ліпідів, а також вуглеводів, що перевищують енергетичні витрати організму;
- недолік в організмі метіоніну, ліпо Каїна та інших ФАВ;
- інтенсивні і довготривалі стресу фактори, що викликають стан хронічного дистресу;
- важкі (як гострі, так і хронічні) інфекційно-токсичні фактори;
- різні види інтенсивної гіпоксії;
- дію різних патогенних факторів, що викликають як переохолодження, так і перегрівання організму і ін.
Провідні патогенетичні фактори. відповідальні за надмірне накопичення ліпідів в різних тканинах:
- придушення процесів окисного фосфорилювання, особливо в мітохондріях;
- пригнічення активності окислювальних, гидролитических ферментів, в тому числі ліпопротеідліпази;
- посилення мобілізації ліпідів з жирових депо (жирової клітковини шкіри, органів черевної порожнини та ін.) в результаті активізації симпатичної нервової системи, симпатоадреналової системи, синтезу і дії СТГ, АКТГ, ТТГ, тиреоїдних гормонів та ін .;
- збільшення освіти ЛПДНЩ, ЛППП, ЛПНЩ і зменшення ЛПВЩ і ін.