Залежно від доступу до передміхуровій залозі розрізняють чреспузирную, позаділонную, промежностную, черезочеревинний, ішіоректальние, трансректальну і трансуретральную аденомектоміі. Найбільшого поширення набули операції чреспузирной, внепузирная позаділонной і трансуретральним доступами. Решта методи в даний трясучи практично не застосовуються і мають лише історичне значення.
Оперативне лікування може бути невідкладним або плановим.
Невідкладна аденомектомія виконується за ургентними показаннями. У свою чергу вона може бути екстреної, якщо проведена в межах 24 годин з моменту захворювання, і термінової, якщо здійснюється в будь-який термін з моменту гострого захворювання (ускладнення), але не пізніше 72 годин з моменту надходження хворого в урологічне відділення. Екстрена аденомектомія показана в разі загрожує життю кровотечі або гострою затримкою сечовипускання при загальному задовільному стані хворого.
Гостра затримка сечовипускання є однією з найбільш частих причин невідкладних операцій. Це ускладнення рідко дозволяється самостійно. У більшості випадків катетеризація сечового міхура є вимушеним заходом надання допомоги хворому. Після катетеризації сечового міхура і застосування α1-адреноблокаторів самостійне сечовипускання може відновитися.
Якщо консервативне лікування не має успіху, такі хворі потребують невідкладної операції. У неускладнених випадках методом вибору є відкрита або трансуретральная аденомектомія. При неможливості аденомектоміі показано надлобкового дренування сечового міхура шляхом троакарной цистостомії (рис. 1).
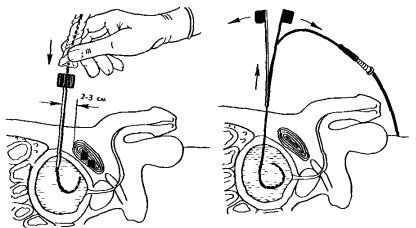
Мал. 1. троакарние цистостомія
Невідкладна аденомектомія протипоказана в разі гострого запального процесу в сечовий системі, супутніх захворювань в стадії декомпенсації (гіпертонічна хвороба III стадії, цукровий діабет та ін.), Термінальній стадії хронічної ниркової недостатності.
Трансуретральна резекція простати сьогодні є основним методом оперативного лікування хворих на доброякісну гіперплазію передміхурової залози, що пов'язано з її малою травматичністю і високою ефективністю. Даний метод має ряд переваг в порівнянні з відкритою операцією: відсутністю травми м'яких тканин при доступі до передміхурової залози, чітко контрольованим гемостазу, коротким періодом післяопераційної реабілітації хворих. Застосування трансуретральної хірургії значно розширює показання до оперативного лікування з вираженими супутніми інтеркурентнихзахворюваннями, які до недавнього часу були приречені на довічне відведення сечі шляхом цистостомії.
Рекомендується наступна послідовність виконання трансуретральної резекції: Уретроцистоскопия з визначенням ендоскопічних орієнтирів і обсягу оперативного втручання, власне резекція аденоми простати, гемостаз, евакуація фрагментів резецированной тканини з сечового міхура, ендоскопічна ревізія операційного поля, адекватне дренування сечового міхура.
Ускладнення трансуретральної резекції
Недотримання методики ендоскопічного втручання тягне за собою виникнення ускладнень. Одним з найбільш часто зустрічаються ускладнень є кровотеча, яке може виникати як в ході операції, так і в післяопераційному періоді. Основною причиною інтраопераційних кровотеч слід вважати пошкодження в ході резекції великих артеріальних або венозних судин, які живлять передміхурову залозу.
Пізні кровотечі (на 7-8, 13-14, 21 добу) найчастіше пов'язані з відходженням післяопераційного струпа, носять інтермітуючий характер і в більшості випадків купуються консервативно (гемостатична терапія, встановлення уретрального катетера з натягом). При безперервному протягом доби кровотечі показані повторне ендоскопічне втручання і коагуляція кровоточивих судин. У патогенезі пізніх кровотеч важливу роль відіграють хронічна інфекція в передміхуровій залозі і гнійно-запальні ускладнення в найближчому післяопераційному періоді, що сприяють гальмуванню загоєння поверхні рани і раннього відходження струпа.
Одним з найбільш грізних післяопераційних ускладнень трансуретральної резекції є водна інтоксикація організму (ТУР-синдром) (0,5-2%), яка розвивається через надходження в кровотік великої кількості гипоосмолярной іригаційної рідини через розкриті під час oпe рації венозні синуси. Клінічно цей синдром проявляється вже в ранньому післяопераційному періоді і включає брадикардію, зниження артеріального тиску, зміни біохімічних показників електролітного складу крові (гіпонатріємія, гіпокаліємія) на тлі гиперволемии.
Надалі спостерігається різке погіршення стану пацієнта на тлі падіння артеріального тиску, масованого гемолізу еритроцитів і олигоанурии на тлі загального занепокоєння, ціанозу, задишки, болів у грудях і судом. Смерть може настати від гострої нирково-печінкової недостатності і грубих електролітних порушень. При виникненні водної інтоксикації організму необхідне проведення екстрених консервативних заходів, спрямованих на нормалізацію водно-електролітного балансу і стабілізацію гемодинаміки.
Інфекційно-запальні ускладнення після трансуретральної резекції найбільш часто зустрічаються у вигляді уретриту, фунікуліта, епізідімоорхіта, простатиту, циститу і пов'язані з активізацією госпітальної флори на тлі уретрального катетера. Нерідко вони супроводжуються розвитком гнійно-деструктивних змін органів мошонки, що змушує до проведення екстрених оперативних втручань, аж до Органоуносящіе.
До інших ускладнень відносять ятрогенні пошкодження сечових шляхів. Серед них травми сечового міхура і усть сечоводів, найчастіше спостерігаються при резекції великих внутріпузирного часткою доброякісної гіперплазії передміхурової залози, пошкодження уретри і передміхурової залози, що є причиною виникнення стриктур сечівника, порушення цілості зовнішнього сфінктера уретри, що приводить до нетримання сечі, пошкодження насіннєвого горбка.
З пізніх ускладнень трансуретральної резекції передміхурової залози необхідно відзначити стриктуру уретри і склероз шийки сечового міхура. Незважаючи на те що після ендоскопічної операції вони зустрічається рідше, ніж після відкритої аденомектоміі, частота подібних ускладнень залишається досить високою (8-15%).
Ретроградна еякуляція після трансуретральної резекції спостерігається в 75-93% випадків. Це необхідно враховувати при визначенні оперативної тактики у хворих молодого віку з збереженій статевою функцією.
З метою зменшення травматичності лікування, ризику кровотечі, зниження рівня ускладнень і поліпшення результатів все ширше при аденомі передміхурової залози застосовуються малоінвазивні ендоскопічні методи: електровапорізація (електровипаріваніе) і електроінцізія (розсічення) простати. Електровапорізація здійснюється за допомогою стандартного ендоскопічного обладнання та електродів спеціальної конструкції з підвищеними випарюють і коагулирующими властивостями. Запропоновано декілька модифікацій таких електродів (вапортродов), що відрізняються конфігурацією і різним напрямком поширення енергії: роликових, петльових, клиновидних (рис. 2).
Мал. 2. Відмінності застосування звичайної резекційною петлі (а) і петлі з клиноподібним перетином (б)
На відміну від трансуретральної резекції при електровапорізація в зоні контакту вапортрода з тканиною простати виникає відразу кілька фізичних явищ: випарювання тканини з одночасним підсушуванням і коагуляцією. Сила електричного струму, використовуваного при електровапорізація на 25-50% вище, ніж при стандартній ТУР, а глибина коагуляції - приблизно в 10 разів більше, що значно знижує кровоточивість тканини під час операції.
В даний час вапоризация все ширше використовується як етап трансуретральної резекції простати. Після завершення такої операції уретральний катетер встановлюється на 1-2 дня.
На відміну від трансуретральної резекції, при якій здійснюється електрохірургічне видалення тканин за допомогою ріжучої петлі, при електроінцізіі проводиться лише її подовжній розтин по природним междолевой кордонів передміхурової залози на 5, 7 і 12 ч умовного циферблата копьевідним електродом через всю товщину гиперплазированной тканини до хірургічної капсули. В кінці операції коагулируются кровоточать судини, а сечовий міхур дренується уретральним катетером на 1 добу.
Метод показаний пацієнтам щодо молодого віку з збереженій статевою функцією і пацієнтам високого ризику з невеликою передміхурової залозою і відстанню від насіннєвого горбка до шийки сечового міхура не більше 4 см. Остаточно зробити вибір між розтином і резекцією можна лише при уретероцістоскопіі, яка дозволяє чітко визначити розміри передміхурової залози і форму її зростання.
Серед різноманіття методів, пропонованих в даний час для лікування аденоми простати, відкрита аденомектомія залишається найбільш радикальним способом. До переваг чреспузирной аденомектоміі відносять можливість її виконання при будь-якому типі росту і розмірах аденоми.
Показаннями до даної операції є також великі або множинні камені сечового міхура, уретероцелє, дивертикули, пухлина сечового міхура, зміна лобковихкісток, що перешкоджає позадилонной аденомектоміі, або неможливість приміщення хворого в урологічне крісло через анкилоза тазостегнових суглобів, що робить проблематичним виконання трансуретральної резекції простати . Операція проводиться під загальною або перидуральной анестезією в положенні хворого на спині з піднятим тазом.
До недоліків операції відносять неможливість повного візуального контролю за зупинкою кровотечі з ложа і технічні труднощі при видаленні аденоми простати малого обсягу.
У хворих з важким інтеркурентних фоном, ослаблених пацієнтів похилого віку або в разі виникнення ускладнень при операції з приводу супутнього аденомі простати іншого урологічного захворювання лікування може бути проведено в два етапи. Спочатку виконують операцію на сечовому міхурі та дренують його через надлобковий свищ, а потім, після відповідної підготовки, через 1,5-3 міс виробляють аденомектомію.
Цістостомію можна виконувати методом черезшкірної пункції з наступним встановленням дренажної трубки (троакарние цистостомія) або оперативно (епіцістостоми). Дренування сечового міхура дозволяє підготувати хворого до аденомектоміі в більш сприятливих умовах. Для деяких хворих цистостомія може стати довічною мірою паліативного лікування.
Внепузирная позаділонная аденомектомія показана при неускладнених формах аденоми простати і рекомендується при більшому обсязі гаперплазірованной тканини з переважним внепузирная зростанням. Разом з тим у такий спосіб важко видалити вузли гіперплазії, що ростуть внутрішньоміхурово.
До переваг позадилонной аденомектоміі можна віднести відсутність необхідності розтину сечового міхура і скорочення терміну післяопераційного періоду. Вона протипоказана при каменях, пухлини і дивертикулах сечового міхура, уретероцелє і каменях интрамурального відділу сечоводу. Недоліками операції є велика глибина операційного поля, можливість утворення гнійних процесів в малому тазу і стриктури сечівника. До специфічних ускладнень відносять просочування сечі в позаділонной простір, нагноєння рани з утворенням флегмони тазової клітковини, остеіту і остеомієліту лобковихкісток, тазового тромбофлебіту.
Лопаткін Н.А. Пугачов А.Г. Аполіхін О.І. та ін.