Що таке Кератит у дітей -
Кератит у дітей - запальне захворювання рогівки, яке може бути декількох видів.
Рогівка відноситься до зовнішньої оболонки очного яблука, тому на неї дуже впливає зовнішнє середовище. Через це ¼ патологій очей пов'язано із захворюваннями рогівки. У кон'юнктивальної порожнини постійно присутня мікрофлора, тому навіть мінімальні травми рогівки дуже небезпечні. Також в інфекційних процесах відіграє роль відсутність судин в рогівці, по яких доставляються поживні речовини, що впливають на репарацію і регенерацію (відновлення тканин). З цих причин хвороби рогівки впливають в більшості випадків на зір, яке знижується, аж до сліпоти. Іноді потрібне хірургічне втручання, щоб відновити оптичну функцію рогівки.
Що провокує / Причини кератиту у дітей
У розвитку кератитів важливу роль відіграє інфекція, яка проникає в рогівку, переходячи з поруч розташованих тканин екзогенних або ендогенних шляхом. На прояви процесу і його перебіг впливає вид мікроорганізму, його вірулентність, здатність рогівки чинити опір хвороби.
Кератити класифікують по етіології на наступні види:
3. Незрозумілою етіології
До екзогенних відносять:
- травматичні кератити, до яких призводить фізична, механічна, хімічна травма
- кератити, викликані захворюваннями вік, мейбомієвих залоз
- інфекційні кератити бактеріальної природи
- грибкові кератити (відомі також як кератомікози).
До ендогенних кератиту лікарі відносять:
Кератити у дітей класифікують також по локалізації (розташуванню процесу ураження):
Види кератитів за формою:
- ландкартообразние
- точкові
- у вигляді гілочок і штрихів
- монетовидні.
Найбільш поширеними є точкові.
Кератити за глибиною ураження ділять на 2 види: поверхневі і глибокі. Хвороба може супроводжуватися васкуляризацией чи ні. Васкуляризация може бути поверхневої або глибокої.
Симптоми кератиту у дітей
У більшості випадків виявляються характерні загальні симптоми:
- світлобоязнь
- біль
- сльозотеча
- зниження гостроти зору
- блефароспазм (не буває тільки при нейротрофических кератитах)
- перикорнеальная ін'єкція очного яблука.
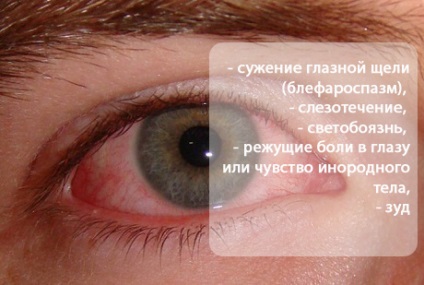
Вище перераховані симптоми в комплексі іменуються рогівкового синдромом. Він виникає через порушення прозорості рогівки і освіти інфільтрату (запального помутніння). У складі останнього виявляю лейкоцити, гістіоцити, лімфоцити, плазматичні клітини та ін. Які потрапляють туди з крайової петлистой мережі.
Інфільтрат при кератитах у дітей може бути різного відтінку, оскільки вище описані види клітин можуть бути в ньому в різній пропорції. Якщо є невелика кількість лейкоцитів, то інфільтрат стає сіруватого відтінку. Якщо є гній, то відтінок жовтий. Якщо виражена васкуляризація, то відтінок стає іржавим. Інфільтрат не має чітких меж, тому що набряк навколишніх тканин виражений. З цієї причини навколо інфільтрату видно молочноподобное помутніння.
Рогівка в області інфільтрату набуває тьмяність, а в місці запалення - шорсткість. Чутливість рогівки в зоні інфільтрату нижче норми, але наскільки нижче - залежить від форми кератиту у дитини. Якщо малюк хворіє нейрогенним кератит, то чутливість знижена навіть у тих відділах рогівки, де немає інфільтрату.
Поступово інфільтрат розпадається, відторгається епітелій, некротизируются тканини, що призводить до утворення виразки рогівки. Виразка виглядає як дефект тканини, має мутно-сіре дно і краї, може мати різний розмір і форму. Ерая виразки нерівні, гладкі, чисте дно (або може бути покрито гнійним ексудатом). Якщо є запальні зміни строми рогівки, задня прикордонна пластинка утворює складки, які можуть помітні сильніше або менше. Це називається десцеметіти. Строма рогівки втрачає прозорість, при бічному освітленні можна помітити, що вона молочно-білого відтінку. Далі хвороба може розвиватися в двох варіантах.
Варіант 1. Процес може регресувати, некротизовані тканини відторгаються, виразка очищається, інфільтрати зменшуються. Дно виразки встеляється регенерує переднім епітелієм, під ним триває регенерація строми, а далі утворюється сполучнотканинний рубець, що призводить до помутніння рогівки різного ступеня інтенсивності (може утворитися навіть більмо).
В процесі очищення рогівка може васкуляризированной, що призводить до утворення васкулярізованних більм. Чим більше глибина виразки, тим сильніше буде помутніння.
Варіант 2. Дефект може поширюватися в глибину і в ширину, зайнявши навіть всю поверхню рогівки і проникнувши до передньої камери ока. При досягненні виразкою десцеметовой мембрани з'являється грижа десцеметовой оболонки, яка виглядає як темний пляшечку з тонкою стінкою на тлі каламутній инфильтрированной рогівки. У випадках, коли грижа десцеметовой оболонки проривається, виразка стає проривної. Виникає передня синехія, яка може стати причиною вторинної глаукоми. Далі процес протікає так, як описано вище. В результаті формується зрощений рубець, рогівка мутніє в більшій чи меншій мірі.
Формується помутніння у вигляді хмарки, плямуючи або більма (останній варіант - найгірший). Можуть з'являтися новостворені судини при формуванні помутніння - це також позитивний процес, оскільки вони транспортують корисні речовини в уражену зону, через що виразка швидше заживає.
Виникають перфорація рогівки, десцеметоцеле. Інфекція проникає в глибину очі, розвивається ендофтальміт і панофтальмит, вторинна глаукома.
Діагностика кератиту у дітей
Щоб призначити правильне лікування, лікарі розрізняють старий і свіжий процес і форму кератиту. Старі кератити відрізняються:
- відсутністю рогівкового синдрому;
- дзеркальність і блиском рогівки;
- білим відтінків вогнища;
- переважанням фибропластов в клітинному складі.
Розрізняють кератити різної етіології по:
- швидкості розвитку симптомів
- ступеня вираженості рогівкового синдрому
- характером, відтінку і формі інфільтрату
- васкуляризації і її типу
- результатами лабораторних досліджень.
Лікування кератитів у дітей
Дитину, хворого кератитом, обов'язково госпіталізують. Курс лікування становить від 2 до 4 тижнів, в залежності від тяжкості випадку. Лікування починається з промивання слізних шляхів, взяття мазка з метою визначення збудника хвороби і чутливості його до антибіотиків. Проводять місцеву і загальну терапію. Місцева терапія базується на таких методах як інсталяції і субкон'юнктивально ін'єкції. Загальна терапія полягає у внутрішньовенному, пероральному і внутрішньом'язовому введенні лікарських засобів.
Антимікробні препарати капають 3-4 рази на добу в кон'юнктивальну порожнину, а на ніч застосовують мазеві кошти:
- розчин сульфацил-натрію 10-20%
- розчин мірамістину 0,01%
- розчин левоміцетину 0,25%
- розчин ломефлоксацина 0,3%
- розчин сульфапиридазин-натрію 10%
- розчин або мазь офлоксацину 0,3%
- розчин або мазь ципрофлоксацину 0,3%
- мазь ерітроміціновая 1%
- мазь тетрациклінова 1%
- мазь або розчин хлорамфенікол / колістіметат / ролітетраціклін
- розчин поліміксин В / триметоприму.
З метою зменшення запальних явищ 3-4 рази в день застосовують протизапальні препарати - розчин диклофенаку натрію 0,1%. З метою профілактики розвитку задніх синехій використовують 3 рази на добу мидриатики:
- розчин тропікаміду 0,5%
- розчин атропіну 1%
- розчин циклопентолату 0,5%.
Щоб поліпшити процеси відновлення, використовують препарати для поліпшення регенерації рогівки:
1. мазь метілураціловая (схема лікування: закладати 2-3 рази на день за нижню повіку)
2. розчин емоксипину 1% по 1 мл (схема лікування: 1 раз в день субкон'юнктівально або парабульбарно)
3. мазь пекспантенола 5% (застосовують від 2 до 3 разів на день)
4. депротеінізований гемодіалізат з крові телят
5. депротеінізований гемодериват (застосовують від 2 до 3 разів на день).
Слід вводити антибіотики 1-2 рази на добу субкон'юнктівально: розчин лінкоміцину гідрохлориду 30%, розчин гентаміцину сульфату 4% 0,5 мл. Також 1-2 рази на день вводять мидриатики: розчин фенілефрину 1%, розчин атропіну 0,1%.
Якщо сформувалася фасетка, крім місцевого лікування необхідні також глюкокортикостероїди: розчин дексаметазону 0,1%, розчин для ін'єкцій 1 мг / мл дексаметазону.
Системна (загальна терапія) при лікуванні кератиту у дітей базується на внутрішньом'язовому і внутрішньовенному введенні розчинів антибіотиків широкого спектру дії.
Ефективність довели пеніциліни, які надають бактерицидну дію (вводять 5-10 разів на добу):
Аміноглікозиди мають бактерицидну дію, їх також вводять від 5 до 10 разів на добу, за призначенням лікаря:
Для лікування необхідні глікопептид (наприклад, ванкоміцин), фторхінолони (наприклад, ципрофлоксацин), цефалоспорини (цефотаксим, цефазолін, цефуроксим, цефтріаксон).
Дезінтоксикаційну терапію рекомендується проводити внутрішньовенно. Для цього використовують розчин гемодезу по 200-400 мл, розчин глюкози 5% по 200-400 мл з аскорбіновою кислотою 2 м
Щоб поліпшити проникність гематоофтальміческого бар'єру, слід вводити внутрішньовенно хлористий кальцій 10% по 10 мл 1 раз в день, розчин гексаметилентетрамина (Уротропин) 40% по 10 мл.
Щоб блокувати дію медіаторів запалення, рекомендують вводити внутрішньом'язово нестероїдні протизапальні засоби (НПЗЗ) - диклофенак натрію. НПЗЗ в деяких випадках вводять ректально, використовуючи супозиторії Вольтарен, або перорально, використовуючи таблетки Індометацин.
Якщо хвора дитина ослаблений, призначають внутрішньом'язове введення вітамінів групи В по 1 мл 1 раз на добу через одну добу (день вводять, день перерви), аскорбінової кислоти по 2 мл 1 раз на добу щодня, курс складається з 10 ін'єкцій.
Якщо загоєння мляве, внутрішньом'язово вводять засоби, що стимулюють репаративні процеси. Стимулюють імунітет за допомогою метронідазолу - внутрішньовенне введення (крапельно) по 500 мг розчину щодня або через день, курс складається з 3-5 ін'єкцій.
Щоб запобігти збільшенню обсяги виразки, використовують механічне тушірованіе виразки за допомогою 1% спиртового розчину брильянтового зеленого або 5-10% спиртового розчину йоду, або ж проводять кріо-, термо- або діатермокоагуляцію країв і дна виразки.
При формуванні помутніння рогівки слід вплинути на рубцювання, щоб воно було більш ніжним. Для цього застосовують глюкокортикоїди. Їх капають 3-4 рази на добу в кон'юнктивальний мішок або вводять за допомогою електрофорезу. Також актуальні методи лазерстімуляціі і магнітотерапії з 20% гелем Актовегін або Солкосерил. Лідазу і коллализин вводять електрофорезом.
Якщо у дитини важкий випадок кератиту, необхідні хірургічні методи: промивання передньої камери протимікробними препаратами, лікувальна кератопластика. При загрозі прориву роговиці і неможливості проведення кератопластики рогівку покривають контактної лінзою, кон'юнктивіт, кадаверной рогівкою або аллосклерой.
Профілактика кератиту у дітей
Не залишайте без уваги будь-які симптоми, пов'язані з очима. Навіть незначні занепокоєння можуть бути першими проявами серйозних захворювань. При появі будь-яких скарг у дитини терміново відведіть його до лікаря. Своєчасна діагностика - це половина успішного лікування.