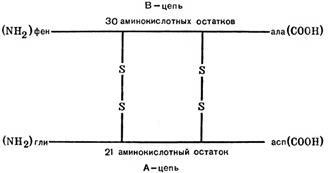
Білково-пептидної природи. Складається з 2 ппц, з'єднаних дисульфідними зв'язками.
синтезується в # 946; -клітинах острівців Лангерганса (підшлункова залоза). Синтезується у вигляді неактивного попередника. Активується частковим протеолізом.
Діє через специфічні інсулінові рецептори: може змінювати активність ферменту шляхомфосфорилювання або дефосфорилирования і / або індукувати транскрипцію і синтез нових білків-ферментів.
Вплив на обмін речовин
ü Основний вплив - разом з глюкагоном підтримує нормальний рівень глюкози в крові (артеріальна кров - 3,5-5,5 мМ / л, венозна кров - 6,5).
ü Активує регуляторні ферменти синтезу глікогену (глікогенсінтази), гліколізу (глюкокіназа, ФФК, піруваткіназа), ПФП (глюкоза-6Ф-дегидрогеназа).
ü Стимулює депонування жирів (збільшує синтез ЛП-ліпази)
ü Стимулює синтез жирів в печінці і жировій тканині
ü Сприяє синтезу жирів з вуглеводів в жировій тканині (активує ГЛЮТ-4)
ü Активує синтез жирних кислот (ацетил-КоА-карбоксилаза)
ü Активує синтез холестеролу (ГМГ-редуктаза).
ü Стимулює синтез білків (анаболічний ефект)
ü Збільшує транспорт амінокислот в клітини
ü Підсилює синтез ДНК і РНК.
Стимулює синтез глюкози.
З віком концентрація Са 2+ знижується і порушується секреція інсуліну.
У крові час напіввиведення - 3-5 хвилин.
Після дії руйнується в печінці під дією інсулінази (розщеплює ланцюги інсуліну).
При нестачі інсуліну виникає цукровий діабет.
Цукровий діабет - захворювання, пов'язане з частковим або повним відсутністю інсуліну.
Цукровий діабет 1 типу
Цукровий діабет 2 типу
ІЗСД (інсулінозалежний цукровий діабет) Повна відсутність синтезу і секреції інсуліну в клітинах підшлункової залози. Причини: · Аутоиммунное ураження клітин (вироблення антитіл до клітин залози) · загибелі клітин в результаті вірусних інфекцій (віспа, краснуха, кір). Становить 10-30% від усіх хворих цукровим діабетом. В основному проявляється у дітей і підлітків. Розвивається швидко.
ИНЗСД (інсулінозалежний цукровий діабет) Часткове порушення Еффектпроф секреції інсуліну (іноді гормон виробляється в нормальній кількості) Причини: · Порушення активації · Порушення передачі сигналу від інсуліну в клітини (порушення рецепторів) · Недолік синтезу ГЛЮТ-4 · Генетична схильність · Ожиріння · Неправильне харчування (багато вуглеводів) · Малорухливий спосіб життя · Тривалі стресові ситуації (адреналін пригнічує синтез інсуліну). Розвивається повільно.
Біохімічні прояви цукрового діабету
1) Гіперглікемія - порушується споживання глюкози інсулін-залежними тканинами (жирова, м'язи). Навіть при високій концентрації глюкози ці тканини знаходяться в стані енергетичного голоду.
2) Глюкозурія - при концентрації в крові> 8,9 мМ / л глюкоза з'являється в сечі як патологічний компонент.
3) Кетонемія - глюкоза не надходить в інсулін-залежні тканини, то в них активується # 946; -Окислення (жирні кислоти стають основним джерелом енергії). Отже, утворюється дуже багато ацетил-КоА, який не встигає утилізуватися в ЦТК і йде на синтез кетонових тіл (ацетон, ацетоацетат, # 946; -Гидроксибутират).
4) Кетонурія - поява кетонових тіл в сечі.
5) Азотемія - при нестачі інсуліну підвищується катаболізм білків і амінокислот (дезаминирование), утворюється багато NH3.
6) Азотурія - з аміаку утворюється сечовина, якій більше виводиться з сечею.
7) Полиурия - виведення глюкози з сечею призводить до збільшення виділення води (при цукровому діабеті - 5-6 л / добу).
8) полідепсія - підвищена спрага.
Ускладнення цукрового діабету:
А: Гострі ускладнення проявляються у вигляді коми (порушення обміну, втрата свідомості).
Види коми, в основі яких ацидоз і дегідратація тканин:
I - кето-ацидотична кома - підвищений синтез кетонових тіл і ацидоз;
II - лакто-ацидотична кома - порушення кровообігу, зниження функції гемоглобіну, яке викликає гіпоксію. Отже, катаболізм глюкози зміщується в бік "анаеробного" гліколізу до лактату. Утворюється багато молочної кислоти, виникає ацидоз;
III - гіперосмолярна кома - через гіперглікемії підвищений осмотичний тиск крові, і вода переноситься з клітин в судинне русло, виникає дегідратація. В результаті порушується водно-електролітний обмін. Отже, відбувається зниження периферичного кровотоку (мозку і нирок) і гіпоксія.
Б: Пізні ускладнення:
основна причина - гіперглікемія.
В результаті відбувається неферментативне (спонтанне) гликозилирование білків, при цьому порушується їх функція. Так виникають різні "-патіі" (ангио-, нейро-, нейро-, ретино-).
Наприклад, в результаті глікозилювання гемоглобіну утворюється глікозильований ( "глікірованний") гемоглобін - HbA1c.
У нормі концентрація HbA1c - 5%. При цукровому діабеті - до 50%.
У нього знижується спорідненість до кисню → гіпоксія.
У кришталику глюкоза приєднується до Кристалін, що підвищує агрегацію молекул. Отже, виникає помутніння кришталика, що призводить до катаракти.
При цукровому діабеті порушується синтез колагену: через гликозилирования порушується функція базальних мембран (наприклад, кровоносних судин), отже, порушується проникність судин і кровотоку (в нижніх кінцівках). Це призводить до виникнення синдрому діабетичної стопи та гангрени.
Приєднання глюкози до апо-білкам В100 ЛНП змінює їх будова, вони захоплюються макрофагами як чужорідні, проникають в ушкоджений ендотелій судин, підвищуючи ризик атеросклерозу.
Лікування цукрового діабету:
· Інсулінотерапія (ін'єкції інсуліну свині, що відрізняється від людського однією амінокислотою),
· Прийом цукрознижувальних препаратів:
o похідні сульфанілсечовини - стимулюють синтез інсуліну в підшлунковій залозі (Манніні),
o бігуаніди - уповільнюють всмоктування глюкози в кишечнику, поліпшують споживання тканинами глюкози (активують ГЛЮТ-4).
Складається з 39 амінокислотних залишків.
синтезується в # 945; -клітинах острівців Лангерганса (підшлункова залоза). Діє через цАМФ, рецептори на поверхні мембрани.
Гіперглікемічних фактор (підвищує рівень глюкози в крові).
Вплив на обмін речовин:
· Стимулює розпад глікогену (глікогенфосфорилази),
· Стимулює глюконеогенез (фруктоза-1,6-БІСФОСФАТАЗИ);
Ліпідний. підсилює мобілізацію жирів з жирової тканини (активує ТАГ-липазу шляхомфосфорилювання),
· підсилює # 946; -Окислення жирних кислот (КАТ-I),
· Індукує синтез кетонових тіл в мітохондріях.
Похідне тирозину. Катехоламін.
Синтезується в мозковій речовині надниркових залоз, синтез і секреція під впливом ЦНС.
Діє через цАМФ, рецептори знаходяться на поверхні мембрани (# 945; - і # 946; -адренергічні).
Підвищує концентрацію глюкози в крові, тому що активує глікогенфосфорілазу в печінці.
В екстрених ситуаціях активує мобілізацію глікогену в м'язовій тканині з утворенням глюкози для м'язів.
Гальмує секрецію інсуліну.
Синтезується з холестеролу шляхомгідроксилювання через прегненолон і прогестерон. Синтезується в кірковій речовині наднирників.
Рецептори в цитоплазмі.
Вплив на обмін речовин:
· Стимулює глюконеогенез (ПВК-карбоксилаза, ФЕП-карбоксікіназа). При високих концентраціях підвищує розпад глікогену, що призводить до підвищення рівня глюкози в крові.
· Пригнічує синтез жирів в кінцівках, стимулює ліполіз, синтез жирів в інших частинах тіла.
· У периферичних тканинах (м'язах) гальмує біосинтез білків, стимулює їх катаболізм до амінокислот (для глюконеогенезу). У печінки стимулює синтез білків-ферментів глюконеогенезу.
Викликає інволюцію лімфоїдної тканини, загибель лімфоцитів.
Похідні кортизолу володіють протизапальною функцією (інгібують фосфоліпазу А2, що веде до зниження рівня простагландинів - медіаторів запалення).
· Підвищена секреція АКТГ (через пухлину) - хвороба Іценко-Кушинга;
· Пухлина надниркових залоз - синдром Іценко-Кушинга.
В результаті активування глюконеогенезу, розпаду глікогену підвищується концентрація глюкози в крові. Виникає стероїдний діабет (худі кінцівки, великий живіт, місяцеподібне обличчя).
Т3 і Т4 виробляються в фолікулах щитоподібної залози з амінокислоти тирозину.
Рецептори до них розташовуються в ядрі, можуть в цитоплазмі.
Синтез залежить від надходження йоду з їжею і водою. Для підтримки нормального синтезу потрібно близько 150 мкг йоду на добу (вагітним - 200 мкг).
1. У клітинах фолікулів синтезується тиреоглобулін (містить 115 залишків тирозину).
2. Потім він надходить в порожнину фолікула.
3. Там відбувається включення іонізованого йоду (I - → I +) під дією тіреопероксідазе в третє чи третє і п'яте положення кільця тирозину. Утворюється монойодтірозіна (МІТ) і дийодтирозин (ДІТ).
4. Потім вони конденсуються:
МІТ + ДІТ = Т3 (трийодтирозину)
ДІТ + ДІТ = Т4 (тетрайодтірозін)
Т3 і Т4 в складі тиреоглобуліну не володіють активністю і можуть перебувати в фолікулах до появи стимулу. Стимул - ТТГ.
5. Під дією ТТГ відбувається активація ферментів (протеази), які отщепляют Т3 і Т4 від тиреоглобуліну.
6. Т3 і Т4 надходять в кров. Там вони зв'язуються з білками-переносниками:
· Тироксинзв'язуючого глобулін (основний)
Найбільшою активністю володіє Т3. тому у нього спорідненість до рецепторів в 10 разів вище, ніж у Т4.
1) Діє на клітини:
§ підвищує енергетичний обмін (крім гонад і клітин мозку)
§ підсилює споживання кисню клітинами
§ стимулює синтез компонентів ЦПЕ
§ збільшує кількість мітохондрій
§ у великих концентраціях - разобщитель окисного фосфорилювання.
2) Підвищує основний обмін.
При нестачі тиреоїдних гормонів у новонароджених виникає кретинізм, у дорослих - гіпотиреоз, мікседема (слизовий набряк), тому що підвищується синтез ГАГ і гіалуронової кислоти, які затримують воду.
Також можуть спостерігатися: Аутоімунний тиреоїдит. Ендемічний зоб. Базедова хвороба.
Найбільша заліза. Виконує безліч функцій:
ü підтримання нормальної концентрації глюкози в крові за рахунок синтезу і розпаду глікогену і глюконеогенезу
ü захисна - синтез факторів згортання крові (I, II, V, VII, IX, X)
ü впливає на ліпідний обмін: синтез Жовчних кислот, кетонових тіл, ЛВП, фосфоліпідів, 85% холестеролу
ü впливає на білковий обмін: орнітіновий цикл, знешкодження біогенних амінів
ü бере участь в метаболізму гормонів
ü виконує дезінтоксикаційну функцію (знешкодження).
· Ендогенні токсичні речовини.
Ксенобіотики - речовини, які не виконують в організмі енергетичну і пластичну функцію:
· Предмети життєдіяльності (транспорт, промисловість, сільське господарство)
· Токсичні речовини парфумерії, лакофарбові вироби
Знешкодження може проходити в 2 стадії:
1 - якщо речовина гідрофобно, то на першій стадії воно стає гідрофільним (водорозчинних)
2 - кон'югація - з'єднання гідрофільних токсичних речовин з будь-якою третьою → знешкодження.
Знешкодження може обмежитися першої стадії, якщо в процесі першої стадії токсична речовина знайшло гідрофільність і знешкодити (друга стадія не протікає).
Знешкодження тільки другою стадією відбувається, якщо токсична речовина гидрофильное (протікає тільки кон'югація).
1 стадія знешкодження: гидрофобное → гидрофильное
Може протікати шляхом:
· Гидроксилирования - найчастіше (освіта ОН-груп в токсичному речовині).
Бере участь мікросомальне ЦПЕ. (Мітохондріальна ЦПЕ - енергетична функція, мікросомальне - пластична).
Мікросоми - обривки гладкого ЕПР.
У микросомальной ЦПЕ можуть функціонувати ферменти:
· Монооксигенази - використовують тільки один атом кисню
· Діоксигенази - використовують два атома кисню = молекулу кисню.
Мікросомальне монооксигеназная ЦПЕ
Основний компонент - цитохром Р450. Він має два центри зв'язування: один - для атома кисню, другий - для гідрофобного речовини.
Цитохром Р450 має такі властивості:
· Широка Субстратна специфічність (знешкоджує безліч токсичних речовин - барбітурати, лікарські речовини, спирт і т.д.);
· Индуцируемой = посилення синтезу при вживанні токсичних речовин ( "ефект царя Мітрідата", який брав протягом життя малі дози отрути, щоб не бути отруєним).
Щоб Р450 приєднав один атом кисню і впровадив його до гідрофобному речовини, він повинен бути активований.
450 активується електронами, тому ЦПЕ коротка.
· НАДФН + Н + - кофермент з ПФП
· Фермент НАДФН-залежна-450-редуктаза - проміжний переносник; має 2 коферменту ФАД і ФМН - поділяють потік Н + і е -.
(На прикладі індолу, який утворюється при гнитті триптофану в кишечнику).
1. Два атома водню (у вигляді 2е - і 2Н +) переміщаються до НАДФН-залежної-450-рдуктазе: спочатку на ФАД, потім на ФМН.
2. Від нього 2Н + надходять на відновлення одного атома кисню.
3. 2е - приєднуються до 450, активують його (450 *) і разом з протонами йдуть на відновлення Н2 О.
4. Активоване Р450 приєднує до себе другий атом кисню в один активний центр, а гідрофобна речовина - в інший.
5. 450 * впроваджує кисень в гидрофобное речовина з утворенням ОН-групи.
Утворюється гидрофильное, але ще токсична речовина.
Деякі речовини після 1 стадії можуть ставати ще більш токсична (парацетамол може перетворюватися в токсична речовина, що вражає клітини печінки).
2 стадія: кон'югація
Гідрофільне токсична + Інша речовина = Парне, нетоксичний, виводиться з жовчю
Беруть участь ферменти трансферази (II клас).
Речовина, яка приєднується до токсичної
Донор речовини, яка приєднується
Нормальна концентрація білірубіну в крові - 8-20 мкмоль / л.
Це пігмент червоно-коричневого кольору, утворюється при розпаді гемоглобіну.
Буває прямий і непрямий білірубін.
Гипербилирубинемию - підвищення концентрації білірубіну може викликати:
· Підвищення гемолізу еритроцитів
· Порушення функцій печінки
· Порушення відтоку жовчі.
Гем - простетичної група гемоглобіну. Еритроцити гинуть і руйнуються через 20 днів. Звільнений гемоглобін руйнується (в селезінці, печінці, червоному кістковому мозку).
1. Під дією гемоксигенази руйнується зв'язок між 1 і 2 кільцем гема. Утворюється зелений пігмент вердоглобін.
2. Від нього спонтанно відщеплюється залізо (з трансферрином надходить в печінку, де депонується і використовується повторно) і білкова частина (розщеплюється до амінокислот, які використовуються повторно). Утворюється жовтий пігмент биливердин.
3. биливердина відновлюється білівердінредуктазой (кофермент НАДФН + Н + з ПФП).
4. Утворюється червоно-коричневий білірубін. Він токсичний, нерозчинний, непрямий (НПБіл). Він надходить у кров, з'єднується з альбуміном (білок-переносник) і надходить в печінку.
5. Печінка захоплює його за допомогою білків лигандин (Л) і протеїн Z (Z). Їх деффект викликає спадкову жовтяницю - синдром Жильбера (# 1006;).
6. У печінки непрямий білірубін кон'югує з 2 молекулами глюкуронової кислоти під дією УДФ-глюкуронілтрансферази. Утворюється прямий, знешкоджений, розчинний білірубін (ПрБіл).
Дефект УДФ-глюкуронілтрансферази викликає синдром КриглерарНайяра (спадкова жовтяниця # 1006;).
7. Знешкоджений білірубін поступає в кишечник.
8. Під дією ферментів мікрофлори перетворюється там в безбарвний Стеркобіліноген.
9. 95% його виводиться з калом, де окислюється на повітрі, набуваючи коричневий колір, і називається стеркобилин.
10. 5% через гемороїдальних вену надходить в нирки і виводиться з сечею. Окислюється на повітрі, набуває жовтого кольору і називається уробилиноген.
При концентрації білірубіну в крові вище 30 ммоль / л він може відкладатися в слизових і прадавать їм жовтий колір.
Жовтяницю діагностують по крові, сечі і калу.
Залежно від причин жовтяниця буває:
1. Надпечінкова = гемолітична.
Причина - підвищений гемоліз еритроцитів (при переливанні несумісної групи крові або дефекті ферменту ПФП глюкоза-6Ф-дегидрогеназа).
Отже, печінка функціонує нормально, але не встигає знешкоджувати багато непрямого білірубіну. Тому діагностична картина така: