Мікобактеріози - захворювання людини, що викликаються потенційно патогенними (атиповими) мікобактеріями, що відрізняються від них більш швидким зростанням на поживних середовищах і деякими іншими властивостями (здатністю до пігментообразованія, активністю деяких ферментів). Мікобактерії, здатні за певних умов викликати захворювання людини, називаються потенційно патогенними мікобактеріями, або атиповими, на відміну від типових мікобактерій туберкульозу (МБТ).
Існує більше 50 видів мікобактерій, вони діляться на:
- безумовно патогенні (небезпечні) для людини і тварин (m.bovis - викликають захворювання у великої рогатої худоби, m.leprea- викликають проказу у людини;
- умовно (потенційно) патогенні мікобактерії, які за певних умов можуть викликати захворювання у людини: m. avium, m.kanssasii, m. xenopi, m.fortuitum, m.chelonai, m.malmoense, m.intracellulare;
- сапрофітні мікобактерії (безпечні для людини): m.terrae, m.phlea, m.gastri і ін.
Частота виділення атипових мікобактерій в окремих країнах коливається від 0,1 до 24,2% всіх виділених культур мікобактерій.
Відповідно до класифікації, запропонованої Раньон в 1959 р атипові мікобактерії діляться на 4 групи:
I група. фотохромогенние мікобактерії - культури набувають жовто-оранжеве забарвлення, якщо під час зростання перебували на світлі. Представники: M. kansasii, М. marinum, М. ukerans.
II група. скотохромогенние мікобактерії - культури пофарбовані в яскраво-помаранчеві тони незалежно від того, вирощувалися вони на світлі або в темряві. Представники: M. scrofulaceum, M. aque, M. gordonae, M. flavescens.
III група. нефотохромогенние мікобактерії - культури можуть бути незабарвленими або мати жовтувато-оранжеві відтінки. Пігментація не залежить від експозиції на світлі. Представники: М. avium, M. intrаcellulare.
IV група. швидкозростаючі мікобактерії - протягом 7 днів при 25 і 37 ° C закінчують зростання, утворюючи зрілі колонії. Представник - M. fortuitum.
Всі види роду мікобактерій, в тому числі сапрофіти, мають властивості кислотоустойчивости.
Мікобактеріози не передаються від людини до людини. Потенційно патогенні мікобактерії виявляються в організмах рослин і тварин, домашньої та дикої птиці, риб, вони поширені в воді річок, озер, морів, водопровідній воді. Методи очищення води не завжди знищують мікобактерії. Потрапляючи в організм людини із зовнішнього середовища, атипові мікобактерії можуть не викликати захворювань, зберігаючись, наприклад, у складі мікрофлори порожнини рота. Тому для підтвердження діагнозу микобактериоза необхідно повторне виділення атипових мікобактерій з одного і того ж патологічного матеріалу (мокротиння, змиви бронхів, гістологічний матеріал) при наявності відповідної клініко-рентгенологічної симптоматики.
Розвитку микобактериоза сприяють:
• професійна пилова шкідливість (шахтарі, ливарники, муляри, електрозварники);
• фактори, що різко знижують загальний імунітет: алкоголізм, цукровий діабет, рак, імуносупресивної терапії, важкі оперативні втручання, гастректомія, пересадка органів, СНІД;
• порушення місцевого імунітету внаслідок захворювань легенів: хронічні бронхіти, бронхоектази, Посттуберкулезний зміни, пневмонії, бронхіальна астма.
Клініка микобактериозов різноманітна. За локалізацією мікобактеріози діляться на легеневі, позалегеневі, дисеміновані. Найбільш часто зустрічається легенева форма, що нагадує туберкульоз. З позалегеневих локалізацій найбільш часто зустрічається ураження периферичних лімфатичних вузлів.
Клінічна картина микобактериоза залежить від конкретного виду збудника.
• M. kansasii - має близьку генетичну спорідненість з M. Tuberculosis, тому є причиною ураження легень, схожих з туберкульозом, рідше уражаються печінка, селезінка, суглоби, лімфовузли.
• M. marinum - описаний як паразит риб. У людей викликає гранулематозні захворювання шкіри рук і ніг. Зараження відбувається через воду.
• M. ulcerans - збудник шкірних виразок у жителів тропічних країн. Викликані M. ulcerans і M. marinum поразки близькі до лепри.
• M. scrofulaceum - має найбільше значення в патології людини. Ці мікобактерії виділені при шийних і підщелепних лімфаденітах у дітей.
• M. avium (пташиний) - найбільш поширений вид серед атипових мікобактерій, що викликають захворювання людини і тварин.
Є збудником легеневих захворювань людей.
• M. avium і M. intracellulare часто об'єднують в комплекс M. аviumintracellulare, а також об'єднують разом з M. scrofulaceum в єдиний комплекс MАIS як три види атипових мікобактерій, найбільш часто викликають захворювання людини. Представники комплексу MAIS викликають три типи захворювань: 1) шийні лимфоаденопатии; 2) прогресуючі легеневі ураження; 3) дисеміновані захворювання з залученням кісток на тлі імуносупресивних станів.
• M. fortuitum - є причиною абсцесів, що виникають після ін'єкцій ліків і після хірургічних втручань.
Клінічний перебіг микобактериозов легких
Захворювання найбільш часто протікає під маскою туберкульозу, пневмонії, хронічного або тривалого бронхіту. Клініка розвивається, як правило, малосимптомний, поступово. З'являються кашель з невеликою кількістю мокротиння, слабкість, підвищується температура. При більш пізніх строках захворювання приєднуються задишка, біль у грудній клітці, збільшується кількість мокротиння, наростають симптоми інтоксикації. Поряд з описаним зустрічається і гострий перебіг микобактериоза (особливо коли збудником є M. аvium). Характерною особливістю микобактериозов є тенденція до розпаду фокусів запалення в легеневої тканини і утворення каверн (у 76-83% хворих), вираженість фіброзних змін.
Мікобактеріоз і СНІД
У кожного другого хворого на СНІД виникають ураження плеври, бронхів і особливо часто - легеневої паренхіми. Збудником пневмопатій при СНІДі найбільш часто є пневмоцистами, цитомегаловірус, М. tuberculosis і M. avium-intracellulare. Таким чином, мікобактеріози, так само як і туберкульоз, належать до СНІД-асоційованим захворюванням. У таких хворих необхідний цілеспрямований пошук M. avium-intracellulare в різному матеріалі, в тому числі в посівах крові і пунктату кісткового мозку. Критерієм дисемінований інфекції M. avium-intracellulare вважається виділення цих мікобактерій з двох або більше вогнищ, один з яких позалегеневий.
У хворих з поєднанням микобактериоза і СНІДу в осередках інфекції зазвичай не утворюється гранульом. У легких і інших органах виявляються масивні гістіоцитарні інфільтрати і численні внутрішньоклітинно розташовані мікобактерії.
Діагностика заснована на клініко-рентгенологічної симптоматиці в поєднанні з бактеріологічними дослідженнями. Гістологічне дослідження при микобактериозом виявляє гранульоми, подібні з туберкульозними. Діагноз може бути поставлений тільки при наявності зростання культури мікобактерій після її ідентифікації. Без ідентифікації культури провести диференціальну діагностику між туберкульозом і микобактериозом неможливо. Матеріал для дослідження беруть з різних органів і тканин, найчастіше - бронхіальні змиви. Встановлення факту кислотоустойчивости мікобактерій недостатньо для постановки діагнозу туберкульозу або микобактериоза.
Для посіву використовуються стандартні яєчні середовища (Левенштейна - Йенсена, Фінна, Анікіна). Всі особи, що входять до групи ризику, зі скаргами на задишку, лихоманку, кашель, болі в грудях, слабкість, зниження маси тіла повинні бути в першу чергу обстежені рентгенологічно, що дозволяє запідозрити певне захворювання, перш за все - туберкульоз, рідше - мікобактеріоз. Також необхідно провести бактеріологічне дослідження.
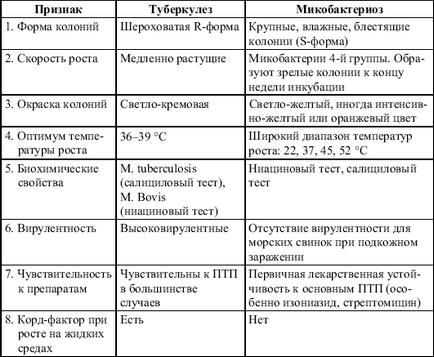
Бактеріологічна ідентифікація мікобактерій проводиться за наступною схемою (табл. 7).
Таблиця 7. Бактеріологічна ідентифікація мікобактерій
Лікування досить складне і тривале. У схемі використовуються традиційні протитуберкульозні препарати. Все частіше стали застосовувати хірургічне лікування - резекції.
Використовуються в лікуванні фторхінолони (офлоксацин, ципрофлоксацин), але їх активність не завжди ефективна для знищення мікобактерій. Найбільш ефективним препаратом з практики є левафлоксоцін. Позитивні результати спостерігаються при прийомі етамбутолу, рифампіцину. Мікобатеріози вважаються стійкими до стрептоміцину і в 60% випадків до ізоніазиду. Використовують в лікуванні карбопенем (імепенем), цефалоспорини і аміноглікозиди.
Захворювання вивчається порівняно недавно, тому немає єдиної думки про його лікуванні та діагностиці.
Перевага йде за стаціонарним лікуванням, для підбору препаратів, доз і систематичного спостереження. Лікування може зайняти від декількох місяців до року. Необхідно приймати гепатопротектори в зв'язку з впливом антибіотиків на функцію печінки.
Дієта й спосіб життя з микобактериозом
Рекомендується вести правильний спосіб життя, виключивши куріння і алкоголь. Високобілкова дієта (м'ясо, яйця). Чи не обмежувати себе в їжі, чи не худнути в період лікування. Уникати тривалого перебування на сонці, переохолодження, лазень, саун.