Антифосфоліпідний синдром (АФЛС) - патологія, для якої основою служить утворення аутоантитіл до фосфоліпідів і пов'язаним з ними глікопротеїну клітинних мембран. Клінічна картина АФЛС включає в себе різноманітну акушерську патологію, схильність до венозного і артеріального тромбоутворення, гематологічні порушення, неврологічні розлади, серцево-судинну патологію, тромбоцитопенія та ін. Критеріями серологічної діагностики є виявлення в крові антитіл до фосфоліпідів і кардіоліпіну, вовчакового антигену і бета- 2-глікопротеїн-1-кофакторзавісімих антитіл. Таким чином, для захворювання характерний як клінічний, так і лабораторний поліморфізм, що ускладнює діагностику.
Вивчення і наукові дослідження АФЛС пов'язані з початком діагностики сифілісу шляхом реакції Вассермана (визначення антитіл до кардіоліпіну), коли у деяких людей ця реакція виявлялася позитивною, хоча при цьому ніяких симптомів сифілітичної інфекції не спостерігалося. З'ясувалося, що хибнопозитивна реакція Вассермана (ЛПРВ) буває 2-х варіантів:
При гострому варіанті ЛПРВ зникає не пізніше 6 місяців з моменту виявлення (після одужання). Хронічна ЛПРВ тримається протягом довгих років без певних причин. В середині минулого століття було виявлено, що хронічний варіант ЛПРВ часто асоційований з аутоімунними захворюваннями (найчастіше на системний червоний вовчак - ВКВ). У багатьох в плазмі був виявлений вовчаковий антикоагулянт (ВА), що пригнічує згортання крові. У той же час геморагії у таких пацієнтів спостерігалися тільки при зниженні рівня протромбіну і тромбоцитів. У 80-х роках був описаний симптомокомплекс, названий антифосфоліпідним синдромом, який може виникати і не на тлі ВКВ.
Класифікація АФЛС
По клінічній картині розрізняють 3 форми антифосфоліпідного синдрому:
при інфекційних хворобах;
внутрішньоутробна загибель плода.
Акушерські ускладнення пов'язані з тромбозом плацентарних судин, розвитком плацентарної недостатності, некрозом ділянок плаценти, дефіцитом простациклинов, який призводить до підвищеного тонусу міометрія.
Лабораторна діагностика
Серологічними критеріями АФЛС є:
АТ класів M і G до кардіоліпіну в середніх і високих титрах два рази за шість тижнів (ІФА-методом);
визначення ВА два рази за шість тижнів.
Для діагностики АФЛС необхідне поєднання мінімум одного лабораторного і одного клінічного критеріїв (див.вище).
Стандартизований метод виявлення ВА включає визначення АЧТЧ (підвищення показника), виключення коагулопатий іншої природи, відсутність коригуючого ефекту від застосування плазми без тромбоцитів, подовжений час згортання в присутності фосфоліпідів.
Лікування і профілактика
З огляду на те, що основним проявом АФЛС є рецидивні тромбози, практично всі хворі з АФЛС потребують профілактичної терапії на протязі багатьох років і навіть довічно. Найбільш застосовувані препарати - аспірин, гидроксихлорохин, варфарин. ГКС і цитотоксичні засоби застосовують з метою зниження активності ВКВ, в інший час вони можуть підвищувати ризик тромбозів і викликати ускладнення при одночасному прийомі антикоагулянтів. Набір препаратів і їх дози залежать від наявності факторів ризику (ФР) тромбозів. Розрізняють 2 групи ФР - контрольовані і неконтрольовані.
Щодо контрольовані ФР:
ступінь активності ВКВ;
застосування оральних контрацептивів;
дефекти факторів згортання;
недолік антитромбіну III;
мутація V-фактора (Лейденовская мутація);
дефіцит білків С і S.
Зазвичай з профілактичною і лікувальною метою застосовують комбінацію, що складається з аспірину і варфарину. Антикоагулянти підвищують ризик кровотеч, тому лікування проводиться під суворим контролем лабораторних показників. З цією метою використовують значення протромбінового часу, зокрема, оцінюють значення МНО. Варфарин призначають в насичує дозуванні на два дні (5-10 мг / сут.), Далі підбирають підтримуючу дозу під контролем МНО. Цей показник при ризику тромбозу артерій підтримують на рівні більше 3, вен - 2-3. При скасування варфарину часто відбувається рецидив тромбозів, особливо в перші півроку, коли потрібно пильне спостереження за пацієнтом.
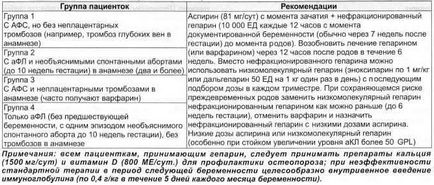
У таблиці 1 наведена тактика ведення різних груп пацієнтів в залежності від факторів ризику.
Таблиця 1. Тактика профілактики і лікування тромбозів при АФЛС.
У терапії гострих тромбозів основна роль відводиться гепарину як прямому антикоагулянти, особливо його низькомолекулярних форм. Якщо до початку гепаринотерапии хворий не отримував варфарин, то його призначають в перші дві доби від одночасного початку введення гепарину.
Для лікування катастрофічного АФЛС застосовуються варфарин, аспірин, гепарин, ГКС в поєднанні з циклофосфамідом у вигляді пульс-терапії. Проводиться лікування фонового захворювання. Дана форма АФЛС є обов'язковим і єдиним (при АФЛС) показанням до проведення плазмоферезу. Ні за яких інших формах плазмоферез не є показаним!
Лікування АФЛС у вагітних
Для профілактики спонтанних абортів у жінок застосовують низькі дози ацетилсаліцилової кислоти в поєднанні з НМГ протягом всього терміну вагітності і півроку після пологів. Для профілактики остеопорозу потрібні препарати кальцію і вітаміну D. Антикоагулянти непрямої дії протипоказані в зв'язку з ембріотоксичну дію. ГКС використовують тільки при вторинному АФЛС в якості лікування фонового захворювання. У разі планового кесаревого розтину гепаринотерапии скасовують за дві-три доби до операції. У таблицях 2-3 дана інформація про тактику лікування пацієнток з АФЛС і про побічні ефекти лікарських засобів при вагітності і лактації.
Таблиця 2. Небажані ефекти препаратів, що застосовуються для лікування АФЛС у жінок.
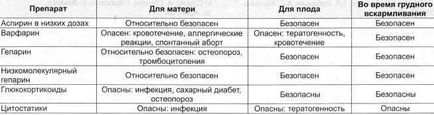
Таблиця 3. Тактика лікування пацієнток з АФЛС.
Спостереження вагітних з АФЛС
Ведення вагітності у пацієнток з АФЛС включає регулярні лабораторні та інструментальні дослідження. На самому початку періоду вагітності проводять ЕХО-КГ з метою виключення наявності вегетацій на серцевих клапанах, визначають добову втрату білка з сечею і кліренс креатиніну, рівень АЛТ, АСТ крові. Протягом трьох тижнів з моменту початку гепаринотерапии щотижня досліджують кількість тромбоцитів, а далі - 1 раз / міс. З 18-20 тижнів. проводять УЗД плоду раз в чотири-шість тижнів для оцінки його розвитку і своєчасної діагностики затримки росту. З 32-34 тиж. оцінюють ЧСС плода щотижня за допомогою кардіомонітор.
Весь період вагітності регулярно вимірюють масу тіла пацієнтки, АТ, визначають рівень протеїнів в сечі (діагностика HELLP-синдрому і прееклампсії). Навчають пацієнток самостійно визначати ознаки тромбозу.
Дотримання всіх цих рекомендацій дозволяє до 70-80% збільшити число успішних пологів у жінок, що мають в анамнезі 2 і більше випадків втрати плоду. У той же час, у більшості пацієнток з АФЛС часто спостерігаються уповільнений ріст плода, підвищена частота прееклампсії, передчасних пологів та інших патологій.
Тромбоцитопенічна ускладнення АФЛС
При помірній тромбоцитопенії у хворих АФЛС спеціального лікування не призначають. Тромбоцитопенія на тлі ВКВ при вторинному АФЛС добре компенсується глюкокортикоїдами, амінохінолонамі і аспірином в низьких дозах. Тяжка тромбоцитопенія (10-50х10 9 / л) вимагає великих доз ГКС і внутрішньовенного введення імуноглобуліну. Іноді застосовують препарат даназол, що має незначну андрогенную активність.
Якщо на фоні гепаринотерапії тромбоцитопенія посилюється, хворих переводять на синтетичні пентасахаріди (наприклад, арікста), прямі антитромботические препарати (мелаготран, гірудин) або глюкозоаміноглікани (сулодексид). Для профілактики і лікування мікроциркуляторних порушень призначають двох-тримісячні курси ангиопротекторов, наприклад, ендотеліну або Детралекса.
Створення нових антикоагулянтних препаратів зумовило прорив в лікуванні і профілактиці антифосфоліпідного синдрому та дозволило поліпшити прогноз, в т.ч. акушерський, у хворих з цією патологією.