При хронічному розриві ахіллового сухожилля паратенон стоншується і спаивается з ретрактірованнимі кінцями розірваного сухожилля, а в області діастаза є мінімальна кількість репаративної тканини [489, 587, 633]. Проксимальная культя сухожилля часто має конічну форму [818] і спаяна з фасцією ззаду від волокон flexor hallucis longus [489]. Дистальна культя часто деформується і виглядає як цибулина. Якщо є сухожилля m. plantaris, то воно виявляється гіпертрофованим. Діастаз часто заповнений потовщеною рубцевої тканиною [161, 443, 587, 636, 674], що є спробою організму відновити розірване сухожилля. Після штучного перерізання сухожилля у кроликів через 56 днів була добре організована сполучна тканина, проте навіть через 240 днів не спостерігалося формування типових для сухожильной тканини колагенових пучків [265]. Ця псевдосухожільная тканина не є такою ж міцною, як интактное сухожилля, більш того, з плином часу вона має тенденцію до елонгації [217, 587].
Ретракция проксимальної кукси сухожилля призводить до вкорочення интактного проксимального камбаловидной-литкового комплексу. Це, в свою чергу, призводить до зниження биомеханической ефективності м'язи. У підсумку, виникає зниження сили плантарной флексії, і, отже, до «шльопати» порушення ходи на пошкодженій стороні, що неважко помітити при появі такого пацієнта [534]. Ще Н.И.Пирогов (1840) відзначав, що при довільному напруженні триголовий м'язи гомілки на постраждалій кінцівці контури зовнішньої і внутрішньої головок литкового м'яза виражені менш чітко, ніж на здоровій [98]. Незважаючи на простоту визначення і безперечну цінність (особливо при застарілих пошкодженнях), цей симптом у публікаціях згадують рідко.
На відміну від свіжих розривів, пацієнтів при хронічному розриві в меншій мірі турбує біль, з'являються скарги на персистирующую слабкість, погане почуття балансу і порушення ходи. Пацієнти можуть описувати свої відчуття під час первинної травми (наприклад, при заняттях спортом) як раптова гострий біль в ікрі, як ніби-то їх б'ють палицею ззаду по гомілці [290]. Однак може зустрітися і менш яскрава анамнестична картина, наприклад, пацієнт може повідомити про невелику травму і помірного болю в області п'яти. Згодом повсякденна фізична активність (підйом по схилу пагорба або по сходах вгору) Можуть виникнути труднощі зі [366].
У пацієнтів з хронічним розривом ахіллового сухожилля набряк і біль спадають, а проміжок між куксами сухожилля заповнюється фіброзної тканиною [514, 516, 594] (Малюнок 29). Крім цього, хоч і ослаблена, можлива активна плантарного флексія за рахунок mm. tibialis posterior, flexor hallucis longus, flexor digitorum longus і малогомілкової м'язів. Той факт, що плантарного флексія можлива за рахунок м'язів синергистов, досить часто і служить причиною недиагностированного розриву при клінічному огляді [767]. У більшості випадків є кульгавість.
При загальному огляді досить часто можна побачити западання в проекції розриву. При цьому, дистальна культя сухожилля потовщена (цибулинні деформація, Малюнок 29). Литкові м'язи можуть бути гіпотрофіровани. Довгі згиначі великого пальця стопи можуть рефлекторно брати на себе частину функцій литкових м'язів, що призведе до молоткообразной ( «дряпає палець») деформації першого пальця стопи і помітного підвищення поздовжнього зводу стопи. Однак, в разі хронічного розриву, деформація може й не бути, а описані вище клінічні тести можуть бути негативними, в зв'язку з чим для діагностики таких пошкоджень особливо важливі додаткові методи дослідження. Також варто відзначити, що чутливість і специфічність тестів (Thomson, Matles, O'Brien Copeland) вивчалася при діагностиці свіжих розривів. За нашими даними, ці тести не були вивчені для діагностики хронічних розривів.
В якості допоміжного методу для діагностики хронічного розриву ахіллового сухожилля може використовуватися рентгенографія в бічній проекції. Також як і при свіжому розриві, може мати місце порушення трикутника Kager [410], Крім цього, при рентгенографії також може бути видна цибулинні деформація дистальної кукси сухожилля [161].
Рентгенографія також може бути корисною при диференціальної діагностики з відривними переломами п'яткової кістки і з деякими іншими захворюваннями [767]. У деяких пацієнтів з хронічним розривом може мати місце кальцифікація дистальної кукси ахіллового сухожилля. В одному дослідженні [534] подібна кальцифікація мала місце у трьох з семи пацієнтів.
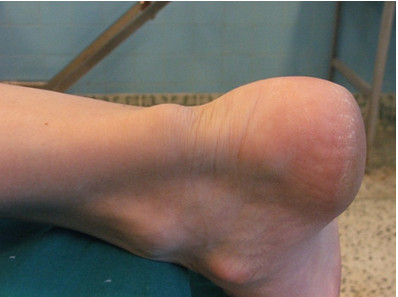
Малюнок 29. Класичний зовнішній вигляд кінцівки при хронічному розриві ахіллового сухожилля. Зверніть увагу на западіння між проксимальної куксою (деформована за типом цибулини) і дистальної куксою. Фотографія виконана безпосередньо перед операцією. Пацієнт - чоловік 42 років, отримав розрив ахіллового сухожилля за 13 тижнів до операції
Ультразвукове дослідження в режимі реального часу з високою роздільною здатністю є недорогим, швидким і динамічним методом дослідження [635]. Однак результати дослідження багато в чому залежать від лікаря-діагноста, від якого для коректної інтерпретації потрібно достатній досвід. Лінійний датчик розташовують перпендикулярно шкірі безпосередньо над сухожиллям. Необхідно використовувати ультразвуковий гель для того, щоб більша кількість хвиль поверталося до датчика, що дозволить отримати хорошу панорамну і динамічну візуалізацію сухожилля [270, 525]. Поздовжні колагенові волокна в товщі ахіллового сухожилля відображають ультразвукові хвилі і для гарної візуалізації переважно використовувати високочастотні датчики [316]. Нормальне сухожилля виглядає гіпоехогенним лентообразной освітою, укладеним між двома гіперехогенних шарами. Ці шари розділені при розслабленому сухожиллі і більш компактні при його натягу. При розриві сухожилля ультразвукове дослідження виявляє порушення його цілісності з підвищеною або зниженою ехогенності, в залежності від давності розриву [362] (Малюнок 30).
Магнітно-резонансна томографія дозволяє детально оцінити стан решт повністю розірваного сухожилля [408]. Нормальне ахіллове сухожилля візуалізується як область низької щільності сигналу на всіх зрізах. Воно поступово звужується без фокальних дефектів. Темна смуга самого ахіллового сухожилля відділяється від області високої щільності сигналу, яка відповідає жировому прошарку перед сухожиллям. Хронічним розривів відповідають ділянки низької щільності в режимі T1 і порушення цілісності сухожилля і ділянки різнорідної щільності в режимі T2. Найбільш інформативні саггитальной зрізи (Малюнок 30).
Як ми вже відзначали, особливим варіантом розриву ахіллового сухожилля є реруптура, яка може статися під час іммобілізації (4-6 тижнів), відразу після її припинення, на етапі остаточної ремоделяціей сухожильной тканини (до 1 року) і після 1 року (справжня реруптура) . Відповідно, особливості діагностики такого розриву будуть залежати від варіанту реруптури.
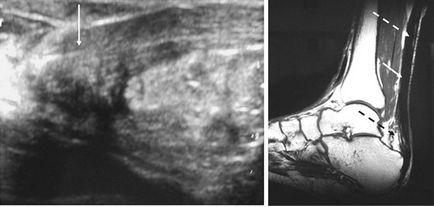
Малюнок 30. Зліва - Поздовжня ультрасонографія в режимі реального часу з високою роздільною здатністю у пацієнта 55 років з хронічним розривом ахіллового сухожилля семнадцатінедельной давності. Зверніть увагу на порушення контуру сухожилля з гіперехогенний, цибулинних деформацію дистальної кукси (стрілка). Праворуч - Магнітно-резонансна томографія: саггитальной зрізи у 51-річного пацієнта з розривом ахіллового сухожилля пятнадцатінедельной давності. В цілому, контурність сухожилля відновлена. Зверніть увагу на потовщення сухожилля (біла стрілка) і на ділянки скупчення рідини і неповне зрощення в проксимальної частини і в області ентезісов сухожилля (пунктирні стрілки).
Диференціальний діагноз розриву ахіллового сухожилля проводиться з ушкодженнями п'яткової кістки, розривом литкового і / або камбаловидной м'язи (частіше зустрічається розрив медіальної головки литкового м'яза), «ногою тенісиста», фасціальними розривами, перитендинітах, артропатией, ушкодженнями t. tibialis posterior, деформацією Haglund (так званий «надутий міхур»), розривом кісти Бейкера і тромбозом глибоких вен (Таблиця 3) [485, 537, 676].
Таблиця 3. Диференціальна діагностика розривів ахіллового сухожилля (АС)
Діагноз розриву ахіллового сухожилля досить часто може бути впевнено розпізнаний за даними анамнезу та результатів огляду, в ході якого іноді вдається пропальпувати западання між куксами сухожилля. Однак в деяких випадках анамнез може бути нетиповим, симптоматика - стертою, а западання неможливо визначити пальпаторно за рахунок набряку або ожиріння. Більш того, активна плантарного флексія при повністю розірваному ахіллове сухожилля може бути збережена за рахунок інших м'язів (підошовна м'яз, довгий м'яз, складаний пальці стопи, довгий згинач великого пальця стопи, задня великогомілкова м'яз, довга і коротка малогомілкової м'язи), що може служити причиною помилкового діагнозу.
Для того, щоб зменшити діагностичні труднощі, були запропоновані клінічні тести: тест стиснення гомілки Simmonds-Thompson, голчастий тест O'Brien, тест згинання в колінному суглобі Matles і тест з сфінгмоманометром Copeland. Точна чутливість і специфічність кожного з цих тестів невідома, але, на думку експертів, для постановки діагнозу розриву ахіллового сухожилля буде достатньою реєстрація двох позитивних тестів з описаних. Знання цих клінічних тестів допоможе хірургу уникнути необхідності експлуатувати в сумнівних випадках такий дорогий метод дослідження, як магнітно-резонансну томографію. З числа додаткових методів інструментального дослідження в діагностиці можуть допомогти ультрасонографическое дослідження і незаслужено рідко використовується мягкоткание рентгенографія, але і в таких ситуаціях знання клінічних тестів в більшості випадків дозволить хірургу поставити діагноз без використання цих діагностичних методів і, відповідно, не привертаючи суміжних фахівців, що іноді в силу ряду організаційних причин дуже важливо. Швидкий і своєчасний діагноз допоможе швидше почати адекватне лікування, а у випадку з розривами ахіллового сухожилля зволікання в кілька діб плачевно позначається на результатах лікування.
Крім цього, знання клінічних тестів може бути вельми корисним і в післяопераційному періоді. Наприклад, нерідкі ситуації, коли в ранньому післяопераційному періоді пацієнт падає на милицях, наступаючи на прооперовану буквально кілька днів тому ногу. В такому випадку хірург стоїть перед вирішенням складного завдання - чи є у такого пацієнта реруптура, чи ні? Якщо реруптури немає, то пацієнта можна лікувати як і раніше, а якщо є, то необхідна повторна операція. При цьому додаткові методи дослідження не завжди можуть дати справжню картину: наприклад, ретракция проксимальної кукси ще не розвинулася або прорізування нитки з диастазом просто невелика. В такому випадку МРТ або УЗД можуть дати помилково негативний результат реруптури, в тому числі і завдяки зміненій в післяопераційному періоді анатомії і набряку. І ось в таких складних випадках можуть виявитися ефективними клінічні тести, в ході яких лікар може оцінити динаміку рухів стопою відразу після операції і після травми.