C синдромом відміни може зіткнутися кожен практикуючий лікар. Він характерний для найрізноманітніших препаратів - снодійних, транквілізаторів, кортикостероїдів, протиепілептичних засобів та ін. Не є винятком і препарати, що використовуються в кардіології. Добре відомий синдром відміни клофеліну, бета-блокаторів та ряду інших препаратів.
- Прояви синдрому відміни антиангінальних препаратів
У хворих на ішемічну хворобу серця (ІХС) зі стабільною стенокардією напруги скасування антиангінального препарату може викликати значне збільшення частоти нападів стенокардії та зниження переносимості фізичного навантаження. В окремих випадках можливий розвиток гострого інфаркту міокарда. Оскільки практично всі антиангінальні препарати в тій чи іншій мірі знижують артеріальний тиск, припинення їх прийому нерідко викликає його підвищення, іноді досить значне. Останнім часом з'явилися дані про те, що в ряді випадків скасування антиангінального препарату може викликати появу так званої бессимптомной ішемії міокарда [1].
Під синдромом відміни розуміють реакцію організму, що виникає у відповідь на припинення дії лікарського препарату і виражається в погіршенні стану хворого. Нерідко синдром відміни виявляється появою якісно нових ознак захворювання, відсутніх у хворого раніше
Синдром відміни найбільш характерний для препаратів, досить швидко виводяться з організму. Чим швидше виводиться з організму препарат, тим яскравіше може бути виражений синдром відміни.
Не слід думати, що синдром відміни розвивається тільки після повного припинення прийому лікарського препарату (табл. 1). Встановлено, що синдром відміни може проявитися і на тлі лікування, в проміжках між дією чергових доз препарату. Таке можливо, по-перше, коли інтервал між прийомом двох доз препарату достатньо великий. Наприклад, не виключено розвиток синдрому відміни в ранкові години, перед прийомом чергової дози препарату, коли закінчилася дія попередньої його дози. Цей вид синдрому відміни носить назву "феномен нульового години" (по-англійськи - zero-hour phenomenon) [2].
Таблиця 1. Закономірності виникнення синдрому відміни
- Після повного припинення прийому препарату
- На тлі лікування:
- у відповідь на дуже швидке виведення препарату з організму (наприклад, розвиток феномена рикошету в кінці дії лікарських форм ніфедипіну короткої дії)
По-друге, як уже було зазначено вище, на тлі лікування синдром відміни може виникати в тому випадку, якщо препарат дуже швидко виводиться з організму. У таких випадках синдром відміни нерідко називають феноменом рикошету (по-англійськи - rebound effect) або феноменом негативного післядії. Таке можливо, зокрема, при використанні деяких лікарських форм короткої дії (наприклад, ніфедипіну короткої дії) або якщо обраний такий спосіб введення препарату в організм, який дозволяє різко припинити надходження ліки (наприклад, при різкому припиненні внутрішньовенного введення препарату або при знятті з шкіри трансдермальною лікарської форми препарату).
Все сказане вище свідчить про те, що синдром відміни, по-перше, може істотно вплинути на безпеку проведеної терапії антиангінальними препаратами (в деяких випадках внаслідок розвитку синдрому відміни терапія може навіть дати парадоксальний ефект). По-друге, виникнення синдрому відміни, як правило, цілком передбачувано, і знання клінічної фармакології використовуваних препаратів може допомогти попередити його виникнення.
Нижче наводяться відомості про можливість виникнення синдрому відміни різних груп антиангінальних препаратів.
Нітрати стали першими антиангінальними препаратами, для яких був описаний синдром відміни. Ще в 1898 році G. C. Laws повідомив про погіршення у вихідні дні самопочуття робітників, зайнятих на виробництві пороху [3]. Надалі з'явилося досить багато робіт, що містять документально підтверджені відомості про випадки раптової смерті робітників, зайнятих на виробництві динаміту, які відбувалися у вихідні дні, коли припинявся контакт з нітратами [4, 5]. Вперше синдром відміни нітратів як такий був описаний в середині ХХ століття, коли було показано, що у деяких працівників, що мають відношення до виробництва динаміту, у вихідні дні спостерігалися типові напади стенокардії, не пов'язані з фізичним навантаженням. Повідомлялося про декілька випадків інфаркту міокарда і навіть раптової смерті у робітників, зайнятих на подібних виробництвах, що відбулися в період припинення впливу нітратів. Ретельне дослідження з проведенням коронароангіографії не виявило атеросклеротичних змін в коронарних артеріях осіб, які перенесли інфаркт міокарда в період припинення контакту з нітратами [6]. Крім того, було відзначено, що у робітників, які зазнавали загрудінні болю у вихідні дні, напади стенокардії повністю зникали після тривалої ізоляції від впливу нітратів. Стан, як прагнув у період різкого припинення дії нітратів, стали називати феноменом рикошету [7]. Довгий час вважалося, що описаний вище синдром відміни нітратів має місце лише при контакті з великими їх дозами на виробництві, але не характерний для клінічного застосування цих препаратів. Однак спеціальні дослідження показали, що синдром відміни нітратів виникає і в клінічній практиці. У табл. 2 представлені основні симптоми, пов'язані з проявом синдрому відміни ізосорбіду динітрату у хворих стабільною стенокардією напруги.
Таблиця 2. Клінічні прояви синдрому відміни ізосорбіду динітрату і ніфедипіну
(За даними рандомізованого перехресного дослідження у 18 хворих стабільною стенокардією напруги) [10]
Примітка. Цифри позначають кількість хворих
Інтерес до синдрому відміни нітратів значно зріс в кінці 80-х років, коли стали широко рекомендуватися різні схеми переривчастого призначення цих препаратів з метою попередження розвитку звикання до них. Переривчасте призначення нітратів передбачає, що протягом доби повинен бути період, коли організм вільний від дії нітрату (nitrate-free period). За цей період чутливість до нітратів, що знизилася в результаті їх попереднього застосування, встигає відновитися [4].
Виявилося, однак, що на тлі переривчастого призначення нітратів існує ризик розвитку синдрому відміни. Так, було показано, що після зняття з шкіри наклейок трансдермального нітрогліцерину на ніч приблизно у 8% хворих з'являються напади стенокардії спокою, відсутні раніше [8]. Одним із проявів синдрому відміни нітратів при їх переривистому призначення також може бути поява епізодів безсимптомної ішемії міокарда [1]. Все це свідчить про те, що переривчасте призначення нітратів поряд з незаперечними перевагами таїть в собі і цілком реальну небезпеку.
Дослідження показали, однак, що клінічна значущість синдрому відміни нітратів при їх переривистому призначення знаходиться в прямій залежності від тяжкості стану хворих: у пацієнтів з відносно легким і стабільним перебігом захворювання короткочасна відміна препарату, як правило, не викликає негативних наслідків і цілком безпечна. У хворих з більш тяжким перебігом ішемічної хвороби серця, при наявності ознак порушення гемодинаміки, наслідки синдрому відміни можуть бути набагато важчими [9]. Тому переривчасте призначення нітратів цілком прийнятно у хворих зі стабільним і відносно нетяжким перебігом ІХС (сюди можна віднести хворих зі стабільною стенокардією 1-3-го функціонального класу). У хворих з більш тяжким перебігом ІХС (стабільна стенокардія 4-го функціонального класу) або ознаками нестабільності стану (нестабільна стенокардія, гострий інфаркт міокарда) переривчастого призначення нітратів слід уникати [10].
З можливістю розвитку синдрому відміни бета-блокаторів клініцисти зіткнулися практично відразу ж, як тільки ці препарати стали використовуватися в клінічній практиці. Було показано, що раптова відміна прийому пропранололу може викликати різке почастішання нападів стенокардії, поява тяжких порушень ритму, гострий інфаркт міокарда і навіть раптову смерть. Згодом виявилося, що настільки важкі прояви синдрому відміни пропранололу спостерігаються не більше ніж у 5% хворих, набагато частіше лікарі стикаються з таким проявом синдрому відміни пропранололу, як виникнення тахікардії [11].
Можливість виникнення синдрому відміни цієї групи препаратів до недавнього часу викликала суперечки серед дослідників [14]. В даний час стало очевидним, що ці препарати досить сильно різняться між собою за фармакологічними властивостями, відповідно вони в різній мірі здатні викликати і синдром відміни.
Малюнок 1. Порівняння вираженості синдрому відміни ніфедипіну і дилтіазему після скасування чотиритижневого регулярного прийому цих препаратів
(У 24 хворих на ІХС зі стабільною стенокардією напруги)
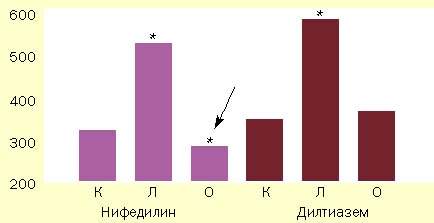
По осі ординат показана тривалість проби з дозованим фізичним навантаженням на тредмиле до розвитку нападу стенокардії середньої інтенсивності, з
К - контрольний період
Л - лікування препаратом
Про - відміна препарату
* - достовірність відмінностей з контрольним періодом (p<0,005)
Стрілка вказує на ознаки синдрому відміни ніфедипіну
Верапаміл. Мабуть, прийом цього препарату пов'язаний з ризиком виникнення синдрому відміни в найменшій мірі з усіх антиангінальних препаратів. Це пов'язано в першу чергу зі здатністю верапамілу накопичуватися в організмі при регулярному застосуванні. Відповідно з припиненням прийому верапамілу препарат достатньо тривало виводиться з організму і його дія зберігається протягом декількох днів після прийому останньої дози ліків.
До теперішнього часу не відомо ні одного дослідження, чітко довів існування синдрому відміни верапамілу. В результаті порівняння ефекту відміни пропранололу і верапамілу, проведеного у 20 хворих стабільною стенокардією напруги, вдалося довести, що після припинення прийому верапамілу спостерігалося поступове повернення частоти нападів стенокардії до вихідного рівня, а після припинення прийому пропранололу, навпаки, різке почастішання нападів стенокардії і значне зниження переносимості фізичного навантаження [15]. Це дає підставу стверджувати, що при необхідності припинення прийому верапамілу скасування його можна здійснити відразу, без поступового зменшення дози.
При регулярному прийомі верапамілу навіть у вигляді звичайних таблеток його ефект можна вважати досить рівномірним, тому цей препарат ніколи не викликає феномена рикошету.
Дилтіазем. Робіт з вивчення можливості розвитку синдрому відміни дилтіазему у хворих стабільною стенокардією до теперішнього часу практично не проводилося.
Нещодавно нами проведено спеціальне дослідження, метою якого було, зокрема, встановити, чи виникає синдром відміни після різкого припинення регулярного (чотири рази на день) прийому цього препарату протягом чотирьох тижнів. Препаратом порівняння служив ніфедипін, який призначали протягом такого ж терміну, а потім скасовували. Дослідження було проведено за допомогою подвійного сліпого рандомізованого паралельного методу.
Було продемонстровано, що скасування дилтіазему була пов'язана лише з тим, що кількість і тривалість епізодів ішемії міокарда (за даними 24-годинного ЕКГ-моніторування) повернулися до початкового рівня. Переносимість фізичного навантаження, за даними проби на тредмиле, на тлі скасування дилтіазему просто поверталася до значень, зареєстрованим до початку лікування (див. Малюнок). На відміну від цього, в перший день скасування ніфедипіну спостерігався помітний ріст (в порівнянні з контрольним періодом) кількості епізодів ішемії міокарда, одночасно відзначалося зменшення переносимості фізичного навантаження нижче рівня, зареєстрованого до початку лікування.
Таким чином, різке припинення прийому дилтіазему не викликало появи синдрому відміни; різке припинення прийому ніфедипіну, навпаки, призводило до об'єктивного погіршення стану хворих, що можна вважати проявом синдрому відміни цього препарату.
Ніфедипін. Вище повідомлялося про те, що раптове припинення регулярного прийому ніфедипіну [10] може викликати синдром відміни. Однак, і це видається більш важливим, було встановлено, що синдром відміни ніфедипіну може виникати під час терапії цим препаратом в тому випадку, якщо використовуються лікарські форми короткої дії. Нами було доведено, що в ранкові години, перед прийомом чергової дози ніфедипіну, переносимість фізичного навантаження була нижче, ніж в контрольний період (такий стан носить назву феномен нульового години). У той же час у ряду хворих було відзначено появу нападів стенокардії спокою, відсутніх до призначення лікування [16].
Як і у випадку з нітратами, наслідки синдрому відміни ніфедипіну знаходяться в прямій залежності від тяжкості стану хворих. Якщо у хворих з відносно нетяжким перебігом захворювання синдром відміни, навіть якщо він виявляється очевидними симптомами, може не мати скільки-небудь серйозних наслідків, то у хворих з нестабільним перебігом хвороби наслідки виникнення цього синдрому можуть бути куди більш важкими. Є всі підстави вважати, що ряд важких ускладнень, в тому числі таких, як розвиток гострого інфаркту міокарда і раптова смерть, зареєстровані в ході деяких досліджень, в яких ніфедипін призначався при нестабільної стенокардії і гострому інфаркті міокарда в лікарській формі короткої дії, пояснювалися саме розвитком синдрому короткочасної скасування ніфедипіну (феномена рикошету) на тлі його застосування [17, 18].
Необхідно підкреслити, що деякі препарати, зокрема бета-адреноблокатори, здатні запобігти появі феномена рикошету. Так, було доведено, що якщо застосування ніфедипіну короткої дії у вигляді монотерапії при нестабільній стенокардії пов'язане з підвищеним ризиком ускладнень, то застосування цього ж препарату в поєднанні з бета-адреноблокаторами безпечно і навіть здатне поліпшити прогноз захворювання [17]. Слід зазначити, що найбільшою мірою феномен рикошету властивий ніфедипіну, що випускаються у вигляді так званих бистрораспадающіхся капсул (в Росії він відомий під назвою адалат), які сприяють швидкому зростанню і настільки ж швидкого зниження концентрації препарату в крові. При призначенні ніфедипіну у вигляді звичайних таблеток (в Росії вони відомі під назвами коринфар, кордафен і ін.) Вираженість синдрому рикошету може бути меншою.
Нещодавно створені спеціальні лікарські форми ніфедипіну пролонгованої дії (наприклад, ніфедипін-SR, відомий в Росії під назвою адалат-SL, або ніфедипін-ГІТС, відомий в Росії під назвою осмо-адалат), які сприяють підтримці більш-менш постійної концентрації препарату в крові. Ці лікарські форми, за наявними в даний час даними, не викликають феномена рикошету і можуть використовуватися у хворих з нестабільним перебігом ІХС.
Представлені дані свідчать про те, що синдром відміни в різних його формах може істотно вплинути на ефективність та безпечність терапії хворих на ІХС. Цілком реальні ситуації, коли нехтування ризиком розвитку синдрому відміни призводить до результату, зворотному бажаному (як це сталося, наприклад, при спробі призначати ніфедипін короткої дії у вигляді монотерапії хворим нестабільною стенокардією). Навпаки, грамотне призначення препарату, з урахуванням його можливих побічних і небажаних дій, а також особливостей перебігу захворювання у конкретного хворого, здатне значно поліпшити результат лікування.