Основна мета лікування хворих ГКМП (рис. 1) - полегшення симптомів, попередження розвитку ускладнень (наприклад, ФП) і зниження ризику РСС.
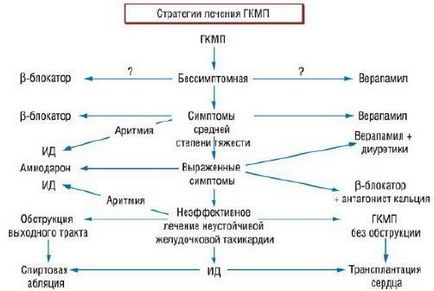
Мал. 1. Лікування гіпертрофічної кардіоміопатії: ГКМП - гіпертрофічна кардіоміопатія.
Медикаментозне лікування
Асимптомним пацієнтам з легким ступенем гіпертрофії ЛШ медикаментозне лікування не призначають, в той час як асимптомні хворі з важкою гіпертрофією повинні отримувати лікування верапамілом для поліпшення діастолічного розслаблення і наповнення ЛШ в діастолу, що дозволить знизити КДД в ЛШ.
Симптомним пацієнтам спочатку призначають блокатор повільних кальцієвих каналів верапаміл, який покращує діастолічний наповнення (табл. 1) і зменшує систолічну обструкцію вихідного тракту (негативний інотропний ефект). В якості альтернативи цьому препарату можна використовувати дилтіазем, хоча дані про його застосування нечисленні. Якщо ці кошти не здатні поліпшити перебіг захворювання, можна призначити β-адреноблокатори в якості монотерапії або в комбінації з блокаторами повільних кальцієвих каналів. β-адреноблокатори зменшують обструкцію вихідного тракту за рахунок негативного хронотропного і іноторопного ефекту.
Крім того, зниження ЧСС збільшує розмір ЛШ, зменшуючи градієнт вихідного тракту ЛШ і збільшуючи час діастолічного наповнення. Ці препарати не володіють позитивним лусітропним ефектом, тобто не впливають на розслаблення ЛШ і не покращують діастолічну функцію подібно блокаторів повільних кальцієвих каналів. З великою обережністю для зменшення КДД у важких симптомних пацієнтів можна застосовувати діуретики, так як ці хворі надзвичайно чутливі до раптових змін обсягів. Висока чутливість обумовлена особливостями кривої "тиск-об'єм" в ЛШ, коли невелике зниження тиску наповнення різко зменшує ударний і хвилинний обсяги. Діуретики можна використовувати в комбінації з β-адреноблокаторами або блокаторами повільних кальцієвих каналів, що сприяє зменшенню симптомів застою в малому колі кровообігу.
Лікарські препарати, що застосовуються для лікування гіпертрофічної кардіоміопатії
Блокатори кальцієвих каналів- Верапаміл по 120 мг 2-3 рази на день
- Дилтіазем в дозі 180 мг 1-2 рази на день
- Пропранолол по 80 мг 2-3 рази на день
- Метопролол в дозі 100-200 мг щодня
- Бісопролол в дозі 5-10 мг щодня
- Аміодарон по 100-200 мг 5 разів на тиждень
- Дизопірамід по 100 мг 3 рази на день або по 200 мг 2 рази на день
Дизопірамід - антиаритмічний препарат, що впливає на кінетику кальцію. Його застосування асоціюється з ослабленням клінічних симптомів ГКМП і зменшенням систолічного градієнта тиску. Позитивний ефект дизопіраміду пов'язаний з його негативною інотропною дією та периферичної вазоконстрикцией. Дані про результати багаторічного використання цього ЛЗ у хворих ГКМП відсутні.
β-адреноблокатори, блокатори повільних кальцієвих каналів і традиційні антиаритмічні засоби не знижують ризик розвитку серйозних шлуночкових порушень ритму при ГКМП, але аміодарон, збільшуючи тривалість потенціалу дії і рефрактерний період, ефективний при лікуванні як надшлуночкових, так і шлуночкових аритмій. Вважають, що він покращує прогноз і симптоми при ГКМП. Проте ці дані не остаточні і вимагають подальшого вивчення. Аміодарон можна використовувати у пацієнтів з надшлуночкові (ФП) і шлуночковими тахіаритміями, але у важких випадках рекомендована імплантація ІКД.
Протипоказанням до призначення блокаторів повільних кальцієвих каналів і β-адреноблокаторів може бути АВ-блокада II-III ступеня. Крім того, лікування β-адреноблокаторами може бути протипоказано при бронхіальній астмі або ХОЗЛ.
Час початку лікування
Лікування рекомендовано симптомним пацієнтам або хворим з важкою гіпертрофією ЛШ. Рефрактерність до терапії зазвичай вказує на прогресування захворювання. У цих випадках рекомендовано використання більш агресивних методів лікування, таких як спиртова септальний абляція або хірургічна септальний міоектомія. Двокамерну стимуляцію для полегшення симптомів захворювання і зменшення обструкції вихідного тракту ЛШ, яку використовували раніше, в даний час не застосовують. Установка ІКД настійно рекомендована пацієнтам високого ризику з важкою гіпертрофією ЛШ, стійкими і нестійкими тахіаритміями або непритомністю в анамнезі. Поряд з цим, вона показана пацієнтам із зазначенням на ВСС в сімейному анамнезі і генетичним фенотипом з високим ризиком передчасної смерті.
хірургічне лікування
До недавнього часу септальних міоектомія вважали методом вибору у пацієнтів з обструктивними ГКМП, рефрактерної до медикаментозного лікування. Віддалені результати цієї операції чудові (рис. 2), але в післяопераційному періоді у 15-20% пацієнтів може розвиватися дилатація ЛШ. Спиртова абляция змінила підходи до хірургічного лікування ГКМП, тому виконання септальних міоектомія рекомендовано тільки у випадках симультанних операцій (наприклад, в комбінації з АКШ або протезуванням МК).
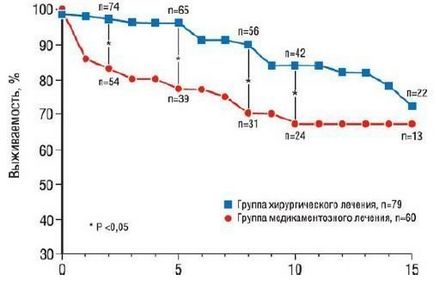
Мал. 2. Виживання 139 пацієнтів з гіпертрофічною кардіоміопатією: група 1 - пацієнти, які отримують медикаментозне лікування (n = 60); група 2 - пацієнти після хірургічного лікування (n = 79). Середня тривалість спостереження для обох груп склала 8,9 року (для першої групи - 8,2 року, для другої - 9,4 року). У другій групі 2, 5, 8 і 10-річна виживаність вище, ніж в першій групі.
Спиртова септальний абляция
Абляція МЖП етиловим спиртом може зменшити обструкцію вихідного тракту ЛШ. Градієнт вихідного тракту більш 30-50 мм рт.ст. в спокої і 60-100 мм рт.ст. після провокації (ЕС, інфузія изопротеренола або інгаляція амилнитрита) - одне зі свідчень до септальних абляції. З метою виділення оптимальної для абляції зони за допомогою невеликого балонного катетера під контролем ЕхоКГ протягом 5 хв і більше в першу або другу перегородковий гілка вводять 1-3 мл спирту (рис. 3 і 4).
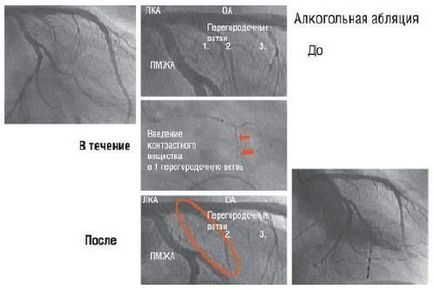
Мал. 3. Ангіографія лівої вінцевої артерії: ліву спадну артерію (ПМЖА) і огинає артерію (ОА) добре видно (зліва вгорі). Також добре помітна перша (1), друга (2) і третя (3) перегородкові гілки (вище центру). Балонний катетер введений в першу перегородковий гілка. Балон роздмухують і вводять контрастну речовину (червоні стрілки в середній частині). За допомогою балона визначають зону ризику, після чого для виявлення зони міокарда за допомогою 2D-ЕхоКГ вводять ехоконтраст (використаний Levovist, Schering SA). Інфузія спирту протягом 3-5 хв усуває або зменшує обструкцію вихідного тракту.
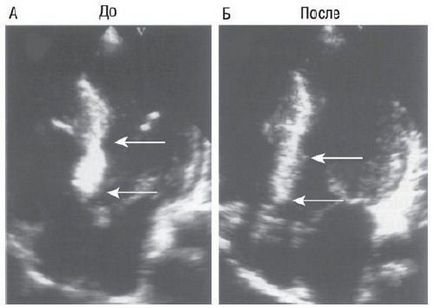
Мал. 4. Двовимірна ехокардіографія до і після спиртової абляції: стрілками показана гіпертрофія МЖП після введення ехоконтраста (А); зменшення товщини МШП (вказано стрілками) через місяць після втручання (Б).
Ін'єкція спирту призводить до розвитку невеликого ІМ, який супроводжується підвищенням активності КФК до 500-1500 ОД / л. Етиловий спирт викликав гипокинезию МЖП, зменшує градієнт вихідного тракту ЛШ (рис. 5). Приблизно в однієї третини пацієнтів градієнт знижується миттєво, а у двох третин - через тиждень або місяць (рис. 6). Ремоделювання шлуночка зі зменшенням м'язової маси і товщини МШП займає 3-4 міс.
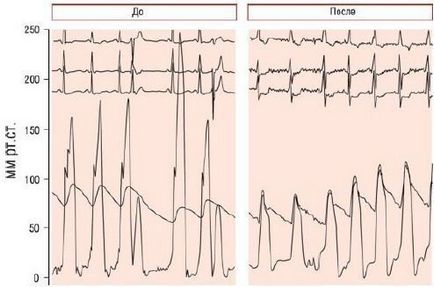
Мал. 5. Тиск у порожнині ЛШ у пацієнтів з гіпертрофічною кардіміопатіей до і після спиртової абляції МЖП: до втручання - високий градієнт в спокої (75 мм рт.ст.) і пост-Екстрасистолічна градієнт (150 мм рт.ст.). Після спиртової абляції систолічний градієнт тиску відсутній.
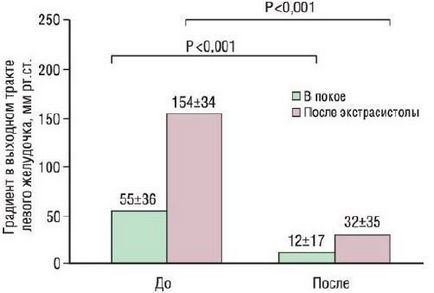
Мал. 6. Градієнт тиску в ЛШ до і після спиртової абляції: максимальний градієнт тиску, зареєстрований в спокої (перший стовпець) і після ЕС (другий стовпець). Ліві стовпці - до операції, праві стовпчики - через 6 місяців після втручання. Після операції зареєстровано зниження градієнта тиску на 25% в порівнянні з вихідним показником.
Не у всіх пацієнтів відбувається повне усунення обструкції вихідного тракту ЛШ. Тим, у кого не відбулося зниження градієнта, можна виконати повторне оперативне втручання. Ускладнення септальних абляції включають транзиторну або постійну АВ-блокаду III ступеня (рис. 7). Саме тому цю процедуру не слід виконувати без тимчасового кардіостимулятора. 3-5% пацієнтів потрібно імплантація постійного кардіостимулятора.
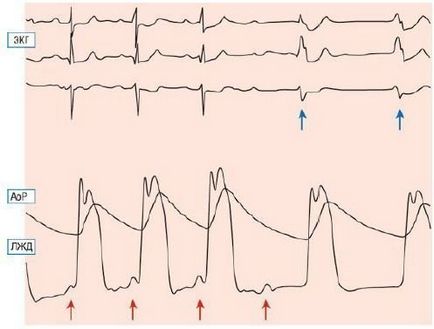
Мал. 7. Синхронний запис ЕКГ і показників тиску під час спиртової абляції: блакитні стрілки на кривій тиску показують передсердні скорочення (нижній ряд). Повна АВ-блокада була зареєстрована після четвертого предсердного скорочення. Червоними стрілками відзначений интермиттирующий ритм електрокардіостимулятора. Нормальний синусовий ритм був відновлений через 3-4 хв після виникнення повної АВ-бло-Кади. Аор - тиск в аорті; Львівська залізниця - тиск в ЛШ.
Otto M. Hess, William McKenna і Heinz-Peter Schultheiss