Неонатальний сепсис (НС) залишається провідною причиною смерті у недоношених новонароджених. Стратегії для зменшення частоти НС як і раніше не досить ефективні, і пов'язана з НС з ..
Тріфокальние лінзи були розроблені науковими співробітниками компанії ZEISS (Німеччина), апробовані, а потім впроваджені в практику лікарями офтальмологічного центру лазерної хірург ..
Жарознижуючі лікарські засоби - препарати, найбільш часто використовувані для лікування дітей як педіатрами, так і батьками. Цьому сприяють існуючі уявлення про небез ..
Роль антитромботичної терапії при хронічній серцевій недостатності (ХСН) у пацієнтів з синусовим ритмом обговорюється багато років. Зокрема, жваві дискусії викликає пи ..
Все навколо обговорюють, як зміниться світ з повсюдним використанням переносних електронних пристроїв - комунікаційних, медичних, геопозиційному і т.п. Але ми вважаємо, що ці т ..
Похилий вік є фактором ризику при раку молочної залози (РМЗ). Велика частина смертей від РМЗ відбувається саме у літніх. Не завжди у них вдається провести лікування СОГ ..
Серцево-легенева і церебральна реанімація Серцево-легенева і церебральна реанімація
Усенко Л.В. член-кор. НАН і АМН України,
д.м.н. професор, зав. кафедрою
Царьов А.В. член Європейської Ради по реанімації, аспірант
Кафедра анестезіології та інтенсивної терапії, Дніпропетровська державна медична академія
Реаніматологія є позитивною силою
в еволюції людства, оскільки ґрунтується на
уявленні про цінності кожного людського життя
як унікального явища у Всесвіті.
Пітер Сафар
Близько 1/4 всіх смертей у людей не пов'язане з інкурабельного захворюваннями або старечими (деструктивними) змінами в мозку. В Європі щорічної реєструється близько 700 000 випадків раптової смерті. Ще в кінці 1950-х років під час проведення патологоанатомічних досліджень було відзначено відсутність морфологічних обґрунтувань летальних випадків у значної частини померлих. За образним висловом C.S. Beck: "Серця цих хворих були занадто гарні, щоб померти, і необхідно було дати їм можливість для відновлення їх роботи". Цей принцип, в подальшому перефразований П. Сафаром в "серце і мозок занадто хороші, щоб вмирати", ліг в основу сучасної концепції серцево-легеневої і церебральної реанімації (СЛЦР).
Філософія реанімації звернена на особистості людей, чиє життя було раптово перервано будь-якими причинами, коли має місце необґрунтована смерть цілком життєздатного і здорового організму, за відсутності летального невиліковного захворювання або важкої сенільний деменції. При цьому визначальним критерієм успішності СЛЦР є відновлення повноцінної функції мозку. У разі розвитку стійкого вегетативного стану, яке необхідно розглядати як дефект СЛЦР, таким людям необхідно дозволити гідно померти, оскільки безглузде подовження процесу вмирання є неетичним. Можна сказати, що квінтесенція СЛЦР укладена в висловлюванні легендарного Пітера Сафара: "Смерть - не ворог, але іноді потребує допомоги з вибором часу".
Одним з основних факторів, що впливають на рівень виживання, є тривалість інтервалу часу з моменту зупинки кровообігу до початку СЛР. Тому після встановлення ознак клінічної смерті (відсутність пульсації на сонних артеріях, апное, розширення зіниць, які не реагують на світло) необхідно відразу приступати до проведення СЛР згідно з алгоритмом, запропонованим П. Сафаром. Весь комплекс СЛЦР Сафар розділив на 3 стадії, кожна з яких має свою мету і послідовні етапи:
I cтадія. Елементарне підтримання життя. Мета - екстрена оксигенація. етапи:
А. Bосстановленіе прохідності дихальних шляхів.
B. Штучне підтримання дихання.
C. Штучне підтримання кровообігу.
II cтадія. Подальша підтримка життя. Мета - відновлення спонтанного кровообігу. етапи:
D. Медикаментозна терапія.
E. Електрокардіографія або електрокардіоскопу.
F. Дефібриляція.
III cтадія. Тривале підтримання життя. Мета - церебральна реанімація і постреанимационной інтенсивна терапія поліорганної дисфункції. етапи:
G. Оцінка стану (встановлення причини зупинки кровообігу і її усунення) і можливості повноцінного порятунку хворого з урахуванням ступеня пошкодження ЦНС.
H. Відновлення нормального мислення.
I. Інтенсивна терапія, спрямована на корекцію порушених функцій інших органів і систем.
I. Стадія елементарного
підтримки життя.
А. Відновлення прохідності дихальних шляхів.
"Золотим стандартом" забезпечення прохідності дихальних шляхів залишається потрійний прийом по П. Сафару (закидання голови, відкриття рота, висування нижньої щелепи) і інтубація трахеї. В якості альтернативи інтубації рекомендується використання ларингеальной маски або двопросвічуюча воздуховода Combitube як технічно більш простих, в порівнянні з інтубацією, але одночасно надійних методів протекції дихальних шляхів.
В. Штучне підтримання дихання.
При проведенні штучної вентиляції легень (ШВЛ) методом "з рота в рот" кожен штучний вдих повинен проводитися протягом 2 секунд (не форсувати) при одночасному спостереженні за екскурсією грудної клітки для досягнення оптимального дихального обсягу і запобігання попаданню повітря в шлунок. При цьому реаніматор повинен виробляти глибокий вдих перед кожним штучним вдихом для оптимізації концентрації О2 у видихуваному повітрі, оскільки останній містить тільки 16 - 17% О2 і 3,5 - 4% СО2. Дихальний обсяг повинен становити 500-600 мл (6-7 мл / кг), частота дихання - 10 / хв для недопущення розвитку гіпервентиляції, яка викликає підвищення внутріторакального тиску, що обумовлює зниження венозного повернення до серця і зменшує серцевий викид, асоціюючись з поганим рівнем виживання хворих.
С. Штучне підтримання кровообігу.
II. Стадія подальшої підтримки життя
D. Фармакологічна забезпечення реанімації.
Шлях введення лікарських препаратів. Рекомендуються два основних доступу для введення препаратів:
- Внутрішньовенний, в центральні або периферичні вени. Оптимальним шляхом введення є центральні вени - підключична і внутрішня яремна, оскільки забезпечується доставка введеного препарату в центральну циркуляцію. Для досягнення цього ж ефекту при введенні в периферичні вени препарати повинні бути розведені в 10-20 мл фізіологічного розчину або води для ін'єкцій.
- Ендотрахеальний: доза препаратів подвоюється і вводиться в розведенні 10 мл води для ін'єкцій. При цьому більш ефективна доставка препарату може бути здійснена за допомогою катетера, проведеного за кінець ендотрахеальної трубки. У момент введення препарату необхідно припинити компресію грудної клітини, а для поліпшення всмоктування кілька разів швидко провести нагнітання повітря в ендотрахеальну трубку.
Атропін - 3 мг в / в одноразово (цього достатньо для усунення вагусного впливу на серце) при асистолії і електричної активності без пульсу, асоційованої з брадикардією (ЧСС СЛР ПРОТЯГОМ 2 МІН => РОЗРЯД => СЛР ПРОТЯГОМ 2 МІН ...
Особливості проведення СЛР і умови її припинення.
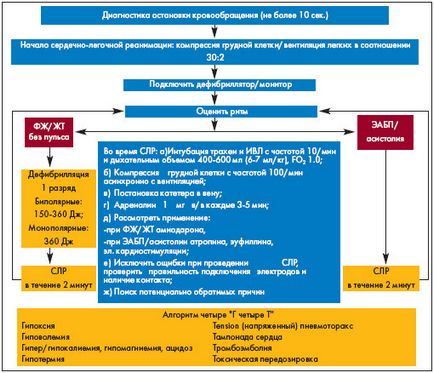
Можливості терапії при ЕАБП / асистолії досить обмежені і полягають в проведенні комплексу СЛР (включаючи введення адреналіну і атропіну) протягом 2 хвилин. Ймовірність успішного результату СЛР при ЕАБП / асистолії (як і при рефрактерної ФШ / ШТ без пульсу) можна підвищити тільки в тому випадку, якщо є потенційно оборотні причини зупинки кровообігу, піддаються лікуванню. Вони представлені у вигляді універсального алгоритму «чотири Г - чотири Т» (Рис. 1).
Ухвалення рішення про припинення реанімації є досить складним, однак пролонгування СЛР понад 30 хвилин рідко супроводжується відновленням спонтанного кровообігу. Виняток становлять такі стани: гіпотермія, утоплення в крижаній воді, передозування лікарських препаратів і переміжна ФЖ / ШТ без пульсу. В цілому СЛР повинна тривати до тих пір, поки на ЕКГ реєструється ФЖ / ШТ без пульсу, при яких зберігається мінімальний метаболізм в міокарді, що забезпечує потенційну можливість відновлення нормального ритму.
III. Стадія тривалого підтримки життя
Ведення постреанимационного періоду.
Постгіпоксіческая енцефалопатія є найбільш поширеним варіантом перебігу постреанимационного синдрому, що виявляється в тій чи іншій мірі у всіх пацієнтів, які перенесли зупинку кровообігу. Екстрацеребрального гомеостаз. Після відновлення спонтанного кровообігу терапія постреанимационного періоду повинна будуватися на наступних принципах:- Підтримка нормотензії, виражена гіпотензія, як і гіпертензія, повинна бути откоррегірована. Безпосередньо після відновлення самостійного кровообігу розвивається церебральна гіперемія, але через 15-30 хв. реперфузії загальний мозковий кровотік знижується і розвивається гипоперфузия. І оскільки відбувається зрив ауторегуляції мозкового кровотоку, його рівень залежить від рівня середнього артеріального тиску (САТ). Тому дуже важливо утримувати САД на нормальному рівні.
- Підтримання нормального рівня РаО2 і РаСО2.
- Підтримка нормотермии тіла. Ризик поганого неврологічного результату підвищується на кожен градус> 370С.
- Підтримка нормогликемии (4,4-6,1 ммоль / л) - персистуюча гіперглікемія асоційована з поганим неврологічним результатом. Граничний рівень, при досягненні якого необхідно починати корекцію інсуліном, становить 6,1-8,0 ммоль / л.
а) Фармакологічні методи. На даний момент відсутні, з точки зору доказової медицини, ефективні і безпечні методи фармакологічного впливу на головний мозок в постреанимационном періоді.
Проведені на нашій кафедрі дослідження дозволили встановити доцільність застосування перфторану в постреанимационном періоді. Перфторан зменшує набряк головного мозку, вираженість постреанимационной енцефалопатії і підвищує активність кори мозку і підкіркових структур, сприяючи швидкому виходу з коматозного стану. Перфторан рекомендується вводити, в перші 6 годин постреанимационного періоду, в дозі 5-7 мл / кг.
б) Фізичні методи.
У проведеному європейському рандомізованому клінічному випробуванні м'якої гіпотермії (32-340С) у пацієнтів, які перенесли зупинку кровообігу з використанням охолодження організму холодним повітрям (через 41-75 хв. З моменту зупинки) до температури 33? 10С протягом 24 годин, були отримані хороші неврологічні результати у 55%, в порівнянні з 39% у пацієнтів з нормотермії. Тому пацієнтам без свідомості, які перенесли зупинку кровообігу в позалікарняних умовах за механізмом фібриляції шлуночків, необхідно забезпечити проведення гіпотермії тіла до 32-340С протягом 12-24 годин. Також вказується, що цей же режим гіпотермії може бути ефективний у пацієнтів з іншими механізмами зупинки і в разі внутрішньолікарняних зупинок кровообігу.
На закінчення необхідно відзначити, що СЛЦР є активно розвиваються напрямком медицини критичних станів, і подальший прогрес в цій області буде пов'язаний не тільки з фундаментальними дослідженнями критичних станів, процесів вмирання і відновлення організму, мінімізацією часу надання медичної допомоги постраждалим, оптимізацією методів запобігання постреанимационной енцефалопатії, але і з активним впровадженням в громадську думку виняткової важливості оволодіння методами елементарної СЛР як нр вственного і морального боргу кожної людини.