Кератоконус - незапальне дегенеративне викривлення рогівки, що викликає її конічну деформацію. У пацієнтів прогресивно знижується зір, відзначається спотворення форм предметів, двоїння. Характерно поява монокулярной диплопии (двоїння зображення навіть при закритті другого ока).
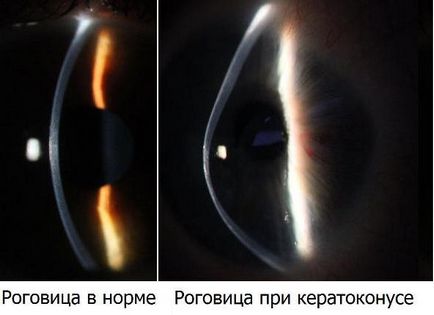
При кератоконусе поширені скарги на світлобоязнь або підвищену світлочутливість, відзначається не яскраво виражений больовий синдром. Захворювання є наслідком дистрофії (недостатнього харчування) рогівки. Розвивається частіше в юнацтві, в віці 15-18 років, і поступово прогресує. Рідко, але може вражати людей старшого віку - 25-35 років.
Кератоконус вважається відносно рідкісним захворюванням. Позитивний діагноз ставиться в 0,1-0,6% з усіх випадків деформації рогівки. Етіологія кератоконуса залишається полем для дискусій. Точної причини виникнення патології поки не встановлено, але висуваються кілька гіпотез щодо природи появи конусоподібної деформації рогівки:
- спадкова (генна);
- метаболічна (порушення обмінних процесів);
- ендокринна (порушення гормонального фону в пубертатний період);
- імунна (патологічні реакції імунної системи).
Найбільш ймовірними причинами виникнення кератоконуса є спадкова і метаболічна. Найчастіше їх об'єднують, говорячи про комплексну спадково-метаболічної патології, що призводить до утворення захворювання. Це означає, що схильність до кератоконусу передається від батьків до дітей і активізується в моменти перебудови обмінних процесів в організмі. Ця гіпотеза пояснює характерний вік початку захворювання і дає можливість зробити висновок, що кератоконус пов'язаний зі змінами метаболізму і гормонального фону.
На користь спадково-метаболічної теорії говорить виявлена кореляція з іншими аутоімунними спадковими захворюваннями, такими як:
- екзема;
- поліноз (сезонний алергійний рінокон'юнктівіт);
- атопічний дерматит;
- бронхіальна астма.
Конусоподібне викривлення може стати наслідком перенесеного кератиту травматичної або вірусної етіології. Також було зафіксовано розвиток кератоконуса на тлі порушень роботи ендокринної системи, наприклад, при хворобі Аддісона. Хворі з синдромами Дауна або Марфана можуть страждати вродженим викривленням рогівки.
З несприятливих факторів, що сприяють виникненню кератоконуса, можна виділити:
- гіперактивний вплив ультрафіолету;
- застосування гормональних препаратів, найчастіше глюкокортикостероїдів;
- опромінення радіацією;
- забруднене повітря.
Кератоконус може бути наслідком (ускладненням) корекції зору за допомогою ексимерного лазера (LASIK) - ятрогенна кератоектазія.
патологічні зміни
- Знижується загальна кількість білків.
- Зниження щільності колагенових волокон.
- Збільшується кількість небілкових компонентів.
- Різке зниження рівня кератин-сульфату.
- Зниження вироблення протеїнази веде до підвищених колагенолітичні процесам.
Кератоконус виникає в пубертатному періоді у вигляді незначного астигматизму. Можливі три варіанти розвитку захворювання:
- фаза стабільності (стаціонарний). Прогресування зупиняється назовсім або на тривалий час;
- стрімке падіння зору (прогресивний). Що характерно, ніколи не викликає повної сліпоти без супутніх захворювань очей;
- різка зміна фази стабільності на погіршення зору і навпаки.
При сильно вираженої деформації і проникненні великої кількості внутрішньоочної рідини можливий частковий розрив рогівки шару - водянка рогівки. Процес звернемо, і прозорість рогівки повертається через 7-10 тижнів.
діагностика
Перші ознаки кератоконуса визначаються при стандартній офтальмологічної перевірці зору. Рефрактометрія (метод визначення заломлення світла в кришталику) виявляє ознаки астигматизму й короткозорості. Також проводяться:
- кератопахіметрія (визначення товщини рогівки);
- фотокератометрія (визначення радіуса асиметричності переднеповерхностного шару рогівки);
- биомикроскопия очі (обстеження різних середовищ ока за допомогою щілинної лампи);
- комп'ютерна роговичная топографія;
- ендотеліальна мікроскопія;
- оптична когерентна томографія.
Терапевтичне лікування кератоконуса має на увазі підбір спеціальних лінз з м'якою периферією і ущільненої центральною частиною. Жорстка центральна частина дозволяє скорегувати конусоподібну деформацію рогівки і відновити зір. При сильному розвитку кератоконуса показано носіння склеральний лінз, що мають велику площу покриття. Призначаються антисептичні і зволожуючі очні краплі, імуномодулятори, вітамінотерапія.
- імплантація стромальних кілець (введення екзогенних сегментів в рогівку для створення більш міцного каркаса);
- кератопластика (хірургічне відновлення правильної форми рогівки):
- за розмірами ділянок рогівки, що підлягають заміні, можна розділити на субтотальную, тотальну, локальну;
- по верствам рогівки, які необхідно замінити, ділиться на передню пошарове, задню пошарове, наскрізну (пересадка рогівки).
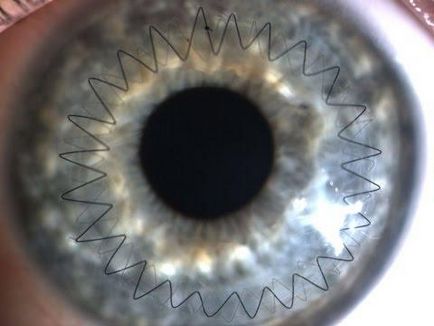
Між консервативним і хірургічним методом лікування кератоконуса можна виділити процедуру крос-лінкінга (cross-linking), при якій між волокнами колагену рогівки створюються додаткові хімічні зв'язки. Процедура малоінвазивна і показана при невеликих конічних викривленнях.
Більш детально ознайомитися з хірургічним методом лікування можна в статті про відновлення правильної форми рогівки.
Щоб отримати відповіді на що з'явилися у Вас питання - задайте питання офтальмологу або скористайтеся зручним пошуком по сайту.