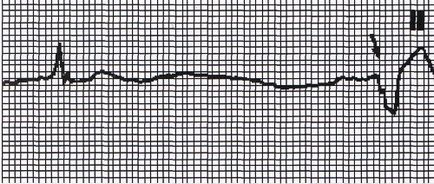
Електромеханічна дисоціація (ЕМД) вид зупинки кровообігу, при якому відсутня механічний відповідь миокардиоцитов, незважаючи на збережену електричну активність серця. Клінічно, за відсутності пульсу на сонних артеріях і наявності інших ознак ОК, на ЕКГ можна бачити синусовую брадикардію, інші брадиаритмии, зазвичай ідіовентрікулярний ритм з широкими QRS (рис. 3).
Причинами ЕМД є:
· Важка гіповолемія (найбільш часта причина);
· Гіпоксія (неадекватна вентиляція легенів, напружений пневмоторакс);
· Масивна тромбоемболія легеневої артерії;
На догоспітальному етапі деякі із зазначених причин ЕМД є незворотними (масивна ТЕЛА, травматичні ушкодження серця і аорти), ряд інших причин робить ЕМД умовно оборотним станом, якщо одночасно з реанімацією проводиться їх діагностика і можливо їх усунення (наприклад, інтенсивна інфузійна терапія).
Прийнята Міжнародними стандартами по реанімації тривалість клінічної смерті, як стану, з якого, не більше 5 хвилин, за Наказом Міністерства охорони здоров'я Укаїни (№ 93, 04.03.03) 4-7 хв. при гіпотермії до 1 години.
Зупинка кровообігу зі збереженою електричної активністю серця, відмінною від вищеописаних її варіантів, називається електромеханічної дисоціацією (ЕМД, електрична активність без пульсу). Серед найчастіших причин ЕМД:
§ фінал анафілактичного, геморагічного та інших видів шоку;
§ напружений пневмоторакс зі зміщенням середостіння;
З тактичної точки зору ЕМД вельми нагадує брадиаритмическую варіант зупинки кровообігу, з тією лише істотною різницею, що нерідко має цілком переборні екстракардіальні причину. Надання допомоги при ЕМД слід починати з базисної СЛР і підтримки судинного тонусу введенням 1 мг адреналіну кожні 3-5 хв. Не перериваючи цих заходів, необхідно спробувати провести диференціальну діагностику причини ЕМД, без чого неможлива «цільова» терапія цього стану.
При успішно закінчилася СЛР відразу після відновлення серцевого ритму необхідно продовжувати підтримуючу терапію. У більшості випадків потрібно катехоламінова підтримка, темп якої підбирається індивідуально. При повторної ФЖ або тахіаритмії підтримуюча терапія може включати в себе:
§ Аміодарон: максимальна загальна доза 2200 мг протягом 24 год. Початок введення - швидка інфузія 150 мг внутрішньовенно протягом 10 хв (15 мг × хв -1), далі - повільна інфузія 360 мг за 6 год (1 мг × хв -1 ). Потім - підтримуюча інфузія 540 мг протягом 18 год (0,5 мг × хв -1). Необхідний контроль ЧСС та АТ, оскільки можливі брадикардія і гіпотензія.
§ Лідокаїн: насичує доза 1-1,5 мг × кг -1 до загальної дози 3 мг × кг -1 (якщо лідокаїн не вводився до цього), потім - тривала інфузія зі швидкістю 1-4 мг × хв -1.
§ Новокаинамид: інфузія зі швидкістю 20 мг × хв -1 до купірування аритмії, подовження QT на більш ніж 50% від вихідного або досягнення дози 17 мг × кг -1. При необхідності можливе збільшення швидкості введення до 50 мг × хв -1 (до загальної дози 17 мг × кг -1). Підтримуюча інфузія проводиться зі швидкістю 2-5 мг × хв -1.
Необхідно пам'ятати, що остаточний успіх СЛР залежить не тільки від знань і навичок кожного з її учасників, а й від чіткості організації, вміння і бажання працювати в одній команді.