Умецкий І.М. Григоров В.М. Шликова О.Є. Первушина О.В.
Передмова
Я далекий від думки, що цей матеріал змінить ситуацію, але потрібно щось робити ...
Досвід впровадження методики УЗД кульшових суглобів
Порушення формування кульшових суглобів залишається однією з актуальних проблем сучасної дитячої ортопедії, особливо в амбулаторній практиці. Хірург однієї з поліклінік, лікар з величезним стажем зізналася мені, що ці пацієнти для неї найважчі в діагностичному плані. Клінічна діагностика дисплазії в ранньому віці утруднена. Часто скорочення обсягу рухів в суглобі обумовлено неврологічними порушеннями. За даними професора Кінзерська А.Ю. гіпердіагностика дисплазії при клінічному дослідженні до 3-х місячного віку становить 60%, а гиподиагностика - 10%.
До сьогоднішнього дня найбільш поширеним інструментальним методом діагностики цієї патології залишається рентгенологічний. Однак рання діагностика цим методом неможлива. Крім цього, його використання пов'язане з променевим навантаженням і вимагає правильного укладання. Ультразвукова методика дослідження кульшових суглобів була вперше запропонована австрійським професором Райнхардом Графом в кінці 70-х років. На сьогоднішній день дана методика є загальновизнаною. Вона активно використовується в багатьох розвинених країнах, причому в деяких з них - в якості скринінгової. Які ж причини до ультразвукового дослідження кульшових суглобів, і в чому його перевага перед рентгенівським методом?
- Можливість ранньої діагностики дисплазії, з перших днів життя. До моменту народження структури, що утворюють суглоб представлені переважно хрящем, який добре пропускає ультразвук. УЗД, виконане в перші дні і тижні життя, дозволяє виявити дітей, які потребують ортопедичної корекції і відразу почати лікування.
- Висока вірогідність. Можливість чіткого розмежування вивиху, підвивиху і дисплазії. Неможливість «некоректною укладання» дитини, тому що дослідження проводиться в реальному часі стільки, скільки потрібно для отримання необхідного зрізу.
- Неінвазивний метод, відсутність променевого навантаження дозволяє використовувати його для скринінгу і динамічного спостереження.
- «Клінічна» нестабільність суглоба;
- обмеження обсягу рухів в суглобі;
- асиметрія сідничних складок, вкорочення кінцівки;
- обтяжений анамнез (тазове передлежання, маловоддя, багатоплідна вагітність, жіноча стать дитини)
За результатами клінічного дослідження діти направляються хірургом після першого профогляду в 1 міс. а при виявленні несприятливих анамнестичних факторів - дільничним педіатром при першому патронажі новонародженого.
Дослідження проводилися у віці від 2 тижнів до 1 року, переважно в 1-3 місяці, було обстежено 527 дівчат (53%) і 464 хлопчика (47%).
Структура за віком Структура по підлозі
У своїй роботі ми використовуємо загальноприйняту класифікацію типів тазостегнових суглобів по R. Graf.
Типи тазостегнових суглобів (R.Graf)
Структура виявлених типів тазостегнових суглобів виглядає наступним чином:
Слід сказати, що наведені цифри не відображають справжньої частоти народження патології, тому що скринінг не проводився.
Абсолютно нормальні суглоби були констатовані в 61% випадків дисплазія легкого ступеня у дітей до 3-х місяців (тип 2А), ще цей тип називають транзиторною формою будови суглоба - 29%
- 2В - такі ж суглоби у дітей старше 3-х місяців - дисплазія легкого ступеня - 9%
- 2С - важка стабільна дисплазія - 1%
- 2Д, 3 і 4-важка нестабільна дисплазія, підвивих і вивих відповідно - менш 1%
Крім цього, виявлено зв'язок з підлогою дитини - всі випадки важкої дисплазії, підвивиху і вивиху виявлені тільки у дівчаток, всі випадки децентрованих суглобів виявлені у дівчаток, які перебували внутрішньоутробно в сідничному передлежанні.
Яких результатів вдалося досягти:
- Повна відмова від рентгенологічного дослідження у дітей у віці до 3-4 місяців.
- Своєчасне виявлення децентрованих суглобів дозволило повністю виключити випадки пізньої діагностики.
- Рання діагностика дисплазії легкого ступеня і своєчасне призначення масажу і ЛФК дозволило до 3-4 місяців отримувати правильно сформовані суглоби в 100% випадків, що підтверджувалося сонографически.
- Значно скорочено кількість дітей, які отримують лікування ортопедичними конструкціями.
Перед демонстрацією клінічного прикладу дозволю собі зупинитися на тому, які структури тазостегнового суглоба доступні оцінці при УЗД, а так само на методиках дослідження і оцінки. Суглоб оцінюється у фронтальній площині, що проходить через його центр.
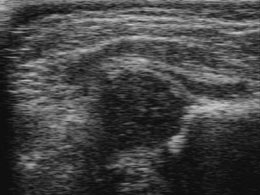
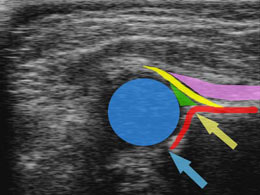
голівка стегнової кістки
кістковий еркер - місце переходу кісткової даху в крило клубової кістки.
Для оцінки суглоба існує стандартна площину, після отримання якої виконується побудова ліній і оцінка кутів:
Побудова ліній та кутів- базова лінія (проводиться строго паралельно площині дослідження через крило клубової кістки);
- лінія кісткової даху (через нижній край клубової кістки і кістковий еркер); при перетині з базовою лінією вона утворює кут альфа, що характеризує ступінь розвитку кісткової даху.
- лінія хрящової даху (через середину суглобової губи і кістковий еркер), що утворює кут бета, який характеризує розвиток хрящової даху.
За 3 роки я спостерігав лише один вроджений двосторонній вивих стегна у дівчинки, яка народилася в сідничному передлежанні. Ехографіческая картина правого тазостегнового суглоба представлена нижче.
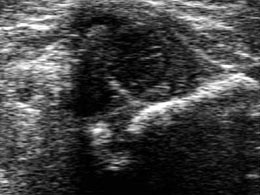
Суглоб децентрірованного, кісткова дах значно сплощена, кістковий еркер достовірно не візуалізується. Головка БК знаходиться поза кульшової западини. Хрящове покриття недостатньо, Лимбус візуалізується на медіальної поверхні головки (в інтерпозиції), це є диференційно-діагностичною ознакою вивиху, при всіх інших типах він знаходиться на латеральної поверхні.
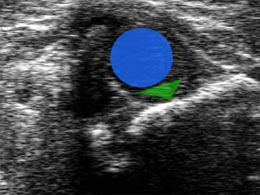
Попередній діагноз був поставлений в пологовому будинку. У віці 2-х тижнів було виконано УЗД і дитина був направлений на лікування в дитяче ортопедичне відділення. В результаті ранньої діагностики вдалося уникнути оперативного втручання. Дитині була виконана ручна репозиція і накладена ортопедична конструкція. При УЗ контролі на етапах лікування відзначалася стійка позитивна динаміка і в віці 3-х місяців ми отримали наступну картину:
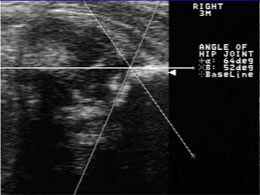
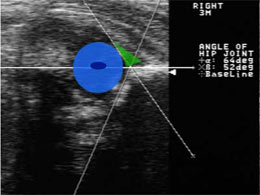
Суглоб центрирован, головка БК в вертлюжної западині, кісткова дах сформована, з диференційованим кістковим еркером. Хрящове покриття головки достатню, Лимбус на її латеральної поверхні, візуалізується ядро окостеніння. Це Ехографіческая картина нормального суглоба.
Нам здається необхідним активне впровадження даної методики саме на етапі дитячої поліклініки. Такий підхід не вимагає значних матеріальних вкладень, тому що дослідження виконується на будь-якому УЗ апараті сірої шкали лінійним датчиком 5-7.5 МГц. При злагодженій роботі всіх учасників процесу це дозволить повністю виключити випадки пізньої діагностики цієї патології.