Так як поперековий відділ спирається на єдиний моноліт крижової кістки, яка представляє собою 5 зрощених крижових хребців, то найчастіше говорять про дорсопатии поперекового - крижового відділу.
Класифікація
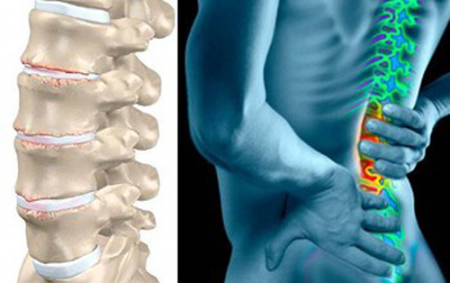
Дорсопатіях поділяють на такі типи:
- Деформуюча (причиною є загальна дистрофія в хрящових міжхребцевих дисках, або їх зношеність, що веде до різних деформацій при збереженні цілісності дисків). У поперековому відділі найчастіше це: остеохондроз, спондилолістез, або зісковзування вищерозміщеного хребця з нижчого.
- Деформують дорсопатии з порушенням анатомічної цілісності міжхребцевого диска (поява протрузий, гриж).
- Спондилопатії - їх первинними причинами є порушення кісткової тканини хребців.
У цю групу входять:
- посттравматичні спондилопатии (стану після перелому хребців);
- запальні спондилопатии - процеси запалення в хребці з руйнуванням кісткової тканини, з переходом на навколишні структури. Наприклад, туберкульозний спондиліт;
- дисгормональні спондилопатии - стану з порушенням фосфорно - кальцієвого обміну та розвитком остеопорозу.
Більше 90% всіх проявів дорсопатий, в тому числі, в поперековому відділі - це остеохондроз і його наслідки.
Остеохондроз - захворювання, в основі якого лежить дистрофія міжхребцевих дисків, зменшення їх еластичності, цілісності. Він неминуче розвивається у будь-якої людини, так як в вигляді способу пересування тільки людина застосовує прямоходіння на двох ногах, тобто остеохондроз - видоспецифічні захворювання. Людина обзавівся потужними захисними механізмами, що перешкоджають струсу хребетного стовпа, черепа і всього організму.
Головні з них це:
- звід стопи, що перешкоджає поширенню ударної хвилі на хребетний стовп;
- фізіологічні вигини хребта, що формують в сагітальній площині подобу пружини;
- еластичні хрящові диски - амортизатори між сусідніми хребцями.
Слід пам'ятати, що кожна доросла людина, яка вважає себе здоровим, при обстеженні хребта матиме ознаки остеохондрозу, і кожному може бути виставлений діагноз «остеохондроз поза загостренням», або «в стадії ремісії».
Прояви самого остеохондрозу, як найбільш частої причини дорсопатии, бувають двох груп: рефлекторні, які складають переважну більшість, і компресійні.
Рефлекторне стан - при ньому біль виникає в великих м'язових масивах, як відображення патологічного процесу в міжхребцевих дисках. Основу рефлекторного синдрому становить болісний спазм м'язів, які реагують на «те, що відбувається в глибині». Характерною особливістю больового стану є його тривалість - так як формується так званий «замкнуте порочне коло». Кровообіг м'язи, що знаходиться в стані хворобливого спазму, страждає, знижується відтік від м'язи молочної кислоти і продуктів обміну, це збільшує біль і напругу. Коло замкнутий.
Компресійне стан - прямий вплив деформованої структури міжхребцевого диска на елементи нервової тканини. Ці прояви гостріші, і характеризуються так званої «корешковой» симптоматикою, в основі якої різкий біль по ходу нервових стовбурів в складі сплетінь, або корінців, що з'являється раптово при найменшому їх струсі, кашлі, чханні і спробі напружитися. Механізми, які ведуть до цього болю - набряк нервового корінця. Потім приєднується рефлекторна м'язова спастическая симптоматика, що буває дуже часто.
Стан хворобливості в попереку називається люмбалгії. Люмбалгія може бути односторонньою і двосторонньою. Якщо біль «віддає» в ногу, по задній поверхні стегна - це стан з ураженням сідничного нерва називають люмбоішіалгія.
Крайній ступінь болю в попереку називається люмбаго, або в просторіччі «простріл», і характеризується різким обмеженням рухливості в поперековому відділі.
- хворобливість в м'язах спини, ниючий, посилюється після довгої вимушеної пози, сну;
- хрускіт в попереку при русі;
- стріляли біль у попереку при кашлі, чханні і спробі напружитися;
- відчуття оніміння і «повзання мурашок» по ходу сідничного нерва, в пальцях ніг.
Остаточне підтвердження клінічного діагнозу ставиться за допомогою магнітно - резонансної томографії поперекового відділу хребта. Саме МРТ і тільки вона в змозі показати структури міжхребцевих дисків, невидимі для рентгенівського випромінювання, і дати висновок про прогресування захворювання і ускладненнях.

Всі лікувальні заходи поділяють на лікарські та нелікарські види. До лікарських відносять введення наступних груп препаратів:
- нестероїдні протизапальні засоби: селективні інгібітори ЦОГ, коксиби;
- міорелаксанти (Мідокалм, Сирдалуд, Баклофен);
- диуретические препарати (застосовуються в найгостріший період для зняття набряку);
- полівітаміни;
- хондропротектори (алфлутоп);
- седативні препарати, снодійні при вираженій хворобливості (реланіум, феназепам);
- препарати, що покращують мікроциркуляцію в капілярному руслі (трентал, пентоксифілін).
Нелікарські методи відрізняються великою різноманітністю:
- ортопедичні (носіння корсетів);
- фізіотерапевтичні;
- ЛФК, масаж, аквааеробіка;
- мануальна терапія, остеопатія;
- розвантажувально - дієтична терапія, зниження маси тіла, дієтотерапія.
При неефективності консервативного лікування показано оперативне. В даний час це мікродискектомія з міні - доступу, малотравматичное втручання, майже завжди веде до повного зникнення скарг та стійкої клінічної ремісії.