Мозок людини - хитросплетіння безлічі нервових волокон, за якими йдуть різноманітні сигнали. Незважаючи на свою електричну природу, сигнал може передатися від однієї клітини до іншої тільки за допомогою особливих речовин - нейромедіаторів. Саме вони в місці зіткнення двох нейронів - синапсі - здійснюють передачу інформації. Одним з нейромедіаторів є дофамін; з цією речовиною пов'язані найважливіші біологічні процеси в мозку і серйозні захворювання.
Дофамін - досить проста молекула. Бензольне кільце з двома гідроксильних груп, коротка ланцюжок в два атома вуглецю з аминогруппой на кінці - ось будова одного з найвпливовіших речовин в нашому організмі. Крім нескладного будови дофамін володіє і коротким шляхом синтезу (рис. 1). В організмі людини до незамінною амінокислоті фенілаланіну приєднується гідроксильна група - так виходить L-тирозин. При продовженні гидроксилирования він перетворюється в дигідроксифенілаланін. Коли в останнього віднімають атоми вуглецю і кисню з бічної ланцюжка, тобто відбувається декарбоксилювання, утворюється молекула дофаміну. Багато хто чув, що іноді замість «дофамін» вимовляють «допамін». Це пов'язано з різним написанням короткого назви речовини-попередника дигідроксифенілаланін англійською та російською мовами. По-англійськи воно пишеться DOP A (d ihydro xyp henyla lanine). Російською мовою абревіатура виглядає по-іншому: ДОФ А (д ігідро ксіф еніла Ланін). Похідні цих молекул називатимуться відповідно скорочень - dopamine в англійській мові і дофамін по-російськи.
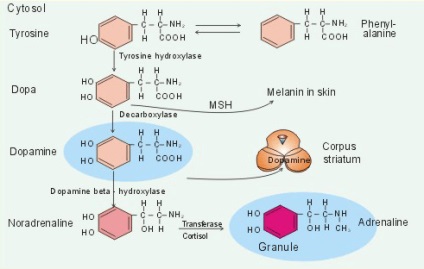
Малюнок 1. Синтез дофаміну. На схемі також показані шляхи синтезу інших нейромедіаторів.
Якщо в нервовій системі відіграє важливу роль якусь речовину, то повинні бути і рецептори до нього - точка докладання речовини. Зараз нараховують 5 типів дофамінових рецепторів. Називаються вони до нудного передбачувано: DRD1, DRD2, DRD3, DRD4 і DRD5. Рецептори DRD1 і DRD5 відносяться до однієї групи, а інші типи - до іншої. При взаємодії дофаміну з рецепторами першої групи запускається каскад реакцій, що приводить до зростання внутрішньоклітинної концентрації циклічного аденозинмонофосфату (цАМФ), а при реакції з іншими типами рецепторів кількість цАМФ знижується. Тобто взаємодія дофаміну з різними групами рецепторів призводить або до активації, або до пригнічення клітинної активності. А це в свою чергу впливає на поведінку людини [1].
Дофамінові шосе прокладено в мозку за трьома основними напрямками (рис. 2). Перша дорога (мезолімбічної шлях) веде з вентральної області покришки (ventral tegmental area, VTA) в лімбічну систему - частина мозку, в якій формуються наші емоції і бажання. Друга траса прокладена між VTA і лобової корою (мезокортикальних шлях): тут здійснюються когнітивні процеси, а також процеси, пов'язані з мотивацією і емоціями. Легко помітити, що мезолімбічної і мезокортикальних шляху здійснюють схожі функції. Вони відповідають за формування бажань, за мотивацію і емоційні реакції у всіх людей. Є ще третій шлях - нігростріарной. зв'язує чорну речовину (substantia nigra) з смугастим тілом (striatum). У нігростріарной шляху особлива функція: в нервовій системі він запускає рухову активність, знижуючи напругу в м'язах.
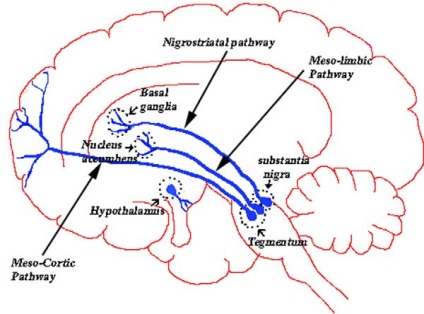
Малюнок 2. Дофамінові шляху. Нігростріарной шлях контролює рухи, мезолімбічної і мезокортикальних шляху залучені в вищі психічні функції.
молекулярний пряник
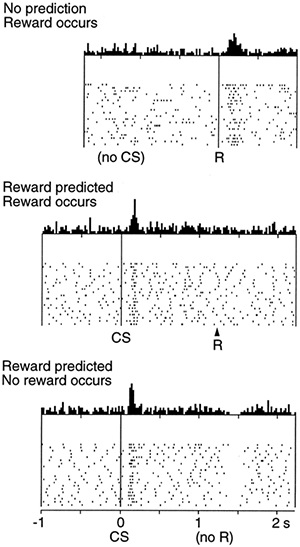
Малюнок 3. Виділення дофаміну при отриманні і неотриманні награди.Верхняя частина - дія проводиться, у відповідь на нагороду виробляється дофамін - відбувається закріплення зв'язку «дія - нагорода». Середня частина - сплеск дофаминовой активності зрушать до самомý дії, що показує сформовану зв'язок між дією і очікуваної нагородою. Отримання нагороди вже не викликає підйому рівня дофаміну. Нижня частина - при неотриманні очікуваної нагороди після виконаної дії рівень дофаміну знижується, зменшуючи цінність цієї дії в майбутньому.
Часто можна прочитати, що дофамін є нейромедіатором задоволення, але це не зовсім вірно. Дофамін допомагає мозку вибрати правильні стратегії поведінки і створює мотивацію для конкретних дій. У цих процесах задіяні мезолімбічної і мезокортикальних дофамінові волокна.
У наочному викладі участь дофаміну в процесі навчання буде виглядати наступним чином. Людина фарбує паркан і отримує за це гроші. Є дію (фарбувати паркан) і нагорода (гроші), які мозок пов'язує між собою. Перше грошову винагороду за фарбування забору призводить до викиду дофаміну. Надалі виділення дофаміну за часом буде зрушуватися ні до отримання зарплати за роботу, а про саму роботу. Так утворюється мотивація, заснована на вигоді, на одержуваних позитивних емоціях. Якщо після дії, до якого була сформована мотивація, очікувана нагорода не надійшла, то кількість дофаміну у відповідних структурах головного мозку знижується, зменшуючи цінність цієї дії. Якщо Ви фарбуєте паркан, а Вам за це не платять або платять дуже мало, то в кінці кінців Ви залишите кисть і фарбу (рис. 3). Ці прості механізми керують всім нашим життям - від похвали в дитячому саду до голосування проти того кандидата, який нас не влаштовує. Примітно, що при отриманні нагороди і її відсутності задіяні нейрони з різними типами дофамінових рецепторів (рис. 4а та 4б). У разі отримання нагороди змінюється активність нейронів з дофамінових рецептором 1-го типу, а при її відсутності - з дофамінових рецептором 2-го типу [2].
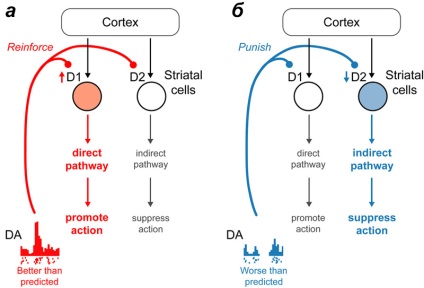
Малюнок 4. Залучення різних дофамінових шляхів при навчанні. При отриманні нагороди більшої, ніж очікувалося, відбувається збудження нейронів з дофаміновими рецепторами I типу. При нагороду менш значущою, ніж раніше, знижується активність клітин з дофаміновими рецепторами II типу.
Крім цього існують такі схеми дофамінових шляхів, які реагують порушенням на негативні стимули [3]. З огляду на це стає ясно, що дофамін пов'язаний не з задоволенням, а з мотивацією і формуванням цілеспрямованої поведінки. Дофамінові волокна проникають в різні відділи мозку - в префронтальну кору, що відповідає за планування і навчання, в гіпокамп (центр нашої пам'яті) - і формують стійкі функціональні зв'язки між нейронами для здійснення поведінкових програм.
Порушення в різних дофамінових шляхах призводять до різних захворювань.
наглядова доктор
Хвороба Паркінсона - це захворювання, при якому уражаються структури мозку, що входять до складу нігростріарной дофамінового шляху. При хворобі Паркінсона в нейронах чорної речовини накопичується білок α-синуклеїн. що призводить до порушення функціонування клітин і їх загибелі. Під мікроскопом скупчення білка видно у вигляді гранул - так званих тілець Леві (рис. 5).
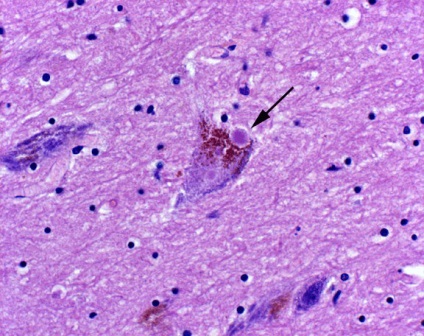
Малюнок 5. Нейрон з тільцем Леві - патологічним накопиченням білка α-синуклеїну в цитоплазмі.
Щоб зрозуміти, що відбувається при хворобі, для початку треба розібратися з нормою. У здорової людини сигнали з чорної речовини по відростках дофамінових нейронів надходять в смугасте тіло. Туди ж, але по глутаматних шляхах. йдуть імпульси з моторних центрів кори головного мозку. За дофамінових шляхах приходять сигнали, що впливають на тонус м'язи і роблять рухи плавними. Глутаматние сигнали - це різкі скорочення скелетної мускулатури. При хворобі Паркінсона відбувається поступове відмирання дофамінових нейронів, поступово знижується інтенсивність імпульсів. Це довго відбувається непомітно, що залишилися клітини використовують резерви потужності. Рано чи пізно потужність сигналу падає критично. Як правило, це відбувається при загибелі 3/4 нейронів чорної субстанції. З'являються ознаки хвороби - зростаюче підвищення м'язового тонусу і тремтіння рук. На ранніх етапах захворювання у пацієнта зберігається здатність до цілеспрямованих дій, але чим далі воно прогресує, тим складніше людині здійснювати прості побутові дії, наприклад, тримати ложку.
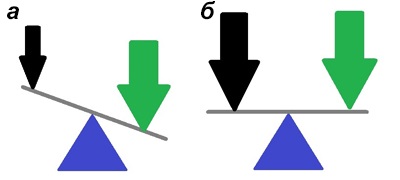
Малюнок 6. Патофізіологія порушень при хворобі Паркінсона.а - До лікування: глутаматний сигнал (зелена стрілка) не змінюється при хворобі Паркінсона, інтенсивність дофамінового впливу (чорна стрілка) падає, виникає функціональне перевага глутаматной системи. б - Після застосування ліків сила дофамінового сигналу зростає, система приходить до рівноваги. Рухові порушення зменшуються.
Хвороба Паркінсона проявляється не тільки специфічними руховими розладами. Крім чорної речовини в патологічний процес залучаються інші відділи мозку; це призводить до виникнення так званих немоторних (non-motor) симптомів хвороби Паркінсона. Порушення сну, зниження настрою, тривога, набір або зниження ваги, проблеми із зором, уповільнення мислення і навіть деменція - список симптомів значний, і часто пацієнтові заважають жити навіть не рухові порушення, а саме немоторні прояви хвороби.
Одним з основних засобів від хвороби Паркінсона є леводопа - L-ізомер диоксифенилаланина (L-DOPA), який проникає в мозок краще, ніж сам дофамін. Однак в мозок проникає відносно невелика частина леводопи, а час, що залишився кількість починає перетворюватися ферментами периферичних тканин в дофамін шляхом декарбоксилювання. Надлишок дофаміну може привести до падіння тиску, непритомності і інших неприємних побічних ефектів. Щоб уникнути цього, на додаток до леводопе призначають інгібітори периферійної L-DOPA-декарбоксилази. Існують противопаркинсонические препарати, де леводопа вже поєднана з інгібітором ферменту, і вони підвищують ефективність лікування (рис. 6).
дофамінова гіпотеза
Іншим захворюванням, яке тісно пов'язане з дофаміну, є шизофренія. В ході обговорення походження, діагностики та лікування цієї хвороби ламалися списи не одного покоління лікарів, вчених, психологів, журналістів та інших причетних. Щоб не йти в нетрі цієї суперечки, варто дати короткий опис сучасного підходу до шизофренії. По-перше, шизофренія існує, і це хвороба. По-друге, у неї є чіткі діагностичні критерії, з якими знайомий будь-який лікар-психіатр. Незважаючи на різноманітність клінічних проявів, шизофренія добре розпізнається фахівцями. Крім діагностики розроблено лікування і доведено, що воно успішно працює. Це по-третє. Але до лікування ми ще повернемося.
Різноманітні симптоми шизофренії зазвичай діляться на три групи. Перша включає в себе позитивні симптоми - то, що додається до психічної діяльності людини: слухові і зорові галюцинації, ідеї переслідування, впливу випромінюванням. Друга група - це негативні симптоми. Цим терміном позначається втрата пацієнтом того, що було йому притаманне раніше. До негативних симптомів відносяться: зменшення повсякденної активності, втрата інтересів і зниження емоційних проявів, як внутрішніх (сила емоцій, їх різноманітність), так і зовнішніх (вираз емоцій на обличчі). Як правило, група негативних симптомів описується в спеціальній літературі терміном «емоційно-вольове зниження». Поза загостренням шизофренії саме вони визначають стан і якість життя людини, хворого на шизофренію. У третю групу входять когнітивні симптоми - специфічні проблеми з обробкою інформації.
На початку 50-х років була висунута перша версія дофаминовой гіпотези. Лікарі використовували експериментальні препарати-нейролептики і вперше отримали стійкі поліпшення при лікарському лікуванні. В ході досліджень з'ясувалося, що ці препарати знижували вплив дофаміну на нервові клітини. Психіатри стали пов'язувати виникнення шизофренії з надлишком дофаміну в нервовій системі. Протягом наступних 40 років накопичилися нові дані, і до кінця XX століття дофаминовая гіпотеза була переглянута. Позитивні симптоми (марення, галюцинації) стали зв'язуватися з надлишком дофаміну в мезолімбічної шляху. а негативні симптоми - з його недоліком в мезокортикальних. Причому надлишок дофаміну, що приводить до того, що називається психозом - «голосá» і параноя, - ймовірно, викликається підвищеним виділенням дофаміну в підкіркових відділах головного мозку, а не підвищеною чутливістю нейронів до речовини [5].
Знайомі побічні ефекти
Зараз для лікування шизофренії використовуються спеціальні препарати - антипсихотики. Вони блокують дофамінові рецептори, знижуючи надмірний вплив дофаміну на нейрон. Антипсихотики діляться на типові (галоперидол, аміназин) і атипові (рисперидон, кветіапін); типові антипсихотики були синтезовані раніше, ніж атипові. Принципова відмінність між двома групами препаратів полягає в спектрі симптомів, на які вони впливають. Мішенню для «старих» ліків були переважно галюцинації та марення, тобто позитивні симптоми, а метою нового покоління стали і негативні симптоми шизофренії. Різниця в клінічному впливі може пояснюватися тим, що атипові антипсихотики значимо впливають і на інші рецептори нейронів (наприклад, на серотонінові).
Проблема застосування препаратів різних поколінь пов'язана з тим, що типові антипсихотики викликають рухові побічні ефекти частіше, ніж атипові [6]. Побічні ефекти часто виникають у вигляді м'язової скутості і тремтіння рук, що дуже нагадує хвороба Паркінсона. Комплекс цих симптомів так і називається - лікарський паркінсонізм. Антипсихотик блокує всі рецептори в мозку без розбору і рано чи пізно добирається до нігростріарной системи, знижуючи вплив дофамінових сигналів на рухові структури нервової системи. Пацієнт може скаржитися на м'язову скутість, тремтіння рук, і це одні з найбільш неприємних побічних ефектів, які часто призводять до відмови від лікування. На самому початку історії застосування антипсихотиків лікарі вважали, що поки у людини не розвинулися рухові розлади, доза препарату не може вважатися адекватною. На щастя, зараз вироблені і застосовуються розумні схеми лікування психічних розладів, і у препаратів з новою групи антипсихотиков менше виражені рухові побічні ефекти.