Номери сторінок у випуску: 16-19
Для цитування Приховати список
Current treatment of chronic lymphocytic leukemia.
New opportunities and new difficulties
O.S.Samoylova
N.A.Semashko Nizhny Novgorod Regional Clinical Hospital. 603126, Russian Federation, Nizhny Novgorod, ul. Rodionova, d. 190
Еволюція терапії ХЛЛ
Нові препарати - нові проблеми?
В даний час в реальній клінічній практиці лікаря доводиться стикатися з різноплановими проблемами: клінічними, діагностичними, організаційно-методичними, адміністративно-фінансовими, питаннями прихильності терапії та поліпшення якості життя.
До клінічних проблем варто віднести визначення груп пацієнтів, у яких переважно застосування тих чи інших схем і препаратів, індивідуальний підбір терапії для конкретного пацієнта з урахуванням коморбідності пацієнта, переносимості препарату, ускладнень основного захворювання і терапії.
Виникають нові діагностичні складності. З входженням в практику нових препаратів лікарям доведеться застосовувати при ХЛЛ такі поняття, як мінімальна резидуальная хвороба, досягнення молекулярної ремісії, що збільшує навантаження на лабораторії, які повинні розширюватися і модифікуватися.
Слідом за цим виникають організаційно-методичні проблеми, такі як збільшення спостерігається групи пацієнтів, спостереження у суміжних фахівців, амбулаторне ведення пацієнтів і їх навчання, прихильність терапії.
Небажані явища при застосуванні ібрутініба
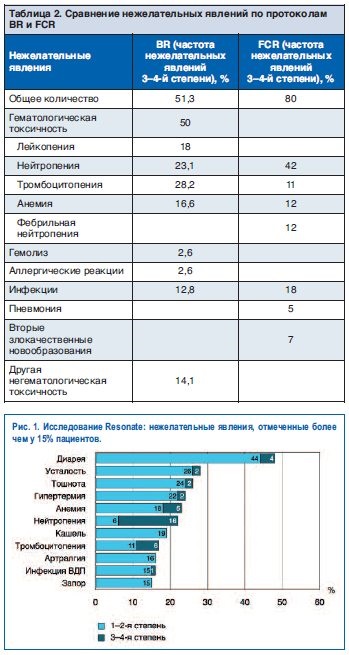
Якщо порівняти їх з небажаними явищами протоколів BR і FCR, стає очевидним, що токсичність цих препаратів набагато вище (табл. 2).
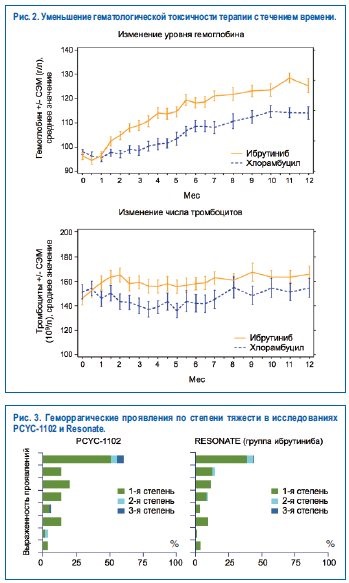
Більшість небажаних явищ відноситься до 1-ї або 2-го ступеня, вони не вимагають госпіталізації і медикаментозної корекції. При цьому для ібрутініба характерно, що чим довше пацієнт застосовує цей препарат, тим менше виникає небажаних явищ - токсичність йде з прийомом цього препарату. Зокрема, гематологічна токсичність терапії зменшується з продовженням прийому препаратів - спостерігається стійке підвищення рівня гемоглобіну у пацієнтів з анемією (84% на ібрутінібе vs 45% на хлорамбуцилом, p<0,0001), числа тромбоцитов у пациентов с тромбоцитопенией (77% на ибрутинибе vs 43% на хлорамбуциле, p=0,0054); рис. 2.
У практиці гематологічного відділення Нижегородської ОКБ ім. М. О. Семашка спостерігалися нейтропенії 2 і 3-го ступеня, що не приводило до скасування ібрутініба.
Фібриляція передсердь, що розвивається при застосуванні ібрутініба, зустрічається з частотою 6-10%. Точний механізм її розвитку невідомий. Імовірно це пов'язано з придушенням активності PI3K-AKT-сигнального шляху, який бере участь у підтримці нормальної електричної функції передсердь. Відносно цього негативного явища варто врахувати той факт, що пацієнти - це люди похилого віку, у яких спочатку дуже ймовірна наявність кардіологічної патології: ішемічна хвороба серця, постінфарктний і атеросклеротичний кардіосклероз, порушення ритму. Все це не є абсолютним протипоказанням для застосування ібрутініба.
У гематологічному відділенні Нижегородської ОКБ ім. М. О. Семашка спостерігаються зараз пацієнти з ФП. Ці пацієнти потребують більш регулярному моніторингу: консультації кардіолога, електрокардіографії (ЕКГ), ЕКГ-моніторування, ехокардіоскопії, контролі прийому препаратів по кардіологічної патології. Однак це не є нерозв'язною проблемою з організаційної точки зору і показанням до скасування ібрутініба - з клінічної. Проте при збереженні фібриляції передсердь необхідно розглянути питання про доцільність продовження ібрутініба або корекції дози.
Для ібрутініба також характерні негативні геморагічні прояви. У дослідженнях Resonate і PCYC-1102 найчастіше спостерігалися петехии і синці 1-го ступеня тяжкості (відповідно 13 і 20% в PCYC-1102 і 13 і 11% в групі ібрутініба в дослідженні RESONATE); Мал. 3. Були відсутні повідомлення про геморагічних проявах 4-5-го ступеня тяжкості. Більшість геморагічних проявів спостерігалося протягом перших 3-6 місяців терапії і не вимагало додаткового втручання. Лікування було припинено через виражених геморрагий у 1% (4/327) пацієнтів.
У гематологічному відділенні Нижегородської ОКБ ім. М. О. Семашка негативних геморагічних проявів не спостерігалося.
лімфоцитоз
Всі небажані явища, які ми спостерігали при застосуванні ібрутініба, можливо, пов'язані з тим, що пацієнти, які застосовували цей препарат, отримували його в 3-4-й лінії терапії. Жодне з спостережуваних нами негативних явищ не було нездійсненним проблемою, що обмежує фахівців у використанні ібрутініба для лікування ХЛЛ.
Небажані явища при застосуванні обінутузумаба
Основним небажаним явищем, які спостерігаються при застосуванні обінутузумаба, є інфузійні реакції, особливо при першому введенні. Тому необхідні дуже чітке дотримання інструкції, суворе використання премедикації при застосуванні препарату, спостереження за станом пацієнта. Однак інфузійні реакції при наступних введеннях обінутузумаба зустрічалися рідко.
До потенційних факторів ризику при застосуванні препарату обінутузумаб відносять: висока вихідне кількість лімфоцитів, спленомегалию до початку лікування, обсяг лімфатичних вузлів, супутні захворювання дихальної системи, нейтропенію до початку лікування.
З усіх цих факторів ризику найважливішим, на нашу думку, є обсяг пухлини, при якому вводиться обінутузумаб. Лизис пухлини йде настільки швидко, що стає важчою проблемою, ніж інфузійна реакція, якою можна керувати. Тому при застосуванні обінутузумаба дуже важлива профілактика синдрому лізису пухлини.
Результат реєстрації препаратів
взаємодія
Дуже важлива взаємодія між суміжними спеціалістами та терапевтами. Гематологів на місцях мало, тому їм доводиться вдаватися до допомоги терапевтів. Первинне напрямок до гематолога видає терапевт. Гематолог ставить діагноз на догоспітальному етапі, визначає тактику ведення пацієнта, передає його терапевта, який через клініко-експертну комісію виписує дорогий препарат, який лікар-гематолог призначив хворому. Надалі терапевт диспансерно спостерігає пацієнта, а лікар-гематолог - динамічно і визначає тактику ведення.
спеціалізована допомога
Спеціалізована допомога може проводитися в двох підрозділах - цілодобовому стаціонарі і денному стаціонарі в наступних формах:
• планова госпіталізація для проведення іммунохіміотерапіі;
• екстрена госпіталізація (гемоліз, тромбоцитопенія, гіперлейкоцитоз і ін.);
• госпіталізація для профілактики, контролю та лікування ускладнень, пов'язаних з токсичністю програмної терапії.
Необхідно розвиток денних стаціонарів, як, наприклад, денний стаціонар в ДКБ ім. С.П.Боткина р Москви. Однак існують організаційні проблеми при його створенні. Справа в тому, що освіта денного стаціонару, незважаючи на прописаний порядок надання гематологічної допомоги, вимагає розширення штатного розкладу і збільшення фінансування.
Цілодобовий стаціонар дає можливість планової госпіталізації для іммунохіміотерапіі, екстреної госпіталізації у хворих ХЛЛ з гострим гемолізом, кровотечею на тлі аутоімунної тромбопенії і ускладненнями, пов'язаними з токсичністю хіміотерапії.
Амбулаторне спостереження за пацієнтами з ХЛЛ, які отримують такі препарати, як ібрутініб, набуває все більшого і більшого значення, тому що у пацієнтів реально поліпшується якість життя, зберігається працездатність.
Інші проблеми надання сучасної допомоги пацієнтам з ХЛЛ в регіонах
• Відсутність статистичного обліку як інструменту оцінки результатів спостереження і лікування пацієнтів. До сих пір в РФ немає статистичного обліку як інструменту оцінки результатів нашого спостереження і лікування пацієнтів. Ті регістри, які велися раніше хоча б онкологом, становили статистику по ХЛЛ. Зараз вона збирається, але відповіді ми не бачимо, тобто отримати реальні дані статистики досить складно.
• Обмежена доступність методів оцінки прогнозу і МРБ. Природно, ми не можемо вільно оцінювати МРБ, оскільки немає чіткості, коли треба проводити дослідження.
• Обмежені доступність застосування високоефективних препаратів, а також доступність високотехнологічних методів лікування (наприклад, алогенних трансплантації кісткового мозку) з фінансових і організаційних причин, не дивлячись на те що вартість курсів лікування в цьому році знизилася. Це сталося завдяки фіксованій ціні на лікарські препарати, менше стали коштувати рітуксімаб і ібрутініб. Однак вартість обінутузумаба досі невідома.
Клінічні дослідження
У гематологічні відділення Нижегородської ОКБ ім. М. О. Семашка за останні 6 років в клінічні дослідження були включені 134 пацієнта. Клінічні дослідження міцно увійшли в клінічну практику як з позитивними, так і негативними сторонами. Як позитивні варто розглядати: нові високоефективні препарати; суворе виконання процедур протоколу - перенесення досвіду в практику; отримання інформації за результатами досліджень; ефективність лікування. До негативних відносяться: селекція пацієнтів; обмеження застосування досвіду лікування новими препаратами в реальній практиці.
висновок
Впровадження в клінічну практику нових препаратів пов'язане з безліччю труднощів, серед яких клінічні (небажані явища) складають меншу частину, ніж адміністративно-фінансові. Для вирішення цих проблем слід вирішити такі завдання, як створення і поліпшення регістра лімфопроліферативних захворювань; проведення моніторингу доступності та частоти застосування сучасних методів діагностики і лікування; визначення реальної потреби в медичних технологіях і лікарських препаратах; посилення взаємодії професійного лікарської спільноти та організаторів охорони здоров'я на регіональному рівні за доступністю лікування; розширення взаємодії федеральних центрів і регіональних клінік з метою забезпечення експертної підтримки впровадження в практику нових технологій лікування; впровадження сучасних методів діагностики; впровадження лікування і реабілітації захворювань на основі передових технологій; розширення видів високотехнологічної медичної допомоги на основі порядків надання медичної допомоги.
Список ісп. літератури Приховати список