У жінок (особливо вікової групи від 25 до 50 років) дана ендокринопатія діагностується майже втричі частіше, ніж у пацієнтів чоловічої статі. Можливо субклінічний перебіг гиперпаратиреоза. Основні форми патології - це вісцеропатіческая, кісткова та змішана. В окремих випадках розвивається гострий стан, що отримало назву «гіперкальціємічний криз». При постановці діагнозу вирішальне значення має лабораторне визначення рівня паратгормону, Р + і Са + в крові.
різновиди гиперпаратиреоза
Ця ендокринопатія буває первинної, вторинної та третинної.
У клінічній практиці прийнято виділяти 3 види первинного гіперпаратиреозу:
- субклінічний;
- клінічний (підрозділяється на кілька типів згідно переважного ураження органів і тканин);
- гострий.
При субклінічному гиперпаратиреозе патологічні зміни виявляються лише в ході лабораторної діагностики.
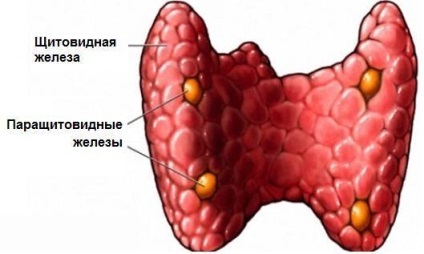
Клінічна різновид включає кісткову (паратиреоїдного остеодистрофія), (ниркову або шлунково-кишкову) і змішану форму.
При паратиреоїдного остеодистрофії змінюється структура кісткової тканини. Для даної форми гіперпаратиреозу характерні остеопороз і патологічні переломи. які протягом тривалого часу зростаються.
На тлі вісцеропатіческой ниркової форми нерідко діагностується сечокам'яна хвороба. Вона протікає важко і супроводжується періодичними епізодами ниркової коліки. У міру прогресування процесу з'являється ниркова недостатність.
Шлунково-кишкова форма стає причиною холециститу. панкреатиту. а також пептичних виразок.
Якщо має місце змішана форма, то паралельно розвиваються остеопороз і патології внутрішніх органів.
Чому виникає ця патологія?
Причини первинного гіперпаратиреозу:
- аденоми залози (одиночні або множинні);
- дифузна гіперплазія;
- злоякісне новоутворення з гормональною активністю (дуже рідко).
Зверніть увагу: приблизно у кожного десятого хворого гиперпаратиреоз розвивається паралельно з гормональними пухлинами, локалізованими поза паращитовидних залоз.
Первинна форма ендокринопатії може бути генетично обумовлена. Спадковий гиперпаратиреоз поєднується іншими патологіями залоз внутрішньої секреції.
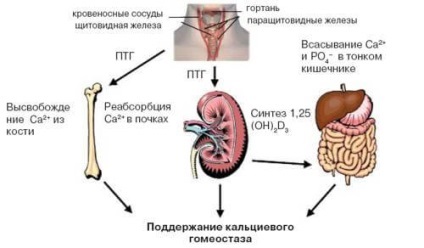
Механізм розвитку вторинної різновиди патологічного стану - компенсаторний. Секреція паратгормону підвищується у відповідь на тривалу гіпокальціємію і порушення кальцієвого-фосфорного обміну, характерних для гіповітамінозу D. ХНН і синдрому мальабсорбції.
Третинна різновид обумовлена формуванням незалежно діючої аденоми парщітовідной залози. Вона виникає на тлі тривалого перебігу вторинного гіперпаратиреозу за відсутності адекватної терапії.
Зверніть увагу: внекоторих випадках діагностується така патологія, як псевдогіперпаратіреоз. Він з'являється на тлі ракових пухлин різної локалізації. Деякі злоякісні утворення здатні синтезувати речовину, схожу з паратгормоном.
Механізм патологічного процесу
Основним проявом патології паращитовидних залоз стає надлишок парагормона. Під його впливом з кісткової тканини вимиваються іони фосфору і кальцію. Їх рівень у крові відповідно зростає. Високий рівень Са + в плазмі сприяє збільшенню діурезу і появи м'язової слабкості.
Активна екскреція солей кальцію з сечею призводить до формування конкрементів (каменів) та відкладення цих мінеральних елементів в паренхиматозной тканини нирок. Таким чином, розвиваються уролітіаз і нефролітіаз.
Гіперкальціємія негативно впливає на судинні стінки, підвищуючи їх опір току крові. Наслідком даного процесу стає артеріальна гіпертензія (підвищення артеріального тиску).
симптоми гіперпаратиреозу
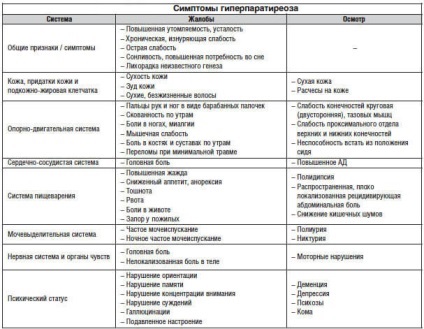
У деяких випадках ця ендокринопатія протікає без будь-яких клінічних проявів, і виявляється зовсім випадково в ході лабораторної діагностики.
Ранні симптоми гіперпаратиреозу:
- слабкість м'язів;
- висока стомлюваність навіть при незначному фізичному навантаженні;
- проблеми при ходьбі ( «перевалюється» хода);
- емоційна нестабільність;
- невмотивоване почуття тривоги;
- депресія;
- погіршення здатності до запам'ятовування.
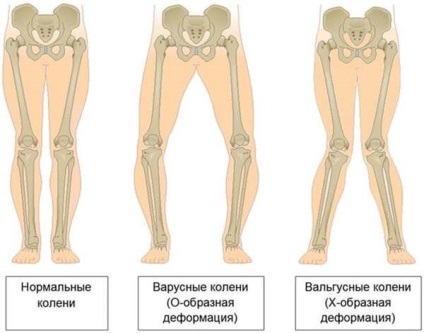
Досить часто у пацієнтів паралельно розвиваються сечокам'яна іязвенная хвороба. а також остеопороз, що супроводжується, зокрема, викривленням трубчастих кісток нижніх кінцівок. При запущеному гиперпаратиреозе патологічні переломи можуть виникати при звичайних рухах. Поразка кісткової тканини щелеп призводить до патологічної рухливості і втрати здорових зубів. Хворі нерідко скаржаться на болі в різних кістках і хребетному стовпі. Переломи не супроводжуються інтенсивним больовим синдромом, але дуже довго зростаються; досить часто при цьому формуються т. н. несправжні суглоби. В області суглобів кінцівок утворюються відкладення-кальцинати. В ході обстеження в області шиї зазвичай пальпується утворення значних розмірів - аденома паращитовидної залози.
Зверніть увагу: патологія нерідко супроводжується різними деформаціями скелета. Можуть діагностіроватьсяплоскостопіе. викривлення хребта і зменшення росту.
Клінічні прояви вісцеропатіческой форми неспецифічні, і наростають поступово.
Пацієнти скаржаться на постійну болісну спрагу. Добовий діурез помітно зростає, а в ході лабораторних досліджень виявляється зниження щільності сечі. Для пізніх стадій гиперпаратиреоза характерні нефрокальциноз і ниркова недостатність, що супроводжується отруєнням організму токсинами (уремією).
Відкладення кальцію в стінках кровоносних судин призводять до зниження їх еластичності і склерозування. Як наслідок, знижується трофіка тканин. Поразка судин серця нерідко стає причиною нападів стенокардії.
Солі кальцію можуть відкладатися в рогівці і кон'юнктиві. Ознакою даного процесу є т. Н. «Синдром червоного ока» (почервоніння склери з появою крововиливів).
Гіперкальціємічний криз розглядається як одне з найбільш важких ускладнень патології паращитовидних залоз. Він являє серйозну загрозу для життя хворого.
Фактори ризику розвитку криза:
- тривале перебування на постільному режимі;
- безконтрольний прийом препаратів кальцію;
- гіпервітаміноз по вітаміну D.
Ускладнення також може бути обумовлено тривалим прийомом тіазиднихдіуретиків, які зменшують виведення кальцію з сечею.
Для гіперкальціеміческого криза характерно різке початок із загостренням всіх раніше проявлялися симптомів.
Важливо: летальність при кризі становить понад 30%!
Ознаки гострого стану:
- гіпертермія (39 -40 ° С);
- блювота;
- інтенсивний больовий синдром з локалізацією в епігастральній ділянці;
- сонливість;
- виражена слабкість;
- дегідратація (зневоднення);
- сплутаність свідомості;
- кома.
Найбільш серйозними проблемами в даній ситуації стають міопатія діафрагми і міжреберних м'язів, кровотечі, тромбози і можливий набряк легенів. Нерідко розвивається перфорація наявних виразок шлунка і дванадцятипалої кишки.
Зверніть увагу: криз виникає при підвищенні рівня кальцію в крові до 3,5-5 ммоль / л (верхня межа норми - 2,5 ммоль / л).
діагностика
Оскільки у первинній форми гіперпаратиреозу немає специфічних проявів, діагностика представляє певні складності.
Для виявлення ендокринопатії потрібно проведеніеаналіза сечі. При патології в ній виявляється підвищений рівень фосфору і кальцію. Відносна щільність знижена, часто виявляється білок, а в осаді присутні циліндри (гіалінові і зернисті).
Кров досліджується на рівень вмісту кальцію, фосфору, лужної фосфатази і паратгормона. Са і фосфатаза підвищені, а Р - знижений. Важливий діагностичний критерій - це сироваткова концентрація паратгрмона 5-8 нг / мл (межі норми - 0,15-1 нг / мл).
Паратіреоаденоми при типової локалізації виявляються в ході ультразвукового сканування. Додатково пацієнта направляють на рентгенодіагностику, комп'ютерну та магнітно-резонансну томографію і сцинтиграфію.
На рентгенівських знімках помітний остеопороз і інші патологічні зміни кісткової тканини.
Зверніть увагу: дуже інформативним апаратним методом діагностики є денситометрія. Це різновид рентгенографії, яка необхідна для оцінки мінеральної щільності кісток.
Рентгенологічне дослідження з контрастною речовиною (солі барію) дозволяє виявити виразки слизових оболонок органів шлунково-кишкового тракту.
За допомогою комп'ютерної томографії виявляються конкременти в нирках і сечовивідних шляхах.
При підозрі на вторинний гіперпаратиреоз основним завданням діагноста стає виявлення основної патології.
Як лікують гиперпаратиреоз?
Терапія даної ендокринопатії повинна бути комплексною. Вона має на увазі оперативне втручання і фармакотерапію.
В ході операції, яка є «золотим стандартом» лікування, проводять резекцію пухлини, а при гіперплазії - залоз цілком. В даний час розроблені малоінвазивні техніки видалення патологічно змінених тканин за допомогою ендоскопічних апаратів.
Гіперкальціємічний криз - це безумовне показання для екстреного хірургічного втручання. У передопераційному періоді вживаються заходи щодо зниження рівня гіперкальціємії. Вони включають в / в введення фізрозчину і рясне пиття. Якщо немає ознак ниркової недостатності, паралельно призначаються сечогінні (Лазикс) і 5% р-р глюкози. Показано також введення кальцитрин (при постійному моніторингу рівня кальцію в сироватці). Паралельно проводиться гормональна терапія (пацієнту з кризом вводять глюкокортикоїди).
Важливо: якщо при нирковій формі ендокринопатії своєчасно не проведено операцію, пацієнти гинуть від прогресуючої ниркової недостатності і виснаження.
Якщо була діагностована ракова пухлина, то після її видалення проводиться курс радіотерапії. Паралельно з опроміненням призначається перспективний протипухлинний препарат плікаміцін.
При ранній діагностиці і своєчасній комплексній терапії прогноз досить сприятливий. Наскільки швидко відновиться працездатність, залежить від ступеня вираженості остеропороза; на нормалізацію стану кісткової тканини потрібно від 4 місяців до 2 і більше років. У важких випадках деформації зберігаються на все життя.
Профілактика гиперпаратиреоза увазі достатнє вживання продуктів харчування, багатих вітаміном D (риба жирних сортів, сир, вершкове масло) і щоденні прогулянки на свіжому повітрі. Рекомендується також приймати перорально водний або масляний розчин вітаміну D (наприклад - препарат Аквадетрим).
ПЛІС Володимир, медичний оглядач