Нагноєння післяопераційної рани - причини, профілактика
Розвиток гнійно-септичних ускладнень відбувається на тлі значного імунодефіциту (в першу чергу, внаслідок крововтрати) і масивного інфікування ран. Поранення шиї, грудей і живота в усі часи супроводжувалися нагноєнням ран. Ми вже згадували, що в Середні століття часте нагноєння вогнепальних ран пов'язували з проникненням «порохового отрути» в організм. Кращим способом боротьби з отрутою вважали припікання ран розпеченим залізом або киплячим маслом.
Видатний російський хірург Н.А. Вельямінов так викладає в статті про Д. Лістері свої враження про роботу хірургічного відділення середини XIX в. «. сидить група солдатів, підходжу і мене обдає неймовірне сморід; бачу - стоїть старе, брудне, Ослізло дерев'яне відро, наповнене просоченими гноєм і кров'ю, знятими з ран перев'язки; поруч на брудному табуреті лежить зонд «турунднік», пінцет, ножиці, Ослізло смердюча губка, тут же «фербанд» - дерев'яний ящик з відділеннями, в якому жмути вати, шматки марлі, корпія, турунда, якісь підозрілого вигляду мазі, липкий пластир , спринцівка, баночка з карболовим маслом; фельдшер в дуже брудному мундирі по черзі, не моя рук, переходить від одного хворого до іншого і щось робить - це йде перев'язка ».
За свідченням проф. Г. І. Турнера. вперше в Росії проблему асептики і антисептики підняв Н. В. Скліфосовський [цит. по Опелю В. А.].
В даний час вважається, що проникаючі поранення грудей і живота без пошкоджень внутрішніх органів в перші 6 год не є безумовно контамінованих і затримка з хірургічним лікуванням на цей термін призводить до нагноєння ран лише в 3% спостережень. Поранення порожнистих органів черевної порожнини в таких же умовах призводять до нагноєння ран в 24% спостережень.
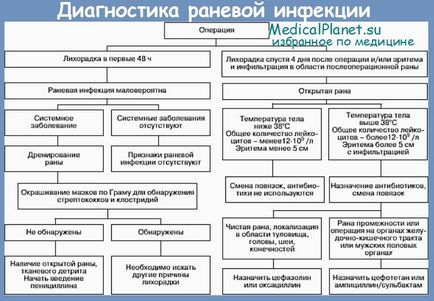
Звичайна раневая інфекція проявляється не раніше 4-5-х діб після травми у вигляді появи болю в рані, набряку та гіперемії м'яких тканин в її окружності. При знятті швів виділяється гнійний ексудат.
Лікування полягає в санації рани і зовнішньому дренуванні. Ми вважаємо за краще методику активного дренування ран з промиванням і аспірацією. Антибактеріальну терапію призначають лише в тих випадках, коли у пацієнта є ознаки системної запальної реакції, або при приєднанні неклостридиальной анаеробної флегмони в окружності рани.
Масивне забруднення рани бета-гемолітичним стрептококом або неклострідіальнимі анаеробами призводить до розвитку некротичної флегмони вже до кінця першої доби після поранення, особливо в тих випадках, коли хірургічна обробка рани виконується пізніше 4-6 год У таких випадках з'являються виражені больові відчуття, які не відповідають спокійному зовнішньому увазі рани без видимих ознак запалення.
Зовнішні прояви некротичного фасциита - геморагічні висипання, некроз шкіри, крепітація - з'являються в пізній стадії, в той час як дифузне ураження клітковини і м'язів поширюється на більшу глибину без різких кордонів. Характерні швидко наростаючі ознаки важкого ендотоксикозу з тахікардією, гіпотонією і дихальною недостатністю. Зволікання з широким розкриттям і санацією уражених тканин різко підвищує рівень летальності. Повторна санація уражених тканин повинна проводитися неодноразово з інтервалом в 24-36 год.
Такі пацієнти потребують комплексної інтенсивної терапії. що включає антибактеріальну деескалаціонной терапію Карбопенеми і препаратами метронідазолу.