Проблема лікування генітальних вірусних інфекцій є найбільш гострою в даний час. З урахуванням біології вірусів ці інфекції найбільш важко піддаються епідеміологічному контролю і лікування. Серед вірусних інфекцій, що вражають аногенітальну область, найбільш поширена папілома-вірусна інфекція (ПВІ). Частота народження одного з проявів ПВІ - аногенітальних бородавок (гострих кондилом) становить 19,1% [1], а ін-фіцірованності урогенітального тракту вірусом папіломи людини (ВПЛ) серед осіб молодого і середнього віку в деяких популяціях сягає 34,4-44, 9% [2, 3].
Згідно з існуючими принципам ведення хворих з клінічними проявами, пов'язаними з ВПЛ, лікування повинно бути спрямоване або на руйнація тим чи іншим методом папілломатозних вогнищ, що виникають на місці проникнення вірусу, або на стимуляцію противірусного імунної відповіді, або на поєднання цих підходів [8].
В Європейському керівництві з лікування дерматологічних захворювань (під ред. А. Кацамбаса) представлена наступна класифікація методів лікування аногенітальних бородавок [9]:
I. Місцеві препарати.
1. кератолітікі і прижигающие кошти: саліцилова і молочна кислоти, оцтова кислота і трихлороцтової кислота.
2. Цитотоксичні препарати: подофиллин, по-дофіллотоксін.
3. Інгібітори ДНК: фторурацил, блеоміцин, ци-дофовір.
4. Місцеві ретиноїди.
II. Деструктивні методи.
1. Електрохірургічні методи.
4. Хірургічне висічення.
5. Лазерний фототермоліз.
III. Препарати - модифікатори клітин.
1. Системні ретиноїди.
IV. Противірусні препарати і модулятори імунної відповіді.
1. Інтерферони (ІФ).
3. Инозин пранобекс (Изопринозин).
Частота рецидивів досить висока при будь-якому способі лікування [10]. Рівень рецидивування складає в середньому 25-30% протягом 3 міс. після лікування [11, 12]. Рецидиви аногенітальних бородавок найчастіше пов'язані з реактивацией інфекції, а не з реинфекцией від статевого партнера.
Лікування хворих з рецидивуючими гострими кондиломами представляє для лікаря найбільш складну задачу, т. К. В цих випадках неодноразове застосування деструктивних методів (іноді навіть кількох) не дає доброго терапевтичного результату. Створюється тупикова ситуація: зрозуміло, що лікувати хворого необхідно, але підібрати адекватну терапію непросто.
Мета цієї статті - дати уявлення про сучасні методи фармакотерапії рецидивуючих клінічних проявів ПВІ.
Патогенез вірусних інфекцій - імунозалежними; їх клінічна маніфестація зазвичай пов'язана з дефектами різних ланок імунітету. Найважливішою причиною клінічної маніфестації ПВІ і її рецидивного перебігу є порушення в імунній системі [13, 60]. Відомо, що ВПЛ має спеціальні механізми, що пригнічують як клітинний, так і гуморальний імунітет, зокрема інтерферонову ланка імунної системи [14].
Про вплив стану імунної системи на рецидив-вірованіе клінічних проявів ПВІ говорить той факт, що у ВІЛ-інфікованих пацієнтів рецидиви виникають набагато частіше, з більшою площею поразок, ніж у іммуннокомпетентних хворих [15, 16].
Комбіноване лікування таких хворих набагато результативніше, ніж тільки деструкція вогнищ. При лікуванні рецидивуючої ПВІ ефективність монотерапії деструктивними методами невисока. Навіть після багаторазових курсів лікування рецидивирование припиняється лише у 40% хворих [18]. Ретельні дослідження показали, що настільки невисокий показник пов'язаний з тим, що не відбувається усунення генома ВПЛ з поразок, стійких до лікування (за даними діагностики методом полімеразної ланцюгової реакції (ПЛР), молекулярно-біологічне лікування настає у 26% хворих), а також з сусідніх ділянок шкіри [18, 19].
Найбільший інтерес викликає застосування в терапії рецидивуючої ПВІ препаратів III та IV груп за вищевказаною класифікації Кацамбаса - модифікаторів клітин і модуляторів імунної відповіді До препаратів, що впливає на інфіковані епітеліальні клітини, можна віднести індолкар-бінол. Він блокує естрадіол-залежну індукцію онкобелка Е7 і перешкоджає гормон-залежною проліферації інфікованих клітин; нормалізує метаболізм естрадіолу в клітинах; індукує апоптоті-етичні процеси ВПЛ-інфікованих клітин, викликаючи виборчу загибель клітин з пухлинними властивостями. Індолкарбінол призначають всередину по 200 мг 2 р. / Добу, тривалість лікування - 3-6 міс. Дослідження показують високу ефективність комбінованої терапії рецидивуючих аногенітальних бородавок - рецидиви ПВІ в групі традиційної терапії реєструвалися в 46% випадків, в групі комбінованої терапії із застосуванням індолкарбінола - в 12% [20].
Підвищити ефективність лікування і знизити частоту рецидивів дозволяють модулятори імунної відповіді. Так як ВПЛ зберігається в епітеліальних клітинах, а використання деструктивних і цитотоксичних методів не дає повної гарантії проти розвитку рецидивів, для їх запобігання більш переважно застосування ІФ або його індукторів, а також інших активаторів противірусного імунітету в якості ад'ювантної терапії в комбінації з різними деструктивними методами [ 14, 21]. Комбінована імунотерапія може застосовуватися при лікуванні наполегливих, погано піддаються лікуванню бородавок і кондилом [22]. Таке лікування може дозволити з найбільшою ефективністю подолати основну проблему ПВІ -рецідіви клінічних проявів.
1. Інтерферони
З урахуванням вірусного характеру захворювання основними імунними препаратами, які використовували для терапії гострих кондилом, завжди були ІФ. Їх можна застосовувати місцево, внутриочагово і системно (підшкірно, в / м або в / в). Встановлено, що при застосуванні ІФ в осередках ураження знижується кількість вірусної ДНК (за даними ПЛР), що корелює з клінічним поліпшенням або зникненням поразок [23].
На українському ринку представлений широкий вибір ІФ різних виробників, як вітчизняних, так і зарубіжних. Переважно використовувати рекомбінантні, а не людські ІФ: рекомбінантний ІФ а-2Ь. рекомбінантний ІФ а-2а. очищений ІФ а-п1.
Поєднання ІФ з лазеротерапией більш ефективно, ніж тільки лазеротерапія: повне зникнення бородавок спостерігалося у 52-81,5% і 19-61% пацієнтів відповідно [30-34].
2. Імунотропних препарати
Впливати на противірусний імунітет
можна призначенням індукторів ендогенного ІФ та інших активаторів імунітету, які можуть застосовуватися місцево або системно. На українському фармацевтичному ринку представлено багато іммуноактівних препаратів, які відповідно до інструкції виробника або рекомендацій дослідників використовуються в комбінованому лікуванні рецидивуючих клінічних проявів ПВІ в поєднанні з різними деструктивними методами або у вигляді монотерапії. Обов'язковими умовами при системному застосуванні імуномодуляторів є контроль імунограми до, під час і після лікування, а також консультація імунолога.
З точки зору подолання і профілактики рецидивів становить інтерес місцеве застосування низькомолекулярного похідного іміквідазохіноліна-міна - іміхімода, який є індуктором цито-кинов - а-ІФ. інтерлейкінів (ІЛ) -1, -6 і -8, фактора некрозу пухлини-а [35, 36]. Препарат випускається в пакетиках для одноразового застосування і наноситься на місця поразок 3 р. / Тиж. (Через 1 день) до повного зникнення висипів (але не більше 16 тижнів.). Ефективність монотерапії іміхімодом досягає 70% [35-42], а рівень рецидивів - в 2-5 разів нижче, ніж при використанні тільки деструкцій. Комбіноване лікування, при якому поєднують деструктивні методи з обробкою поразок іміхімодом, дає результат набагато краще, ніж просто деструкція вогнищ [15-17]. український досвід використання крему іміхімод свідчить про його високу ефективність в терапії аногенітальних бородавок - повне зникнення уражень у 89% пацієнтів (у групі плацебо - у 9%) [43].
Перспективним є застосування активатора противірусного імунітету - кислого пептідогліка-на з молекулярної масою 1000-40000 кДа. Препарат виділений з рослин за допомогою біохімічних методів, що включають ультрафільтрацію і хроматографію. Випускається у вигляді ліофілізованого порошку по 200 Од. у флаконах для ін'єкцій.
Ми маємо власні дані про використання препарату при рецидивуючому перебігу ПВІ в комбінації з будь-яким з деструктивних методів. Хворим видаляли гострі кондиломи і одночасно призначали в / м ін'єкції кислого пептидогликана по 200 Од. 1 р. / Сут на 1, 2, 3, 8, 9 і 10-й дні лікування [44]. У 68% хворих відразу після закінчення лікування спостерігали відсутність рецидивування кондилом, а після проведення додаткових сеансів деструкції ефективність комбінованої терапії досягала 98% (при контрольному спостереженні не менше 3 міс.).
Изопринозин (інозин пранобекс)
Изопринозин (інозин пранобекс) - імуномодулятор, що стимулює противірусний захист організму. Препарат нормалізує дефіцит або дисфункцію клітинного імунітету, індукуючи дозрівання і диференціювання Т-лімфоцитів і Т1-хелперів. потенціюючи індукцію лімфопроліферативного відповіді в мітогенних або антиген-активних клітинах. Изопринозин моделює цитотоксичність Т-лімфоцитів і натуральних кілерів, функцію Т8-супресорів і Т4-хелперів. а також підвищує кількість імуноглобуліну О і поверхневих маркерів комплементу. Препарат підвищує синтез ІЛ-1 і ІЛ-2. регулює експресію рецепторів ІЛ-2. істотно збільшує секрецію ендогенного у-ІФ і зменшує продукцію ІЛ-4 в організмі. Він підсилює дію нейтрофілів, хемотаксис і фагоцитоз моноцитів і макрофагів. Изопринозин також безпосередньо пригнічує синтез вірусів шляхом вбудовування інозину і оротової кислоти в полірібосоми ураженої вірусом клітини, порушуючи приєднання Аден-вої кислоти до вірусної РНК і, таким чином, має безпосередньо противірусну дію [45-50].
Одним з показань до застосування препарату є інфекції, викликані ВПЛ: гострі кондиломи, ПВІ вульви, вагіни та шийки матки (у складі комплексної терапії).
В Європейському керівництві з лікування дерматологічних захворювань Изопринозин входить в список рекомендованих препаратів для терапії гострих кондилом і бородавок. Він також присутній в українському протоколі ведення хворих з інфекціями, що передаються статевим шляхом [51].
В інструкції із застосування зазначено, що при рецидивуючій ПВІ Изопринозин призначають по 3 г / добу (2 таблетки 3 р. / Добу) як доповнення до місцевої терапії або деструктивних методів протягом 14-28 днів, далі з 3-кратним повторенням вказаного курсу з інтервалом в 1 міс. У літературі описані та інші схеми його застосування.
Відомо про закордонний досвід застосування інозин пранобекс в якості терапії, яка доповнює деструкцію аногенітальних бородавок [52]. Препарат застосовували по 1 г 3 р. / Сут протягом 28 днів. Кількість рецидивів знижувалося з 41% після кріодеструкції до 6% при використанні комбінації ізопринозин і подофіллотоксіна.
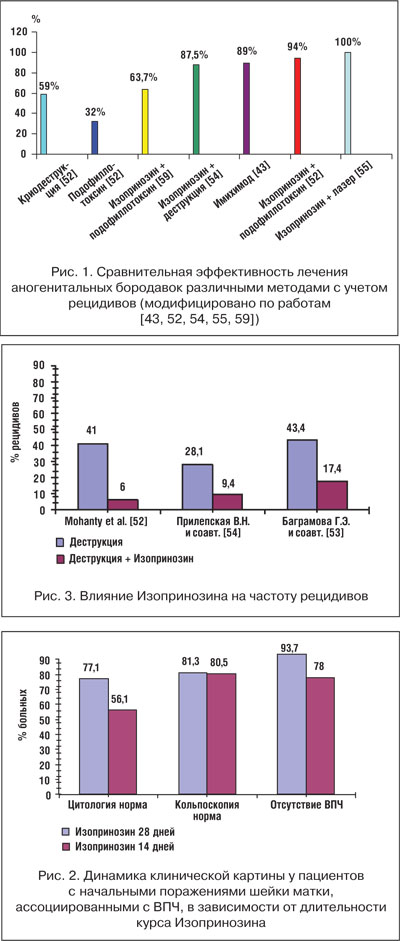
Близько результати впливу ізопринозин на частоту рецидивів отримані в роботі Г. Е. Баграмовой і співавт. [53]: 43,4% - при деструкції, 17,4% - при поєднанні деструкцій з ізопринозин.
Схожі результати показані в роботах В. Н. При -лепской і співавт. [54]. Додавання до стандартного лікування ізопринозин в дозі 1 г 3 р. / Сут протягом 5 днів до проведення деструкції підвищувало ефективність терапії з 65,6 до 87,5% і в 3 рази знижувало частоту рецидивів - з 28,1% при деструкції до 9 , 4% в разі комбінації з ізопринозин. Важливо, що контроль за виникненням рецидивів здійснювався протягом тривалого часу - 6 міс. Також відзначалася висока частота елімінації ВПЛ з вогнищ ураження - 65,6%.
Призначення ізопринозин дозволяє підвищити ефективність лазеротерапії цервікальних і вульвовагінальний кондилом до 100% (рис. 1) [55].
Було проведено метааналіз результатів застосування ізопринозин [58]. Дані з 15 джерел, в яких описані 2369 випадків застосування ізопринозин в якості монотерапії, 3369 - в комбінації з іншими методами, в порівнянні з 71 наглядом плацебо-контролю і 575 спостереженнями за традиційним лікуванням, свідчать про ефективність допоміжної імунотерапії ізопринозин на тлі застосування традиційних методів при лікуванні генітальних уражень, асоційованих з ВПЛ.
висновок
Основним показником ефективності будь-якого методу видалення аногенітальних бородавок є відсутність рецидивів (рис. 3). У даній роботі ми постаралися зробити акцент на методиках, що дозволяють швидко і ефективно боротися з рецидивуючими проявами ПВІ. Для цього рекомендується комбінована фармакотерапія з використанням імунотропної терапії. Такий підхід забезпечує ефективне лікування клінічних проявів ПВІ, що має суттєво поліпшити її контроль в популяції.
Доброякісна гіперплазія передміхурової залози (ДГПЗ) - найбільш поширене уро.