Діагностика та лікування порушень ритму серця в Окружному кардіологічному диспансері «Центрі діагностики та серцево - судинної хірургії»
Ще 20 років тому лікування деяких видів порушень ритму було тільки медикаментозним. Навіть в разі ефективності хворий піддавався ризику серйозних побічних дій, пов'язаного з тривалим прийомом антиаритмічних препаратів.
В останнє десятиліття розроблені і впроваджені в практику інтервенційні методи лікування багатьох аритмій, а саме:
Інвазивне і неінвазивний (ЧЕРЕЗСТРАВОХІДНОЮ) електрофізіологічне дослідження (ЕФД);
Катетерная аблация аритмій;
Імплантація 1-2-х камерних електрокардіостимуляторів (ЕКС), імплантуються кардіовертерів - дефібриляторів (ІКД) і ресинхронізує пристроїв з функцією ІКД (3-х камерний ЕКС)
Інвазивне і неінвазивний (ЧЕРЕЗСТРАВОХІДНОЮ) електрофізіологічне дослідження (ЕФД)
Ч
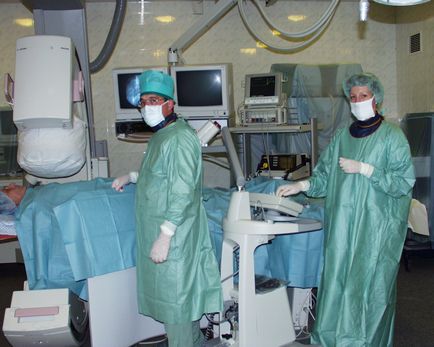
Інвазивне ЕФД: проводиться в умовах рентгенхірургічних операційної. Через уколи в судини на стегні проводяться електроди безпосередньо в камери серця. Так само проводиться програмована електрокардіостимуляція, яка дозволяє оцінити стан провідної системи серця і визначити вид тахікардії, а також місце знаходження арітмологіческіх вогнища. Цей метод є заключним в діагностичному пошуку аритмії і має високу специфічність. Найчастіше поєднується з використанням 3-вимірної картування серця для отримання просторової моделі серця і локалізації арітмологіческіх вогнища з точністю до 2-3мм. (Даний вид дослідження проводиться із застосуванням системи CARTO).
Так само до неінвазивним методам діагностики відносяться холтерівське моніторування, і реєстрація звичайної ЕКГ (особливо бажано зареєструвати ЕКГ під час нападу). Всі перераховані неінвазивні методи проводяться в ОКД «ЦД і ССХ» непосредствено на прийомі лікаря кардіолога. Інфазівное ЕФД проводиться в рентгенопераціонной, що вимагає госпіталізації пацієнта в стаціонар на 2-3 дня.
2. Катетерная аблация аритмій
У структурі аритмій пацієнти з тахіаритміями складають 80%. У 1987 р. з'явилося перше повідомлення про клінічне використання радіочастотного випромінювання для процедур аблации; цей вид енергії багато в чому представляв риси «ідеального», забезпечуючи дозований вплив в заданих ділянках міокарда. Отже, катетерная аблация - це сучасний метод лікування з використанням сучасної реєструючої та навігаційної апаратури і складних керованих електродів, які вводяться в порожнини серця і дозволяють точно виявити осередок аритмії і за допомогою високочастотного електровоздействія «припекти» вогнище, який відповідає за розвиток тахікардії.
В
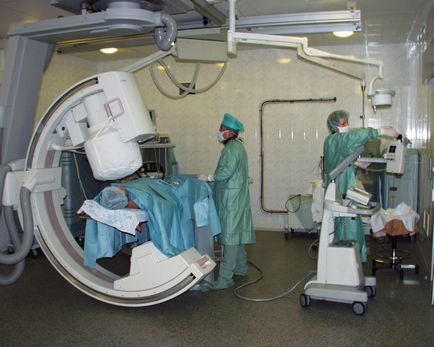
Цей метод знайшов застосування і розвивається при лікуванні фібриляції передсердь і шлуночкових (жизнеугрожающих) тахікардіях.
3. Імплантація 1-2-х камерних електрокардіостимуляторів (ЕКС), імплантуються кардіовертерів - дефібриляторів (ІКД) і ресинхронізує пристроїв з функцією ІКД (3-х камерний ЕКС)
У країнах Європи імплантується до 500 ЕКС, 300 ІКД і 75 ресинхронізує пристроїв на рік на 1 млн. Населення. У США імплантується до 800 ЕКС, 400 ІКД і 250 ресинхронізує пристроїв на рік на 1 млн. населення.
У Росії імплантується до 150 ЕКС, 2 ІКД і 0,5 ресинхронізує пристроїв на рік на 1 млн. населення.
У ХМАО в 2-х клініках (ОКДЦ «ЦД і ССХ» г.Сургут і ОКБ Ханти-Мансійськ) виконується до 300 імплантацій ЕКС, до 20 імплантацій ІКД і 5-10 ресинхронізує пристроїв на рік, що зовсім непогано в порівнянні з загальноросійськими цифрами.
Найбільш поширене стан, при якому потрібне застосування електрокардіостимулятора - брадикардія - занадто низька для потреб організму частота серцевих скорочень.
Можливі симптоми брадикардії - це запаморочення, крайня стомлюваність, задишка, непритомність. Брадикардія зазвичай викликається одним з наступних порушень серцевого ритму або поєднання кількох прийомів:
Синдром слабкості синусового вузла - синусовий вузол посилає імпульси через занадто великі або нерегулярні проміжки часу.
Блокада серця - електричні імпульси послаблюються, стають нерегулярними або припиняються. Блокада серця може відбутися в передсердно-шлуночкової вузлі або проводять тканинах.
Діагностика здійснюється за допомогою регістаціі ЕКГ і холтерівського моніторування. Електрокардіостимуляція є найважливішим засобом лікування хвороб серця, ускладнених порушеннями ритму. Суть методу полягає в нанесенні на м'яз серця електричних імпульсів, створюваних спеціальним апаратом (генератором). Електрокардіостимулятор (ЕКС) вшивається на грудях під шкіру. Імпульси від нього проводяться до внутрішньої поверхні правого шлуночка і правого передсердя за допомогою тонких електродів, проведених через верхню порожнисту вену.
Метод постійної електрокардіостимуляції був застосований в 1959 році і з тих пір піддається постійному вдосконаленню як в частині техніки, так і розширення показань. В даний час існує багато модифікацій апаратів, що дозволяють наближати штучне регулювання ритму серця до природного. Це досягається за рахунок ускладнення електроніки: в маленький стимулятор вставляється справжній комп'ютер. До нього лікар звертається за допомогою програматора, що представляє ще один комп'ютер, датчик якого прикладається до грудей над Ексом.
Щоб домогтися збільшення продуктивності серця при фізичній роботі, ЕКС оснастили функцією, яка прискорює імпульси в залежності від рухової активності.
Шлуночкові тахікардії (ЖК) і екстрасистолії відносяться до потенційно небезпечних аритмій, особливо на тлі патології серця. Мономорфний характер тахікардії дозволяє застосувати метод катетерной аблации для руйнування локального ектопічного вогнища, кола реентрі. Ефективність абляції шлуночкових тахіаритмій у хворих без вираженої патології серця досягає 90 і більше%.
Більш складним завданням є аблация у хворих з ураженням міокарда, особливо після перенесеного інфаркту. Сьогодні ми маємо в своєму розпорядженні можливостями електроанатомічного навігаційного картування. Система дозволяє проводити картування постинфарктного рубця, визначати локалізацію вогнища тахікардії і, відповідно, успішно її усувати радіочастотної аблацією.
Поява і початок клінічного застосування в 1980 році імплантуються кардіовертерів-дефібриляторів (ІКД) відкрило нову еру в лікуванні шлуночкових тахіаритмій. Технічне вдосконалення імплантуються пристроїв, клінічний досвід застосування дозволили істотно розширити можливості лікування хворих з шлуночковими тахикардиями, переглянути тактику лікування ШТ у хворих на ІХС. Традиційними показаннями до використання ІКД є: шлуночкова тахіаритмія, що була хоча б одноразово причиною зупинки кровообігу; спонтанна або індукована гемодинамически значуща ЗТ при безуспішності або неможливості медикаментозної терапії.
В даний час автоматичний імплантований імплантованого дефібрилятора серця являє собою мультіпрограмміруемий прилад, який має можливість здійснювати дефібриляцію розрядами високої енергії, кардіоверсію низькоенергетичними розрядами, купірувати шлуночкову тахікардію антітахікардітіческой електростимул-ляцією (АТР), проводити терапію брадіаритмій одне - і двухкамерной (а зараз вже і трехкамерной) електростимуляцією. ІКД - це апарат об'ємом менше 80 см 3. електрод якого імплантується трансвенозно, практично так само як при звичайній електрокардіостимуляції.
Серцева недостатність. Ефективним методом лікування цих хворих є метод ресинхронізації роботи серця або бивентрикулярная електрокардіостимуляція. Технічно це складна імплантація, що вимагає введення додаткового електрода через вени серця для стимуляції лівого шлуночка. Операція добре переноситься хворими навіть з тяжкою серцевою недостатністю, а ефект виявляється вираженим.
Численні дослідження показали, що ресинхронізаційних терапія покращує якість життя, переносимість навантажень, функціональний статус (в терміни більше 3 років), знижує летальність у хворих на серцеву недостатність і покращує функцію і структуру серця. Використання комбінованих пристроїв, таких як імплантованого дефібрилятора серця з бівентрікулярной кардіостимулятором, має більш високий ефект завдяки можливості електротерапії шлуночкових тахіаритмій.
Олександр Ігорович Горьков,
Рентгенохірургічне діагностики та лікування