* р<0,05 Различия статистически значимы
Аналіз безрецидивної виживаності хворих на злоякісні НЗО показав, що проведення післяопераційної променевої терапії після радикального видалення НЗО достовірно покращує 5-річну безрецидивную виживання хворих, ніж проведення тільки радикального хірургічного лікування (табл. 7).
За нашими даними, середня тривалість безрецидивного періоду у хворих, які отримали комбіноване склала 45,5 ± 5,3мес, а після радикальної операції - 31,4 ± 2,7мес. З цього видно, що проведення комбінованого лікування НЗО дозволяє продовжити безрецидивний період на 1 рік і 2 міс.
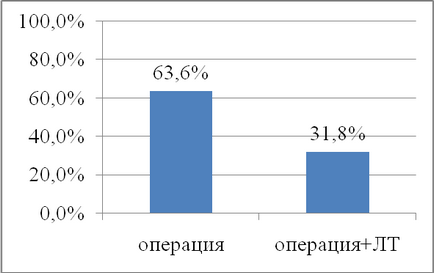
Мал. 1. Частота рецидивів злоякісних НЗО в перші 5 років.
Аналізуючи частоту розвитку рецидиву пухлини ми встановили, що проведення післяопераційної ЛТ після радикальної операції достовірно зменшує частоту розвитку рецидивів злоякісних НЗО в перші 5 років майже в 2 рази (рис. 1).
Фактори прогнозу перебігу захворювання у хворих на злоякісні НЗО.
У процесі роботи були вивчені такі прогностичні фактори, як стать, вік, розмір, гістологічний тип і ступінь злоякісності первинних і рецидивних злоякісних НЗО. Вивчалася залежність загальної та безрецидивної виживаності від цих чинників. Залежності загальної та безрецидивної виживаності від статі і віку не виявлено. Навпаки, отримана пряма залежність загальної та безрецидивної виживаності від розміру злоякісних неорганних заочеревинних пухлин, гістологічного типу і ступеня їх злоякісності (табл. 8, 9. 10).
Табл. 8. Загальна і безрецидивної виживаність хворих в залежності від розміру НЗО.
Для цього всі хворі злоякісними НЗО були розділені на хворих з наявністю несприятливих прогностичних факторів - ті пацієнти, які прожили менше 5 років і хворих з наявністю сприятливих прогностичних факторів - пацієнти, які прожили понад 5 років без ознак прогресування захворювання.
Інтегральні прогностичні коефіцієнти порівнювали з прогностичними межами і на підставі отриманих результатів були виділені хворі з сприятливим прогнозом - хворі з інтегральним прогностичним коефіцієнтом менше (-5) балів, ризик прогресування у них невисокий - стандартне післяопераційне спостереження, і хворі з несприятливим прогнозом - ті пацієнти , у яких сумарний прогностичний коефіцієнт перевищував (-5) балів, такі хворі вимагали вирішення питання про додаткове післяопераційному опроміненні.
Таким чином, за результатами нашого дослідження, такі морфологічні параметри, як розмір, гістологічний тип і ступінь злоякісності НЗО достовірно мають прямий вплив на загальну економічну та безрецидивную виживання цих хворих.
Система індивідуального прогнозування перебігу захворювання на основі виділених факторів прогнозу дозволяє визначати хворих на злоякісні неоргані заочеревинних пухлинами в групу сприятливого або ж несприятливого прогнозу, і тим самим, дозволяє оптимізувати лікування цих хворих.
1. операбельність хворих НЗО склала 88,1%, резектабельность - 90,3%. Резекції в радикальному обсязі виконувалися у 83,6% хворих. Інтраопераційні і післяопераційні ускладнення були у 36,4% і 10,5% хворих відповідно, післяопераційна летальність - у 4,2%. Операції з приводу НЗО супроводжувалися високою крововтратою, середній обсяг якої склав 1345,1 ± 176,3мл, що вимагає проведення відповідних лікувальних і профілактичних заходів.
2. Проведення комбінованого лікування (радикальна операція + ЛТ) покращує 5-річну безрецидивную виживання хворих на злоякісні НЗО і дозволяє продовжити безрецидивний період на 1 рік і 2 міс і зменшити частоту розвитку рецидивів злоякісних НЗО протягом 5 років спостереження з 63,6% до 31 , 8% (р <0,05).
3. Розмір НЗО, гістологічний тип і ступінь їх злоякісності є достовірними прогностичними факторами перебігу захворювання. Найбільш несприятливими факторами прогнозу є розмір НЗО більш 20см, III ступінь злоякісності НЗО і гістологічний тип пухлини - зокрема злоякісна шваннома.
4. Застосування системи індивідуального прогнозування перебігу захворювання дозволило виділити хворих зі сприятливим прогнозом (ІПК менш -5 балів), і хворих з несприятливим прогнозом (ІПК більш -5 балів).
- Операції з приводу НЗО відносять до травматичним хірургічним втручанням з великою крововтратою, що вимагає проведення відповідних лікувальних і профілактичних заходів: 1) передопераційної заготівлі аутологічної плазми; 2) превентивної корекції ОЦК в передопераційному періоді; 3) випереджаючої помірною гіперволемічна гемодилюции на початку хірургічного втручання; 4) застосування інтраопераційної реінфузії еритроцитів з використанням апаратів за типом Cell Saver.
- З урахуванням результатів планового гістологічного і іммунногістохіміческого досліджень і оцінки факторів прогнозу необхідно визначити прогностичну групу хворих для вирішення питання про проведення додаткового променевого лікування.
- Післяопераційну променеву терапію необхідно проводити хворим, як з первинними, так і з рецидивними НЗО з несприятливим прогнозом РІД = 2Гр, СОД = 60гр.
Підписано до друку Формат 60х84 / 16. Тираж ... прим. Замовлення №.