Ручне відділення плаценти і виділення посліду
Іноді виділити послід за допомогою зазначених прийомів все ж не вдається. Це пояснюється або спазмом циркулярних м'язів матки в області перешийка, викликаним передчасними механічними подразненнями, помилковим введенням препаратів ріжків, або гіпотонічним станом матки. У деяких випадках затримка посліду пов'язана з ненормальним розташуванням плаценти в трубному куті. При зовнішньому дослідженні один з трубних кутів матки має вигляд відокремленого випинання полушаровидной форми, відокремленого від решти тіла матки перехопленням. При цьому витискання посліду виробляють під інгаляційним наркозом ефіром або у випадках значної крововтрати застосовують ручне відділення і виділення посліду.
Слід відрізняти ручне відділення (відшарування) плаценти від її виведення (видалення) внутрішніми прийомами. При відділенні плаценти рука довше знаходиться в порожнині матки, що сприяє занесенню інфекції, а виведення відокремилася плаценти - маніпуляція короткочасна.
Ручне відділення плаценти проводиться зазвичай як екстрене втручання при кровотечі в послідовно періоді, перевищує допустиму ступінь крововтрати, а також в тому випадку, якщо немає ознак відділення посліду протягом 2 ч.
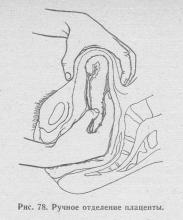
Відділення плаценти проводиться після ретельної дезінфекції рук акушера і зовнішніх статевих органів породіллі. Після дезінфекції зовнішнього отвору сечовипускального каналу сечовий міхур породіллі спорожнюють катетером. Звисаючий з піхви кінець пуповини знову перехоплюють затискачем і відрізають. Після цього одну руку, тильна поверхня якої рясно змащена стерильним рослинним маслом, лікар вводить в порожнину матки, а іншу руку (зовнішню) поміщає на дно матки. Внутрішню руку він проводить по пуповині до її кореня (важливо потрапити в проміжок між плацентою і стінкою матки), а потім пилкоподібними рухами кінців пальців обережно відділяє тканину плаценти від стінки матки під контролем руки, що підтримує дно матки зовні. Діючий рука повинна бути звернена долонній поверхнею до плаценти, а тильною - до стінки матки. Відокремлену плаценту захоплюють рукою і виводять назовні, потягуючи зовнішньої рукою за кінець пуповини. Виводити руку слід лише після остаточного обстеження порожнини матки і огляду витягнутого посліду. Видалення плаценти виробляють лише під наркозом. Ручне відділення плаценти проводиться при суворому дотриманні асептики і з профілактичним введенням антибіотиків. В окремих випадках показано переливання крові.
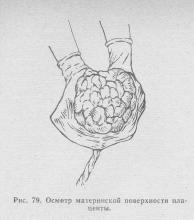
Після видалення посліду з порожнини матки необхідно негайно ретельно оглянути плаценту і оболонки (рис. 79, 80), щоб переконатися в їх цілості (при цьому руку з порожнини матки не виводять). Цілість плаценти ніколи не може бути точно встановлена ні за ступенем скорочення матки, ні по відсутності (вірніше, припинення) кровотечі, тому що нерідкі випадки, коли затримка значних частин плаценти не супроводжується кровотечею.
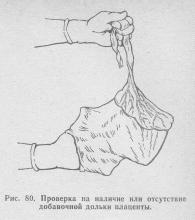
Для визначення цілості плаценти був запропонований ряд проб (повітряна, молочна, плавальна, ошпаріваніе окропом, по Щербаку, і ін.), З ко-
торих жодна з них не дає надійних результатів.
В даний час для виявлення дефектів плацентарної тканини рекомендується спосіб Микеладзе. На матовий скляний кулястий абажур, освітлений зсередини електричної лампою, натягується мішок, утворений плацентою і оболонками, так, щоб материнська поверхня плаценти була звернена назовні (догори). При включеній лампі добре видно краю плаценти і судини, що переходять на оболонки. У разі відриву часточки, особливо додаткової, легко виявляються обірвані судини на кордоні тканини плаценти та оболонок. Якщо відсутня додаткова часточка плаценти, на оболонках виявляється світла пляма у вигляді вікна, до краю якого підходять судини.
Спосіб Марчука (люмінесцентний). Джерелом світла, збудливим люмінесценцію, може служити ртутно-кварцова лампа ПРК. Її промені пропускаються через фільтр Вуда (скло, забарвлене окисом нікелю), що володіє здатністю поглинати промені видимої частини спектру і пропускати невидимі ультрафіолетові промені, довжина яких 365-366 нм.
У потік ультрафіолетових променів поміщається плацента, добре відмита від згустків крові. Децідульная оболонка, що покриває материнську частину плаценти, володіє власним сірувато-зеленим світлом. Для посилення світіння на материнську частину плаценти наносять кілька крапель 0,5% розчину флюоресцеіна, який рівномірно розподіляють рукою по її поверхні. Надлишок флюоресцеіна змивають водою, плаценту поміщають в ультрафіолетові промені і обстежують її остаточно. Для більш яскравого світіння огляд рекомендують проводити в затемненому приміщенні, при кімнатній температурі.
Непорушення децидуальної тканина відсвічує золотисто-зеленим світлом. В ділянці дефектів світіння не спостерігається, дефекти мають вигляд темних плям, різко відмежованих від неушкодженої поверхні плаценти.
Якщо при огляді в плаценті виявлено дефект, виявлена затримка оболонок, необхідно відразу, не виводячи руки з порожнини матки, видалити залишилися частини, так як вторинне введення руки в порожнину матки (через деякий час після пологів) небезпечно її інфікуванням.
Іноді залишки посліду видаляють тупий кюреткою великого розміру. Цю операцію може виконати лише кваліфікований лікар - акушер-гінеколог.
Після виділення посліду і перевірки порожнини матки призначають антибіотики або сульфаніламідні препарати. Для скорочення матки вводять окситоцин (1 мл - 5 ОД), метілергометрін (1 мл 0,02% розчину) або прегнантола гідрохлорид (1 мл 1% розчину).
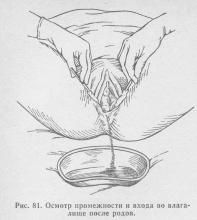
Після виділення та огляду посліду обов'язковий огляд м'яких родових шляхів за допомогою дзеркал (рис. 81).
Техніка ручного відділення плаценти і виділення посліду. Показання до ручного обстеження матки.
Мета: Зупинка кровотечі в ранньому післяпологовому періоді.
Завдання: максимально швидко і з найменшою крововтратою ліквідувати дане ускладнення раннього післяпологового періоду.
Показання до операції ручного відділення плаценти і виділення посліду:
кровотеча в третьому періоді пологів, залежне від порушень відділення і виділення посліду;
затримка посліду в порожнині матки понад 30-40 хвилин навіть у відсутності кровотечі;
затримка в порожнині матки частин плаценти.
- операція проводиться під внутрішньовенним наркозом, який забезпечується анестезіологом. Проведення операції без знеболення призводить до розвитку травматичного шоку.
- Положення при цій операції таке ж, як і при інших вагінальних операціях.
- Руки лікаря і зовнішні статеві органи жінки обробляють дезинфікуючим розчином. Застосовую стерильні рукавички.
- Після спорожнення сечового міхура лівою рукою розводять статеві губи. У піхві вводять праву руку складену конусоподібно ( «рука акушера»), після чого ліву руку поміщають на дно матки.
- Правою рукою введеної в порожнину матки слідуючи по пуповині до місця прикріплення її до плаценти, і плодової поверхні переміщують її до краю. Досягнувши до краю плаценти щільно прилеглими один до одного пальцями, долонній поверхню зверненої до плаценти, тильній - до плацентарної майданчику пилкоподібними рухами дбайливо отслаивают плаценту від плацентарної площадки до повного її відділення.
- Після повного відділення плаценти лівою рукою підтягуванням за пуповину видаляють послід з матки. Правою рукою, яка залишається в матці ретельно перевіряють стінки матки особливо плацентарну площадку, яка представляє собою піднесення з шорсткою поверхнею внаслідок залишилися обривків губчастого шару децидуальної оболонки.
- При обстеженні стінок матки видаляють виявлені залишилися шматочки плацентарної тканини або оболонки.
Якщо в ході операції відділення плаценти від плацентарної площадки не здійснимо через глибокого вростання ворсин в товщі матки необхідно припинити операцію і зробити надпіхвову ампутацію або екстирпацію матки.
Операцію ручного відділі-ня посліду повинні вироб-дить з дотриманням строжай-шей асептики під загальним нар-козом. Наркоз не тільки є-ється методом знеболювання, але і попереджає спазм ма-точного зіва, який іноді не дозволяє ввести руку в по-лость матки або ж так сильно здавлює руку оперірующе-го, введену в матку, що де-гавкає неможливим проведення подальших маніпуляцій.
Ручне відділення та виділення плаценти найкраще вироб-водити в тонких гумових рукавичках (мал. 57). Проникнувши в порожнину матки, який оперує, ковзаючи рукою по пуповині, доходить до краю плаценти і пилкоподібними руху-нями пальців, тримаючи їх долонної стороною до плаценти, відділень-ляет дитяче місце від стінки матки, В цей час ліва рука, натискаючи з боку черевної стінки на дно матки, помога-ет в проведенні операції. Після того, як послід відділений, його витягують потягуванням за пуповину і підштовхуючи пальцями руки, введеної в матку. Потім ретельно перевіряють порожнину матки, видаляють залишки плацентарної тканини і згустки крові. Слід мати на увазі, що плацентарна майданчик являє собою кілька підноситься шорстку поверхню, відрізняючись від гладкої поверхні іншої частини матки. М. С. Малиновський (1967), застерігаючи від спроб «відокремити» плацентарну площадку, вказує, що при паралічі її, тобто при истончении і поганий скоротливості плацентарної пло-щадки, що зустрічається у старих первородящих, або повторних збільшеннях плаценти, легко можна пробийте маткову стінку.
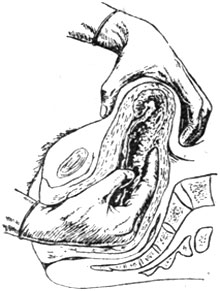
Мал. 57. Ручне відділення плаценти.
При істинному збільшенні плаценти під час ручного її відділення можна просвердлити стінку матки.
Крім того, відділення плаценти при істинному її пріращена-ванні супроводжується сильною кровотечею. Тому, як толь-ко встановлено істинне прирощення плаценти, негайно припиняють операцію ручного відділення врослого в мишеч-ний шар матки дитячого місця і переходять на чревосечение з видаленням матки шляхом ампутації або екстирпації. Прі не-можливості негайно почати чревосечение і рясному кро-вотеченіі застосовується тампонація матки, притиснення аорти до хребта.
Лише при наявності збільшення невеликої ділянки, пла-центи і порівняно неглибокому вростання ворсин в мишеч-ний шар вдається ручне відділення, після якого допустимо вдатися до обережного застосування тупий кюретки. Якщо при відділенні приросли плаценти сталася перфорація матки, доводиться тут же вдаватися до череворозтину і видалення матки (резекція, ампутація, екстирпація).
Гладке протягом післяопераційного періоду після ручного відділення посліду в даний час при наявності антібіоті-ков стало досить звичайним явищем, і важкі ускладнення спостерігаються рідко. Так, з акушерської клініці Мінського ме-дицинская інституту за 1952-1956 рр. на 25736 пологів примене-но 455 (1,7%) ручних відділень посліду, після яких не бі-ло жодного важкого септичного захворювання в післяпол-вом періоді і летального результату. До введення в практику анти-биотиков ручне відділення посліду по М. С. Малиновському супроводжувалося в 50% випадків захворюваністю і 11%-смерть-ністю. М. С. Романов (1933), наводячи дані по клініці В. С. Груздева за 18 років, при ручному відділенні посліду отме-чає захворюваність в 42,8% випадків, причому в 13,8% мав місце важкий післяпологовий сепсис; смертельні випадки наб-люду в 2,6%.
Ручне відділення плаценти є однією з найбільш частих акушерських операцій, і, незважаючи на сучасні успіхи в попередженні та лікуванні інфекції, не можна забувати про небез-ності, пов'язаних з проведенням даного оперативного втручання, слід намагатися їх уникнути (занесення інфекції, травматизація маткової стінки).
Невідкладна допомога в акушерстві та гінекології, Л.С. Персианинов, М.М. Расстрігін, 1983р.