З тих пір, як майже сто років тому Crile ввів в хірургію голови і шиї концепцію резекції єдиним блоком, відсоток лікування раку голови і шиї значно зріс. Однак в результаті цього підходу стали нерідкі великі пострезекціонние дефекти. На початку XIX століття ці дефекти або закривалися первинно, або залишалися для загоєння вторинним натягом, що часто призводило до калічать порушень функції рота. Скорочення оточуючих м'яких тканин після складних резекцій призводило до зміщення нижньої щелепи, порушення прикусу, що часто супроводжувалося порушеннями мови, жування і ковтання.
Поступово стало очевидно, що вираженість негативних наслідків, пов'язаних з резекцією нижньої щелепи, коливається в залежності від локалізації дефекту. Передні дефекти нижньої щелепи супроводжувалися руйнуванням структури, які приводили до колапсу дихальних шляхів, глибоких порушень функції рота і зовнішнього вигляду особи. Навпаки, великі бічні дефекти приводили до зміщення нижньої щелепи, больового синдрому і порушення прикусу. Незважаючи на ці наслідки, чіткі лікувальні гідності великих резекцій були очевидні. Глибокі косметичні І функціональні порушення, пов'язані з комплексним видаленням тканин, спонукали до неодноразових спроб згладити вплив сегментарной мандібулоектоміі за допомогою різних реконструктивних методів.
Основною метою реконструкції нижньої щелепи є відновлення оромандибулярна функцій пацієнта до преболезненного рівня. Крім утримання зубів і участі в жуванні, нижня щелепа грає найважливішу роль в підтримці мови і гортані, тим самим забезпечуючи прохідність дихальних шляхів. У сучасній реконструктивної хірургії нижньої щелепи застосовуються алопластичні імплантати, аутогенні некровоснабжаемие кісткові трансплантати, реконструктивні пластини і вільна пересадка тканин; проте кожен випадок потрібно оцінювати критично, беручи до уваги не тільки розмір і розташування дефекту, але також патологію основного захворювання і супутні медичні проблеми.
Аллопласти
Застосовувані для реконструкції дефектів після мандібулоектомій аллопласти можна розділити на розпірки, мостовидні пристосування для заповнення дефектів і реконструктивні пластини. Тимчасові розпірки, такі як спиці Kirschner і штифти Steinmann, запобігають спадання покривних тканин. Вони вводяться в костномозговое простір проксимального і дистального сегментів кістки. Для збільшення стабільності розпірок застосовуються утримують шурупи і техніки оконтуривания, але результати невтішні. Цей метод реконструкції був, в основному, залишений через недостатню стабільності, прорізування назовні і неприйнятно високої частоти інфікування.
В якості альтернативи, для перекриття дефектів безперервності нижньої щелепи можна застосовувати мостоподібні пристосування, такі як сітчастий фіксатор (рис. 1). Викроюється металевий або поліуретановий жолоб, який підганяється на місці так, щоб відтворити точні розміри дефекту. Жолоб фіксується на місці за допомогою дроту або шурупів, потім в нього можна помістити фрагментований кістковий трансплантат і вкрити його кровоснабжаемой тканиною (шкірно-м'язовим клаптем на ніжці). Жолоби мають отвори, що допускають реваскуляризацию; проте забруднення слиною може пригнічувати остеоінтеграцію і приводити до розсмоктування трансплантата.
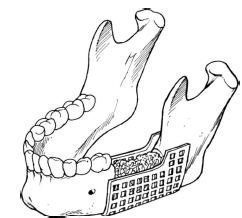
Мал. 1. Сітчастий жолоб для реконструкції бокового дефекту нижньої щелепи. Сумний фіксатор з титанової сітки заповнений фрагментованим кістковим трансплантатом.
В даний час найбільш часто вживаним видом аллопластических матеріалів є реконструктивні пластини. Титанові реконструктивні пластини і шурупи, одні або з кістковими трансплантатами, дають надійний метод короткостроковій фіксації (рис. 2). Ці пластини можна пристосовувати до різних дефектів нижньої щелепи і проводити швидку реконструкцію; однак якщо пластини встановлюються на опромінену кістка або залишаються на кістки протягом тривалого часу, то виникають такі проблеми, як прорізування і перелом пластин. Це особливо можливо в функціонуючої нижньої щелепи, де пластина піддається впливу сил жування. Хоча укриття реконструктивної пластини кровоснабжаемой м'язом може відстрочити оголення пластини, частота прорізування залишається на рівні 45%.
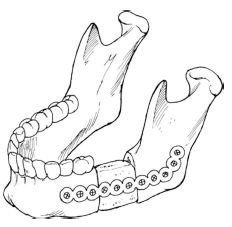
Мал. 2. Реконструктивна пластина і некровоснабжаемий кістковий трансплантат для реконструкції бокового дефекту нижньої щелепи.
Нарешті, при реконструкції металевою пластиною неможлива установка остеоінтегрірованних зубних імплантатів; тому цей тип реконструкції не забезпечує стоматологічну реабілітацію, яка необхідна для оптимального відновлення функції рота. Як група, аллопласти служать простим і тимчасовим засобом для перекриття невеликих і середніх бічних дефектів нижньої щелепи. Однак великі і більш складні дефекти передніх відділів нижньої щелепи вимагають більш рішучих методів реконструкції.
кісткові трансплантати
Протягом усієї реконструктивної ери, трансплантація кістки була найбільш надійним методом довгостроковій реконструкції нижньої щелепи. Шкірні трансплантати можна класифікувати як васкуляризовані і неваскулярізірованние. Цей розділ присвячений некровоснабжаемим кістковим трансплантатом, які можуть бути аутогенними, гомологічними і ксеногенними. В даний час найбільш часто застосовуються аутогенні кісткові трансплантати. Характерний імунологічний відповідь «господар проти трансплантата» пригнічує кісткоутворюючі властивості гомологічних і ксеногенних трансплантатів і, в результаті, обмежує їх застосування в сучасних реконструкціях нижньої щелепи.
Аутогенні кісткові трансплантати
Аутогенне кістка вважається найбільш остеоіндуктівнимі матеріалом і найменш схильна до відторгнення. В результаті, вона визнається золотим стандартом лікування обмежених дефектів нижньої щелепи. Аутотрансплантат забираються з певних донорських місць (табл. 1). Аутотрансплантат можна забирати в трьох формах: губчастої, кортикальной і губчастого-кортикальної. Розташування дефекту часто диктує тип трансплантата, необхідного для реконструкції.
Донорські місця: аутогенне кістка
звід черепа
ребро
Клубова кістка
Велика гомілкова кістка
Малогомілкова кістка
лопатка
Плечова кістка
Променева кістка
Плюсна
Трансплантати з губчастої кістки складаються з кісткового мозку і кістково матриксу. Вони містять найвищу концентрацію життєздатних клітин і, в результаті, мають найвищий остеогенних потенціал. Велика площа поверхні губчастого матриксу допускає швидку реваскуляризацію, що дає кращі шанси для виживання трансплантата. Однак так як ці трансплантати не мають кортикального компонента, вони не володіють джерелом структурної жорсткості і повинні спиратися на располагаемую поруч підпірку, наприклад на сітчасту кріплення.
Навпаки, кортикальні трансплантати складаються з пластинчастої кістки, яка складається, в основному, з остеоцитів. Щільна структура цього трансплантата не сприяє реваскуляризації; отже, остеоцитів рідко переносять трансплантацію.
Губчастого-кортикальні трансплантати складаються з кортикального і губчастого сегментів (рис. 3). Ці трансплантати несуть ідеальне поєднання структурно значимої кортикальної кістки та губчастої кістки з життєздатними остеобластами. Однак кортикальний сегмент кістки може гальмувати швидку реваскуляризацію, необхідну для інтеграції трансплантата, і, в результаті, може знижувати частоту приживлення таких трансплантатів.
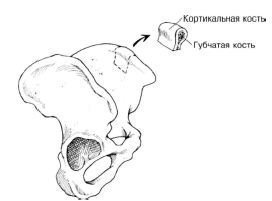
Мал. 3. Некровоснабжаемий трансплантат з клубової кістки. Губчастого-кортикальний блок складається із зовнішнього кортикального шару і внутрішнього губчатого шару.
Кожен з трьох видів аутогенних кісткових трансплантатів має свої переваги і недоліки. Кортикальні трансплантати дають щільну структурну кістка, необхідну для реконструкції несучих навантаження областей; проте вони не допускають реваскуляризації і тому мають тенденцію до резорбції. Навпаки, губчасті трансплантати дають пористу кістку з більшою площею поверхні, ідеальну для реваскуляризації і, отже, для утворення нової кістки, але ці трансплантати не несуть структурного компонента. Те, що здається ідеально збалансованим, - аутогенні губчастого-кортикальні трансплантати - можуть затримувати реваскуляризацию і піддаватися розсмоктуванню, особливо в раніше опромінених або схильних до дії слини областях. Хоча кожен з цих трансплантатів займає своє місце в реконструкції лицьового скелета, жоден з них не є ідеальним для відновлення нижньої щелепи.
Гомологічні кісткові трансплантати
Гомологічні кісткові трансплантати забираються з організмів того ж виду. Через невідповідність головного комплексу гістосумісності ці трансплантати чужорідні. Для зменшення антигенности трансплантатів застосовується попередня лиофилизация, опромінення і заморожування; тому, на відміну від аутокістки, ці трансплантати не несуть в собі життєздатних остеобластів. Теоретично вважається, що ці трансплантати несуть остеоіндуктивні елементи; стимулюючі поліпотентні клітини сприймає організму до диференціювання в кісткоутворюючі клітини. Гомологічні кісткові трансплантати зазвичай поміщаються в Біодеградуючі кріплення, коли немає можливості отримати аутокость.
Ксеногенні кісткові трансплантати
Ксеногенні бичачі трансплантати були популярні в 50-х роках минулого століття. Однак вони більш не застосовуються через антигенних взаємин з організмом господаря.
Eric М. Genden, Daniel Buchbinder і Mark L. Urken
Реконструкція нижньої щелепи і остеоінтегрірованние імплантати