Мені здається, що кіста білкової оболонки. Думалося раніше, що сперматоцеле - це щось не чисто анехогенние хоча-б. хоча послухала-б думка більш досвідчених щодо УЗ-ознак сперматоцеле.
Сперматоцеле - ретенційна кіста, протікає безсимптомно, часто виявляється випадково у чоловіків середнього віку. Виглядає як плотноеластічний кіста, розташована на сім'яного канатика, безболісна, легко зрушується в сторони, але з великим обмеженням - вгору і вниз. Клінічний діагноз Сперматоцеле рідко потребує ехографічної підтвердження. Однак при невеликих розмірах Сперматоцеле, при диференціальної діагностики цього доброякісного освіти з пухлиною необхідною методикою може виявитися ехографія / Hamm /. Вкрай рідко Сперматоцеле досягає великих розмірів, що створює складності в його відмінності від гідроцеле. При великих розмірах Сперматоцеле (> 15 мм) необхідно дуплексне сканнірованія з метою виключення компрессіктестікулярной артерії.
Ехографіческі може бути складно відрізнити Сперматоцеле від гідроцеле сім'яного канатика. Це - дуже рідкісна аномалія, яка відображає варіанти закриття processus vaginalis. Гидроцеле сім'яного канатика може сполучатися з черевною порожниною і мошонкою або тільки з черевною порожниною і сліпо завершуватися на рівні нижніх частин канатика, в обох цих випадках напружуючись при крику і напруженні. Можливо кистевидное гидроцеле сім'яного канатика, повністю ізольоване від черевної і мошоночной порожнини. У цьому випадку воно не змінюється при підвищенні внутрішньочеревного тиску, але може зменшуватися при вдавливании його в паховий канал. Ехографіческі освіту абсолютно ехонегатівних. Зображення гидроцеле сім'яного канатика залежить від його топіки, наявності або відсутності повідомлення з черевної порожнини. Гидроцеле сім'яного канатика може зміщувати яєчко, але ніколи, на відміну від справжньої водянки яєчка, не оточує його.
А.В. Анісімов.
Кафедра онкології, променевої діагностики і ендоскопії ФППО ІвГМА, Обласний онкологічний диспансер,
Володимир, Росія.
Пухлини яєчка зустрічаються порівняно рідко, складаючи 0,5-3% всіх новоутворень у чоловіків. Хоча смертність від пухлин яєчка в цілому досягає лише 0,64%, у віковій групі 25-39 років вони займають перше місце серед причин смерті від злоякісних новоутворень [1]. Зазвичай практикуючі лікарі нечасто зустрічаються з цією патологією. В її клінічній картині переважає (80-90%) безболісне збільшення яєчка або припухлість мошонки, які при фізикальному дослідженні не завжди вдається чітко диференціювати від орхоепідідіміта, гідроцеле, сперматоцеле або інший об'ємної патології. У всіх цих випадках може використовуватися УЗД мошонки [2].
Вперше на можливість застосування УЗД в оцінці органів мошонки вказав V.A. ratochwil майже чверть століття тому [3]. З тих пір воно стало одним з найефективніших методів діагностики пухлин яєчка і інших захворювань мошонки і широко застосовується в медичній практиці багатьох країн. Кількість публікацій, присвячених даній темі, обчислюється сотнями [4]. Проте деякі питання диференціальної ультразвукової діагностики захворювань органів мошонки все ще не вирішені або потребують уточнення.
Мета роботи - уточнити і вдосконалити ультразвукові диференційно-діагностичні критерії рідинних об'ємних утворень органів мошонки, а саме: ретенційних кіст, сперматоцеле і гідроцеле.
матеріали та методи
У нашій роботі ми використовували ультразвукові сканери SonoAce-4800 і SonoAce-8800 компанії MEDISON з конвексними датчиками 3,5-5 МГц і лінійними датчиками 75-10 Мгц. Здійснювалося послідовне поліпроекціонное і поліпозиційне сканування кожної половини мошонки, щоб отримати об'ємне уявлення про стан цього органу.
Кісти органів мошонки діагностовано у 51 пацієнта (середній вік 52,4 року). Результати досліджень представлені в табл. 1. Резекція кісти виконана 5 пацієнтам. Одному хворому з метастазом анаплазовані раку в паховій лімфовузлі виконана орхіектомія в зв'язку з підозрою на пухлину яєчка (гістологічний відповідь: кісти придатка і яєчка).
Результати та обговорення
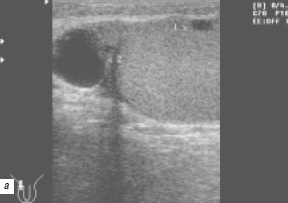
Кісти яєчка (n = 8) клінічно не визначались і були випадковою знахідкою при УЗД. У всіх випадках кісти мали вигляд анехогенного округлого з чіткими рівними контурами (але без обумовленою стінки) освіти з дистальним звукопідсилення, розташованого усередині яєчка під білковою оболонкою або в області середостіння (рис. 1, 2). Ехотекстура паренхіми яєчка поруч з кістою була звичайною, за винятком одного випадку тубулоектазіі мережі яєчка (ТЕСЯ), яка візуалізувалася як освіта в області середостіння яєчка (рис. 3), що складається з безлічі дрібних округлих або трубчастих анехогенних структур (симптом "грейпфрута" [5 ]).
* Сума перевищує 100%, так як солітарні односторонні кісти яєчка, придатка або сім'яного канатика були лише у половини пацієнтів.
** У разі кістозної дегенерації придатка, коли при УЗД було неможливо виключити залучення сім'яного канатика.
Кісти придатка яєчка (n = 39) в 2/3 випадків при фізикальному дослідженні не визначалися, а хворі направлялися на УЗД з діагнозом підгострого або хронічного епідидиміту. При УЗД кісти придатка яєчка візуалізувалися (див. Рис. 1 а, б, 2, 4) як екстратестікулярние округлі або овальні анехогенние освіти з чіткими рівними контурами, з дистальним звукопідсилення і латеральними тінями (при розмірі 4 мм і більше). Тільки дві кісти з цього ряду були багатокамерними. В 2/3 випадків кісти розташовувалися в голівці придатка. Приблизно у кожного третього пацієнта кісти придатка були множинними, у кожного другого розташовувалися в правому придатку, у кожного четвертого - в лівому або в обох. При наявності супутнього запалення (n = 2) зазначалося потовщення стінки і нечіткість контуру кісти, поява в її порожнині ехогенності суспензії.
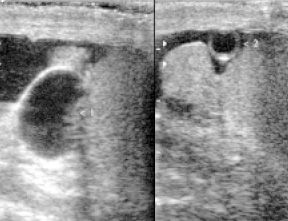
Мал. 4. Кіста головки придатка яєчка (1) і кістозний апендикс яєчка (2) у пацієнта, 56 років.
Кісти сім'яного канатика (n = 4) мали ті ж ознаки, що і кісти придатка яєчка і були переважно багатокамерними (n = 3). Вони розташовувалися вище головки придатка і, досягаючи великих розмірів, зміщати яєчко і придаток вниз (2 випадки підтверджені на операції).
Кістозний апендикс яєчка виявлений у 2 пацієнтів. Що лежить окремо від яєчка і головки придатка (рис. 4), він добре візуалізувався на тлі рідини.
В окрему групу ми виділили кісти невизначеної локалізації, коли при УЗД не можна було точно визначити, виходить кіста з придатка або сім'яного канатика, або зачіпає той і інший. Ці кісти були переважно багатокамерними і у всіх випадках містили ехогенні частки, які здійснювали турбулентний рух. Досягаючи великих розмірів, кісти зміщати яєчко вниз і допереду, так що воно розташовувалося у передньо стінки мошонки, а ворота його були звернені в порожнину кісти. При дослідженні датчиком 7,5 МГц можна було побачити тонку (до 1 мм) капсулу кісти, огинає яєчко, оточене невеликою кількістю рідини (рис. 5). Ці особливості ехокартіни відрізняли великі насіннєві кісти від хронічного гидроцеле з перегородками, при якому яєчко було з трьох боків оточене рідиною і розташовувалося у заднебоковой стінки мошонки, до якої були звернені його ворота.
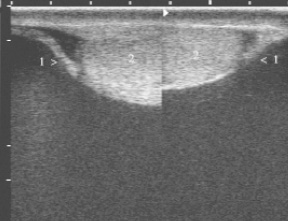
Мал. 5. Гігантська сперматоцеле у пацієнта, 71 рік: капсула кісти (1) огинає яєчко (2).
Оперативно проліковані 3 хворих з групи з кістами невизначеної локалізації. Ще 2 пацієнтам виконана пункція кісти з аспірацією вмісту, яка підтвердила діагноз сперматоцеле (цитологічний відповідь: статеві клітини різного ступеня зрілості з переважанням сперматозоїдів).
Таким чином, проведені дослідження свідчать про високу ефективність УЗД в диференціальної діагностики об'ємних рідинних утворень органів мошонки. УЗД дозволяє, по-перше, виявити клінічно невизначених кісти яєчка і придатка, і, по-друге, диференціювати великі кісти придатка і сім'яного канатика від хронічного гидроцеле, відмінність між якими при фізикальному дослідженні найчастіше також не очевидно.
література
походу треба дивитися насінні бульбашки. Подивіться простату ТР. обьясните, що процедура нешкідлива і залежність не викликає.