Інтра- і післяопераційні переломи стегнової кістки є одним з найбільш важких ускладнень як первинного, так і ревізійного ендопротезування кульшового суглоба. яке вимагає пильної уваги і системного підходу.
В останні роки збільшується частота даного ускладнення, що обумовлено неухильним зростанням кількості виконуваних операцій ендопротезування кульшового суглоба, особливо ревізійних, при яких, як правило, має місце втрата кісткової маси, ослаблення стегнової кістки, що є передумовами для підвищення ризику виникнення переломів.
За часом виникнення періпротезние переломи можуть бути як інтраопераціоннимі (при виконанні етапів операції), так і постопераційні (виникають через дні, місяці або навіть роки після операції). Окремо варто відзначити зв'язок між частотою виникнення періпротезних переломів і способом фіксації компонента (цементна або безцементного), а також типом операції (первинна або ревізійна). За даними літератури, частота інтраопераційних переломів стегнової кістки при установці компонентів цементної фіксації (при первинному ендопротезуванні) становить менше 1%, при безцементного - від 3 до 20%. У ревізійному ендопротезуванні при установці імплантатів цементної фіксації частота виникнення переломів стегнової кістки досягає 3 - 6,3%, при установці компонентів «press-fit» фіксації - від 17,6 до 46%. Зі збільшенням кількості операцій первинного ендопротезування підвищується частка ускладнень, пов'язаних з цією операцією, що тягне неухильне зростання числа виконуваних ревізій. Відповідно, в майбутньому частота розвитку періпротезних переломів стегнової кістки також буде збільшуватися. Таким чином, проблема періпротезних переломів в даний час є однією з найбільш актуальних у світовій ортопедії, вимагає детального вивчення, розробки заходів профілактики та алгоритмів лікування.
Для боротьби з періпротезнимі переломами необхідно знати чинники, що підвищують ризик розвитку даного ускладнення. D.S. Garbuz розділив всі фактори на три групи: залежні від пацієнта (стан кісткової тканини), від хірургічної техніки і від особливостей імплантується конструкції. Однак необхідно додати, що в кожному випадку завжди є свої особливості: наявність і локалізація дефектів стегна, ступінь зниження щільності кісткової тканини, супутня соматична патологія і індивідуальна реакція на чужорідний матеріал. Таким чином, періпротезние переломи стегна є мультифакторна ускладненням операції ендопротезування кульшового суглоба.
Інтраопераційні переломи стегнової кістки
До факторів, що залежать від пацієнта, відносяться якість і щільність кісткової тканини стегна. Безумовно, ризик розвитку переломів стегна при виконанні ревізійних операцій значно вище, ніж при первинному ендопротезуванні, що пов'язано зі зниженням щільності кісткової тканини після ряду перенесених операцій. Остеоліз є основною причиною періпротезних переломів при ревізійних втручаннях. Зниження щільності кісткової тканини, обумовлене остеолорозом, ревматоїдний артрит, хворобу Педжета також збільшує ризик розвитку даного ускладнення.
Окремо варто відзначити виникнення переломів стегнової кістки при ендопротезуванні у пацієнтів з деформаціями проксимального відділу стегна внаслідок диспластичного коксартрозу. Дана група хворих заслуговує на особливу увагу і вимагає ретельного передопераційного планування з розробкою превентивних заходів, таких як накладення серкляж до обробки каналу стегнової кістки, більш широке виділення проксимального відділу стегна.
Інтраопераційні переломи стегнової кістки можуть виникати при обробці кісткового каналу, вивіхіваніе головки ендопротеза, видаленні стегнового компонента і кісткового цементу (при ревізійному ендопротезуванні). На особливу увагу заслуговують ситуації, коли артропластике тазостегнового суглоба передували коригуючі остеотомії, металлоостеосинтез з установкою різних імплантатів. У цих випадках видалення металоконструкцій доцільно проводити після вивіхіваніе голівки стегна.
Іноді при ослабленні проксимального відділу стегнової кістки доцільно проводити остеотомії великого вертіла, що знижує напругу з стегна, обумовлене натягом м'яких тканин.
При проведенні ревізійного ендопротезування переломи стегнової кістки найбільш часто виникають на етапі видалення імплантату і залишків кісткового цементу, при обробці кісткового каналу, установці нового компонента.
Для профілактики переломів стегна при ревізійному ендопротезуванні рекомендована адекватна візуалізація стегнового каналу з використанням при необхідності С-дуги, застосування спеціальних інструментів, що дозволяють без особливих навантажень на стегно максимально видалити фрагменти цементу і продукти зносу компонентів ендопротеза. У ряді випадків при видаленні стегнового компонента для більш повної візуалізації кісткового каналу і видалення цементу проводять закінчать монокортікальную остеотомії стегна, проте даний спосіб вимагає подальшої установки довгих ніжок, проведення аллокостной пластики області остеотомії кортикальними трансплантатами з метою підвищення механічної міцності кістки.
При проведенні первинного ендопротезування з установкою компонента безцементного фіксації етапами «ризику» є обробка каналу стегнової кістки і безпосередня імплантація ніжки. Бажання хірурга забезпечити «press-fit» ефект, особливо при використанні вигнутих ніжок, може привести до перелому стегнової кістки. Ретельне передопераційне планування, визначення розміру компонента і глибини його посадки при установці компонента безцементного фіксації є необхідними умовами зниження ризику виникнення переломів стегна.
При проведенні ревізійних операцій фактором, що впливає на ризик розвитку періпротезного перелому, є правильне визначення форми і напрямки каналу, вибір моделі імплантату. Особливі труднощі виникають, якщо при ревізійної артропластике ніжка попереднього протеза була встановлена неправильно, або внаслідок тиску на кістку сформувалися кілька «помилкових» ходів.
Рентгенограми хворих після первинної артропластики: а, б - з ослабленим діафізом стегнової кістки; в, г - з неправильним напрямком сформованого каналу.
Заходи профілактики періпротезних переломів повинні визначатися при передопераційному плануванні. Особлива увага повинна бути приділена стану кісткової тканини, виявлення зон остеолізу. Важливе місце при передопераційному плануванні ревізійної операції займає інформація про раніше встановленому компоненті: способі фіксації, особливості установки і дизайну, орієнтації ніжки по відношенню до кістковому каналу стегна. Таким чином, при проведенні первинного, і особливо ревізійного ендопротезування, щоб уникнути переломів стегнової кістки необхідна комплексна оцінка стану кісткової тканини стегна, ретельне передопераційне планування з розробкою заходів профілактики виникнення періпротезних переломів. В цілому імплантація довгих ніжок з вузькою проксимальної частиною значно знижує ризик розвитку періпротезних переломів. Компоненти клиноподібної форми, навпаки, є частою причиною утворення тріщин і відколів проксимального відділу стегнової кістки.
Післяопераційні переломи стегна
До факторів, що підвищує ризик розвитку періпротезних переломів стегнової кістки в післяопераційному періоді, відносять також зниження щільності кісткової тканини пацієнта (остеоліз, остеопенія) і особливості техніки проведеної артропластики. В післяопераційному періоді, як правило, періпротезние переломи супроводжують розвиток нестабільності імплантата, тому рання діагностика розвивається нестабільності стегнового компонента ендопротеза є основним заходом профілактики післяопераційних переломів стегна.
Серед факторів, пов'язаних з особливостями хірургічної техніки, основним є порушення цілісності стінок стегнового каналу.
Кортикальні дефекти, такі як тріщини, отвори після видалення гвинтів, вікончасті дефекти після монокортікальних остеотомій (при ревізійному ендопротезуванні), осередки остеолізу, повинні зміцнюватися кістковими трансплантатами, стеркляжамі, спеціальними стрічками, або іншими способами, так як є факторами, що підвищують ризик розвитку періпротезних переломів стегна в післяопераційному періоді.
Класифікації періпротезних переломів стегнової кістки
Класифікація, запропонована С.P. Duncan і В.А Marsi враховує локалізацію перелому по відношенню до стегнового компоненту ендопротеза, ступінь стабільності самого імплантату, вираженість остеолиза і може бути використана для передопераційного планування.
До типу А відносяться перелом великого чи малого вертелів, тріщини межвертельной області, які, як правило, відбуваються безпосередньо під час введення імплантату.
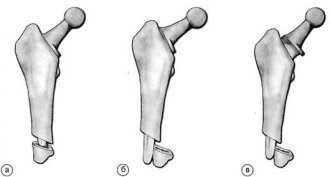
Тип В-1 являє собою перелом стегнової кістки в області ніжки ендопротеза при стабільному компоненті. Тип В-2 відрізняється від типу В-1 втратою стабільності компонента. Тип В-3 являє перелом стегнової кістки на рівні ніжки протеза на тлі вираженого остеолиза кісткової тканини, який і є причиною перелому. Тип С включає переломи стегнової кістки дистальніше ніжки протеза.
В якості ілюстрацій наводимо кілька клінічних випадків періпротезних переломів стегнової кістки.
Тип А. Переломи фіксуються серкляжнимі швами або спицями та дротом (при відривних переломах великого вертіла) і не роблять істотного впливу на реабілітаційний період і результати операції.
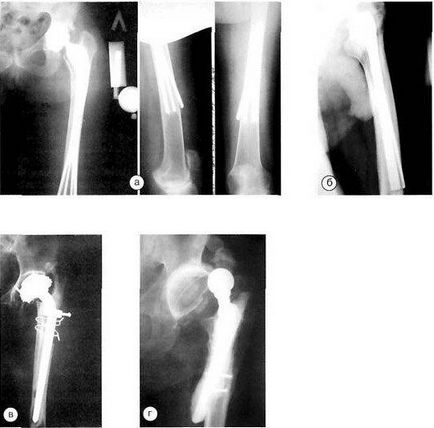
Клінічний приклад. Хворий Г. 64 роки. Первинне ендопротезування з установкою ендопротеза гібридної фіксації. Через 2 роки після операції розвинулася нестабільність стегнового компонента. В ході ревізійної артропластики стався перелом великого вертіла, який був фіксований спицями та серкляж. При контрольної рентгенографії через 2 роки - консолідація перелому.
Рентгенограми хворого Г. а - до операції; б - після операції; в - на контрольному огляді через 2 роки.
Тип В-1. Методом вибору є остеосинтез перелому, який може бути здійснений за допомогою накісткової пластини, кортикальних аллокостних трансплантатів або гвинтів (при лінії перелому дистальнее верхівки протеза). Частіше за інших застосовується комбінація накісткової пластини і кісткових трансплантатів.
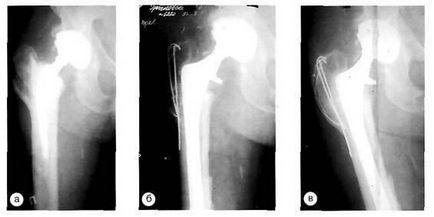
Клінічний приклад. Хворий Е. 50 років, первинне ендопротезування виконано з приводу правостороннього коксартрозу з установкою ендопротеза безцементного фіксації. Через 2 місяці після операції хворий послизнувся і при падінні отримав перелом стегнової кістки. В ході операції виявлено стабільність імплантату, виконана фіксація перелому гвинтами і кортикальних алотрансплантату. Консолідація перелому з повністю відновленої функцією суглоба.
Рентгенограми хворого Е. з правостороннім коксартрозом: а - до операції; б - імплантація ендопротеза безцементного фіксації; в - періпротезний перелом типу В-1 через 2 місяці після операції; г - консолідація перелому після остеосинтезу і зміцнення лінії перелому кортикальними аллотраісплантатамі.
Тип В-2. Такі переломи лікуються шляхом заміни стегнового компонента на новий, що забезпечує міцну дистальную фіксацію, з одночасним відновленням кісткової основи проксимального відділу стегна на імплантат. Вибір ніжки визначається формою каналу і станом кісткової тканини.
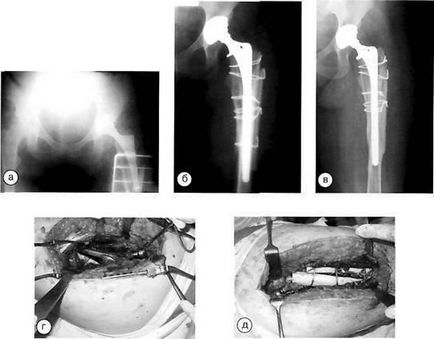
Хвора В. з періпротезним переломом стегна типу В-2: а - рентгенограма до операції; б - після реендопротезірованія; в - через два роки після операції; г, д - етапи операції: вільно лежить ніжка ендопротеза, оточена кістковими фрагментами, встановлена ревізійна ніжка, кісткові фрагменти фіксовані серкляжнимі швами до ніжки, зона перелому укріплена кістковими аллотраісплантатамі
Тип В-3. Це найбільш важкий варіант ускладнення. Оперативне лікування передбачає застосування довгих ревізійних ніжок дистальної фіксації (як безцементних, так і цементних) і кістково-пластичне заміщення дефектів кісткової тканини проксимального відділу стегна.
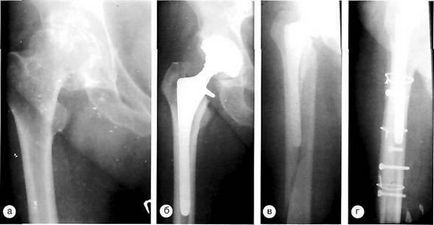
Клінічний приклад. Хворий О. 82 років, з приводу перелому шийки стегнової кістки встановлено однополюсний ендопротез. В результаті вираженого остеолиза навколо ніжки розвинувся періпротезний перелом. При операції виражене стоншення і перфорації кортикальних стінок проксимального відділу стегнової кістки. Встановлено ревізійна ніжка на кістковий цемент в комбінації з пластикою аплокостной стружкою і кортикальними трансплантатами.
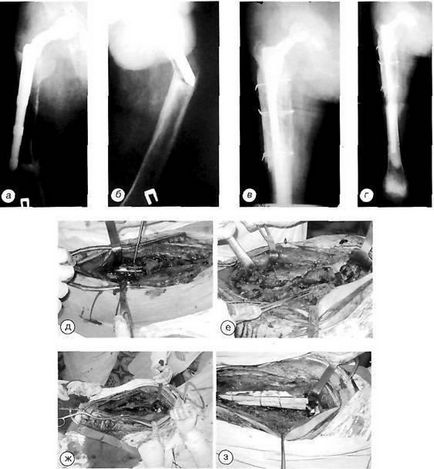
Хворий О. з періпротезним переломом типу В-3: а, б - рентгенограми до операції; в - відразу після операції; г - через 6 місяців; д, е, ж, з - етапи операції: дефект стегнової кістки після видалення ендопротеза і аллокостная пластика кортикальних трансплантатами проксимального відділу стегнової кістки навколо ніжки ендопротеза.
До типу С відносяться переломи стегнової кістки дистальніше ніжки протеза, які лікують із застосуванням стандартних методик остеосинтезу. Гвинти на рівні ніжки ендопротеза проводяться по дотичній або монокортікально.
Клінічний приклад. Хворий В. 67 років, Виконано первинне ендопротезування з приводу перелому шийки правого стегна, встановлений ендопротез фірми «Zimmer» цементної фіксації. Через 8 місяців в результаті травми стався перелом стегнової кістки нижче стегнового компонента. Виконано металлостеосінтез перелому пластиною, гвинтами, дротовими серкляж. На контрольних рентгенограмах через 10 місяців компонент стабільний, виявлено ознаки консолідації перелому.
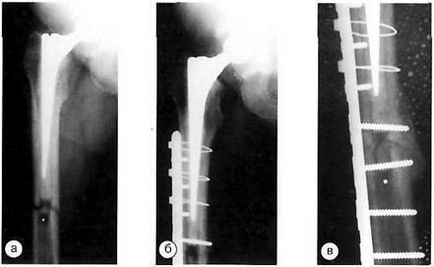
Рентгенограми хворого В. з періпротезним переломом тип С. а - до операції; б - відразу після операції; в - через 10 місяців після остеосинтезу.
В цілому підхід до лікування періпротезних переломів визначається його рівнем і стабільністю фіксації імплантату. При стабільній фіксації ендопротеза виконується остеосинтез стегнової кістки, бажано з використанням кортикальних аллотрансплантатов, при наявності патологічної рухливості ніжки необхідна її заміна на ревізійну.
Р.М. Тіхілов, В.М. Шаповалов
РНІІТО ім. Р.Р. Вредена, СПб