- Наталія Іванівна, виступаючи в засобах масової інформації, Ви часто торкаєтеся тему алергії. Чи вважаєте Ви, що населення нашої країни недостатньо поінформоване про алергічні реакції і їх ускладненнях?
- Діагностика та лікування алергічних захворювань дуже актуальне питання в сучасному світі. Слово «алергія» настільки поширене, що прийняло вже побутовий характер. Дуже часто не тільки пацієнти, а й лікарі все, що не вкладається в ту чи іншу клінічну картину, називають алергією - має місце гіпердіагностика алергічних станів.
З іншого боку, буває, що алергічне захворювання розцінюється як інша патологія.
Наприклад, клінічні прояви риніту або полінозу дуже схожі на ГРЗ. І наші пацієнти роками лікуються від застуд, діти включаються в групу часто хворіють.
При обстеженні же з'ясовується, що ніякого інфекційного синдрому у них немає, у хворих виявляються рецидивуючі загострення алергічних захворювань.
З 100 пацієнтів, спрямованих в Інститут імунології з діагнозом "хронічний бронхіт", 40 страждають астмою. Вони роками отримують антибіотикотерапію, відхаркувальні засоби, тобто зовсім не те лікування, яке їм показано.
Тим часом при своєчасній постановці правильного діагнозу і адекватному лікуванні сучасними протиастматичними препаратами хворі на астму можуть жити абсолютно нормальним життям.
В силу помилок діагностики, а також того, що величезна кількість пацієнтів з легкою симптоматикою не вдається до лікарів і в деяких регіонах відсутня спеціалізована алергологічна допомога, ми маємо парадоксальні дані по поширеності алергопатологій.
Згідно регістру Мінздоровсоцрозвитку Росії захворюваність алергічними захворюваннями у нас низька: менше 1%. А при масштабних епідеміологічних дослідженнях вона досягає дуже високих цифр.
- Які фактори сприяли поширенню алергічних захворювань?
- Гігієнічна гіпотеза пов'язує зростання алергічних патологій зі зміною способу життя. У міру того як організм людини стикається з величезною кількістю бактерій, вірусів, грибів, його імунна система виробляє все нові антитіла, "запам'ятовуючи" зустрічі з антигенами, стаючи сильніше.
Побутова відособленість, комфортні умови, стерильна їжа сприяють зниженню інфекційної навантаження, що не дозволяє сформуватися нормальному протиінфекційного імунітету. Відповідно схильність до алергій збільшується.
Між інфекційними і алергічними захворюваннями існує зворотний зв'язок: у слаборозвинених країнах, де багато інфекцій, алергічної патології мало.
На зростання алергічної захворюваності вплинуло також безконтрольне застосування антибіотиків.
- Істина завжди знаходиться посередині. Я не закликаю повернутися до антисанітарії. Але якщо мама обробляє антисептиком груди перед кожним годуванням, кругом бактерицидні лампи, дитина повністю ізольований, не спілкується з іншими дітьми, то його імунна система розвивається погано і створюються умови для розвитку алергії.
При цьому застосовуються в даний час заходи первинної антиалергійною профілактики: грудне вигодовування, заборона на куріння в житлових приміщеннях і т. Д. - не забезпечують різкого зменшення показників захворюваності.
В основному попереджувальні заходи сьогодні зводяться до вторинної і третинної профілактики, тобто до елімінаційних заходів та раціональної фармакотерапії.
- Системна алергія - як зареєстрована, так і виявляється при епідеміологічних дослідженнях - має значно більше поширення в містах, ніж у сільській місцевості. Особливо часто алергічними захворюваннями страждають жителі мегаполісів.
Перманентний стрес, гіподинамія, погана екологія - проблеми мегаполісів, які позначаються і на первинній сенсибілізації, і на погіршенні стану при вже наявних захворюваннях. Цьому є епідеміологічні та імунологічні підтвердження.
Різкі зміни в характері харчування міського населення призвели до формування дисбалансу полінасищенних жирних кислот.
Активна боротьба з атеросклерозом сприяла тому, що в ряді країн - насамперед у великих містах - натуральне вершкове масло в раціоні було замінено маргарином.
Зі скасуванням профілактики рахіту риб'ячим жиром діти стали отримувати менше полінасищенних жирних кислот, важливим джерелом яких, поряд з вітаміном Д, був риб'ячий жир.
- В останні роки імунологія бурхливо розвивається. Чи позначилося це на підходах до діагностики алергічних захворювань?
- Принципових змін не відбулося. Внаслідок того що алергія є не окремою хворобою, а системним порушенням, підходи до її діагностиці носять системний характер. Найбільшу значимість має правильно зібраний анамнез.
В Інституті імунології навіть випускалися листівки для лікарів первинної ланки та пацієнтів з роз'ясненням, які питання потрібно задати, щоб з великою часткою ймовірності припустити алергічний компонент.
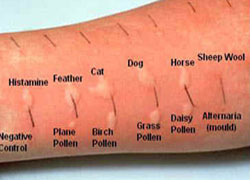
Далі алергія повинна бути підтверджена. Самим інформативним, безпечним і, до речі, найменш витратним способом виявлення алергії залишається шкірне тестування.
Значна більшість алергічних патологій розвивається по атопічного, або IgE-опосередкованого, механізму: при наявності генетичної схильності до вироблення антитіл класу Е антитіла і антигени, взаємодіючи, руйнують гладку клітку, ніж запускається каскад алергічної реакції.
Інші механізми зустрічаються набагато рідше, вони лежать в основі специфічної, тонкої, діагностики.
Прийоми діагностики за останнім часом практично не змінилися. У діагностичних цілях можуть застосовуватися найпростіші провокаційні тести, а також тести in vitro для визначення алерген-специфічного IgE до певних алергенів.
Треба відзначити, що вдосконалення тест-систем, які стають все більш чутливими і специфічними, і збільшення кількості виділених алерген-специфічних IgE до півтисячі антитіл значно розширили наші можливості.
Зрозуміло, настільки величезна кількість тестів не проводиться - йде цілеспрямований діагностичний пошук виходячи з анамнезу та клінічної картини захворювання.
- Які основні нозологічні форми охоплюються сьогодні поняттям "атопічна конституція"?
- До атопічний конституції віднесені, перш за все, алергічний риніт, атопічний дерматит і атопічна форма бронхіальної астми - у дітей вона становить до 95%. У дорослих інша пропорція: на частку атопічний бронхіальної астми доводиться менше випадків - приблизно 70%.
Дуже часто (майже в 80% випадків) алергічний риніт наших пацієнтів поєднується з бронхіальною астмою. Лікарю завжди необхідно пам'ятати, що хворі з алергічним ринітом входять в групу ризику по бронхіальній астмі.
Ми називаємо стану, коли у хворого присутній симптоматика і дерматиту, і астми, і риніту, важким атопічний синдромом.
- Де закінчується компетенція лікаря первинної ланки і починається прерогатива фахівця, алерголога?
- Алергологія та клінічна імунологія - інтегральні дисципліни. Ми співпрацюємо практично з усіма фахівцями, на всіх напрямках клінічної медицини.
Якщо лікар первинної ланки бачить, що у пацієнта проявляються типові клінічні симптоми алергії, є позитивний сімейний анамнез, спостерігається відповідь на пробну протиалергічну терапію, тобто існують серйозні підстави вважати, що захворювання носить алергічний характер, він повинен направити хворого на консультацію до алерголога.
Спеціаліст проведе обстеження, підтвердить або виключить висунуту терапевтом гіпотезу, в разі наявності алергії дасть рекомендації по елімінаційних заходів, фармакотерапії, вирішить питання про доцільність проведення алерген-специфічної імунотерапії.
Далі пацієнт може з приводу астми, риніту або дерматиту спостерігатися у терапевта або алерголога, ринолога, дерматолога відповідно.
При відсутності протипоказань для алерген-специфічної імунотерапії хворий спостерігається у алерголога, маючи контакт, у міру необхідності, зі своїм терапевтом і лікарями інших спеціальностей.
Проблема лікарської алергії, наприклад, зачіпає всіх лікарів. Представники різних медичних спеціальностей можуть констатувати ускладнення і припустити, що має місце лікарська алергія, надати первинну допомогу.
Підтвердження діагнозу і подальший підбір лікарської терапії входять до виключної компетенції алерголога.
- Антигістамінні препарати присутні практично в кожній домашній аптечці. Наскільки безпечно їх безконтрольне використання?
- У нас дуже велике кількість ліків, що відпускаються без рецепта лікаря, і зламати цю систему вкрай складно. На мою думку, вільно продаватися можуть тільки самі нешкідливі препарати, інші лікарські засоби повинні призначатися лікарем.
Що стосується антигістамінних препаратів, то останнім часом їх перелік поповнився новими засобами, які володіють потужною ефективністю і при цьому характеризуються значно вищим рівнем безпеки, не мають седації.
Однак багато пацієнтів і навіть лікарі тяжіють до старих, звичним препаратам: тавегілом, супрастин і т. Д.
Безконтрольний прийом антигістамінних засобів першого покоління може призвести до трагічних наслідків: їх дію потенцируется алкоголем; приймаючи такі ліки, не можна керувати транспортом, працювати на небезпечних виробництвах.
У дітей препарати першого покоління порушують когнітивні функції. Батьки, як правило, про це не знають. Є і індивідуальна чутливість до антигістамінних засобів.
У окремих хворих небажані ефекти можуть розвиватися навіть до найсучасніших препаратів. До цього треба ставитися дуже серйозно, індівідуалізіруя лікування. Завжди краще, щоб антигістамінний засіб і схема його застосування рекомендувалися лікарем.
В Інституті імунології розроблені також пам'ятки і опитувальники по алергічних захворювань для фармацевтів. Адже багато пацієнтів, які страждають, наприклад, алергічний риніт, роками звертаються зі своїм захворюванням тільки до працівників аптеки. Значить в аптеці вони повинні отримувати кваліфіковані рекомендації.
- Які перспективи алергічної епідемії? Чи не йде вона на спад?
- Починаючи з 60-х років минулого століття кожні 10 років кількість хворих на алергічні захворювання подвоюється. Сьогодні в цілому в країнах з так званим західним стилем життя алергією страждає до 30% населення, в Росії - від 17 до 35% залежно від регіону проживання.
І ні в одній країні поки не спостерігається не тільки зниження алергічної захворюваності, але і її стабілізації. Більш того, якщо раніше вважалося, що алергія є хворобою молодих, то сьогодні вона іноді дебютує в зрілому віці - в 40-65 років.
Лікар будь-якої спеціальності може зустріти в своїй практиці пацієнта з алергічною патологією. Необхідно враховувати, що такі хворі інакше реагують на фармакотерапію, у них частіше спостерігаються лікарські ускладнення, можлива спонтанна ремісія. Стерта симптоматика алергії нерідко обумовлює неправильне лікування.
Я впевнена, що постійне підвищення рівня знань в області імунології та алергології дозволить лікаря будь-якого фаху все більш оперативно розпізнавати алергічні стани і приймати по кожному з таких випадків професійно зважене рішення.