Загальні характеристики порушень крообращенія:
1) порушення кровообігу не можна розглядати у відриві від порушень лімфообігу і стану системи крові, так як структурно і функціонально ці системи пов'язані
2) порушення крово- і лімфообігу ведуть до порушення тканинного і клітинного метаболізму, а значить, пошкодження структури клітини, розвитку дистрофії або некрозу.
Розлади крово- і лімфообігу виникають не тільки в результаті порушення роботи кровоносної та лімфатичної системи, але і нейрогуморальної регуляції роботи серця, структурного полома на будь-якому рівні - серце, кровоносні судини, мікроциркуляторного русла, лімфатичні судини, грудну протоку. При розладі регуляції діяльності серця, розвитку в ньому патологічного процесу виникають загальні, а при розладі регуляції функції судинного русла на тій чи іншій ділянці, як і структурному підлогою його, - місцеві порушення крово- і лімфообігу.
1. Повнокров'я (гіперемія). Артеріальний повнокров'я.
Підвищене кровопостачання органу, тканини внаслідок збільшеного припливу артеріальної крові. Може мати :
а) загальний характер, що спостерігається при:
- збільшенні об'єму циркулюючої крові (плетора)
- збільшенні числа еритроцитів. (Еритремія)
У таких випадках відзначається забарвлення шкірних покривів червоного кольору, підвищується артеріальний тиск
б) місцевий характер
Виникає при дії адекватних доз фізичних і хімічних чинників, при почутті сорому і гніву (рефлекторні гіперемії), при посиленні функції органів (робоча гіперемія).
Виходячи з особливостей етіології і механізму розвитку, розрізняють:
1) ангіоневротичний гіперемію
Спостерігається як наслідок подразнення судинорозширювальних нервів або паралічу судинозвужувальних нервів.
Шкіра і слизові стають червоними, припухлими, теплими. Цей вид гіперемії може виникати н певних ділянках тіла при порушенні іннервації, на шкірі і слизових при деяких інфекціях, що супроводжуються ураженням вузлом симпатичної нервової системи.
Зазвичай швидко проходить, не залишає слідів.
2) коллатеральную гіперемію
Виникає в зв'язку з утрудненням кровотоку по магістральному артеріальному стовбуру, закритому тромбом або емболом. Кров спрямовується по колатеральних судинах. Просвіт рефлекторно розширюється, приплив артеріальної крові посилюється і тканину виходить збільшена кількість крові.
Колатеральна гіперемія є, по суті, компенсаторною, забезпечуючи кровообіг при закритті артеріального стовбура.
3) постанеміческую гіперемію
Розвивається в тих випадках, коли фактор, що веде до здавлення артерії і недокрів'я (пухлина, скупчення рідини в порожнині, джгут), швидко усувається. Судини раніше обескровленной тканини різко розширюються і переповнюються кров'ю, що може привести не тільки до їх розриву і крововиливу, але і до недокрів'я інших органів, наприклад, головного мозку, в зв'язку з різким перерозподілом крові.
4) вакатная гіперемія
Розвивається в зв'язку зі зменшенням барометричного тиску. Вона може бути загальною (наприклад, у водолазів і кесонних робочих при швидкому підйомі з області підвищеного тиску) .Вознікающая при цьому гіперемія поєднується з газовою емболією, тромбозом судин і крововиливами.
Місцева вакатная гіперемія з'являється на шкірі під дією, наприклад, медичних банок, що створюють над певною ділянкою її розріджений простір.
5) запальна гіперемія
Постійний супутник запалення і його обов'язковий компонент. Посилений приплив крові до запаленої ділянки забарвлює його в червоний колір, він стає теплим на дотик. Запальна гіперемія проходить разом із закінченням запалення.
6) гіперемія на грунті артерівенозного свища
Виникає в тих випадках, коли, наприклад, при вогнепальне поранення або інший травмі утворюється свищ (сполучення) між прилеглими артерією і веною, артеріальна кров потече в вену.
2. Повнокров'я (гіперемія). Венозне повнокров'я.
Підвищене кровопостачання органу або тканини в зв'язку зі зменшенням (утрудненням) відтоку крові, притік крові при цьому не змінений або зменшений.
Застій венозної крові (застійна гіперемія) призводить до розширення вен і капілярів, уповільнення в них кровотоку, з чим пов'язаний розвиток гіпоксії, підвищення проникності базальних мембран капілярів.
1) загальне венозне повнокров'я
Розвивається при патології серця, що веде до гострої або хронічної серцево-судинної недостатності. Воно може бути гострим і хронічним.
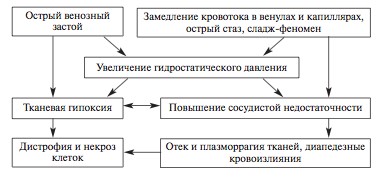
а) гостре загальне венозне повнокров'я
Є синдромом гострої серцевої недостатності. В результаті гіпоксичного пошкодження гистогематических бар'єрів, накопичення продуктів порушення тканинного обміну (ацидоз) і різкого підвищення капілярної проникності в тканинах спостерігаються плазморагія і набряк, стази в капілярах, множинні діапедезні крововиливи, в паренхіматозних органах з'являються дистрофічні зміни. Структурно-функціональні особливості органа, в якому розвивається ОВЗ, визначають переважання набрякло-плазморрагіческіх, геморагічних або дистрофічних і некротичних змін.
Найбільш часто розвивається при інфаркті міокарда лівого шлуночка.
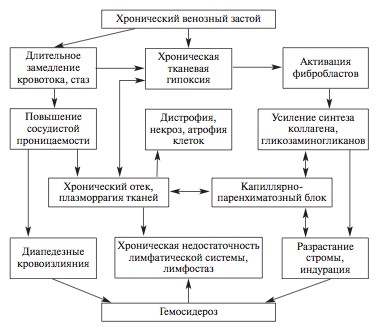
б) хронічне венозне повнокрів'я
Розвивається при хронічній серцево-судинної недостатності, яка ускладнює багато хронічних захворювань серця (пороки, ІХС, кардіоміопатії, хронічний міокардит), правошлуночковоюнедостатності кардіогенний природи, декомпенсованих вадах серця, стисненні усть порожнистих вен пухлиною середостіння. ХВЗ призводить до тяжких змін органів і тканин. Тривало підтримуючи стан тканинної гіпоксії, воно визначає розвиток не тільки плазморрагіі, набряку, стазу і крововиливів, дистрофії та некрозу, а й атрофічних і склеротичних змін (пов'язані з тим, що хронічна гіпоксія стимулює синтез колагену фібробластами, в цьому бере участь HIF).
Сполучна тканина витісняє паренхіматозні елементи, розвивається индурация (застійне ущільнення) органів і тканин.
Також відбувається капілярно-паренхіматозний блок в зв'язку з потовщенням базальних мембран ендотелію і епітелію ха рахунок підвищеної продукції колагену фібробластами, гладкими м'язовими клітинами і ліпофібробластамі.
При хронічних венозний застій шкіра, особливо нижніх кінцівок, стає холодною і набуває синюшного забарвлення (ціаноз). Відня шкіри і підшкірної клітковини розширені, переповнені кров'ю, також розширені і переповнені лімфою лімфатичні судини. Виражені набряк дерми і підшкірної клітковини, розростання в шкірі сполучної тканини.
Морфологічно застійно-паренхіматозний блок характеризується:
-зменшення числа функціонуючих капілярів в результаті склерозу, індукованого гіпоксією. При цьому відбувається магістралізація кровотоку, що ще сильніше погіршує кровопостачання паренхіми, що сприяє склерозу.
-істинні капіляри перетворюються в ємнісні.
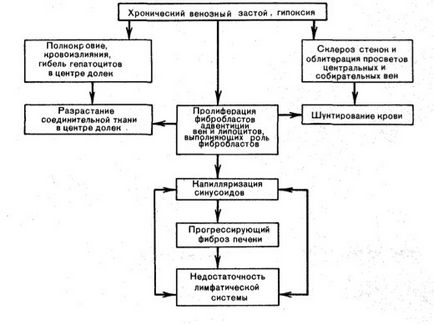
Бура індурація печінки
Бура індурація печінки - гемосидероз, венозний застій в печінці + склероз
Печінка збільшена, щільна, її краї закруглені, поверхня розрізу строката, сіро-жовта з темно-червоним крапом і нагадує мускатний горіх.
При мікроскопії видно, що повнокровні лише центральні відділи часточок, де гепатоцити зруйновані. Ці відділи виглядають темно-червоними. На периферії часточок клітини печінки знаходяться в стані дистрофії, нерідко жирової, чим пояснюється сіро-жовтий колір печінкової тканини.
Виборче повнокров'я центру часточок пов'язано з тим, що застій печінки охоплює перш за все печінкові вени, поширюючись на збірні і центральні вени, а потім і на синусоїди. Останні розширюються, але тільки в центральних і середніх відділах часточки, де зустрічають опір з боку впадають в синусоїди капілярних розгалужень печінкової артерії, тиск в яких вище, ніж в синусоїда.
У міру наростання повнокров'я в центрі часточок з'являються крововиливи, гепатоцити тут піддаються дистрофії, некрозу і атрофії. Гепатоцити периферії часточок компенсаторно гіпертрофуються і набувають схожість з центролобулярних.
Розростання сполучної тканини в зоні крововиливів і загибелі гепатоцитів пов'язано з проліферацією клеткок синусоидов - адипоцитів, які можуть виступати в ролі фібробластів, а поблизу центральних і собіратеьних вен - з проліферацією фібробластів адвентиції цих вен. В результаті розростання сполучної тканини в синусоїда з'являється безперервна базальна мембрана (в нормальній печінці вона відсутня, т. Е. Відбувається капилляризация синусоидов, виникає капілярно-паренхіматозний блок. Який, посилюючи гіпоксію, веде до прогресування атрофічних і склеротичних змін в печінці.
Таким чином розвивається застійний склероз печінки.
При прогресуючому склерозі з'являються недосконала регенерація гепатоцитів з утворенням вузлів-регенератов, перебудова і деформація органа. Розвивається застійний (мускатний) цироз печінки. який також називають серцевим, так як він зустрічається при хронічній серцевій недостатності.
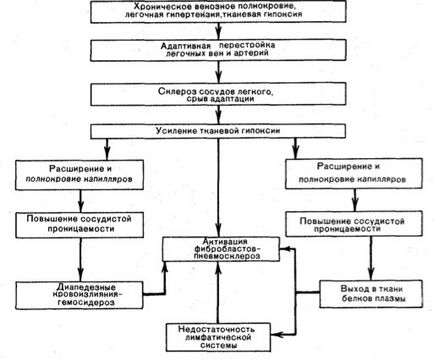
Бура індурація легень
При хронічному венозному застої розвиваються множинні крововиливи, що зумовлюють гемосидероз легенів, і розростання сполучної тканини, склероз.
Легені стають великими, бурими і щільними.
У морфогенезі основну роль грають застійне повнокров'я і гіпертензія в малому колі кровообігу, що ведуть до гіпоксії і підвищення судинної проникності, набряку, діапедезних крововиливів. Розвитку цих змін передує ряд адаптивні процесів в судинному руслі легень. У відповідь на гіпертензію в малому колі кровообігу відбувається гіпертрофія м'язово-еластичних структур дрібних гілок легеневої вени і артерії з перебудовою судин за типом замикаючих артерій, що оберігає капіляри легкого від різкого переповнення кров'ю.
Згодом адаптивні зміни судин легкого змінюються склеротичними, розвиваються декомпенсація легеневого кровообігу, переповнення капілярів міжальвеолярних перегородок кров'ю.
Наростає гіпоксія тканини, підвищується судинна проникність, виникають множинні діапедезні крововиливи,
В альвеолах, бронхах, міжальвеолярних перегородках, лімфатичних судинах і вузлах легких з'являються скупчення навантажених гемосидерином клітин - сидеробластов і сидерофагів і свободнолежащіе гемосидерина.
Виникає дифузний гемосидероз. Гемосидерин і білки плазми (фібрин) «засмічують» строму і лімфатичні дренажі легких, що веде до резорбціонной недостатності їх лімфатичної системи, яка змінюється механічної, Склероз кровоносних судин і недостатність лімфатичної системи підсилюють легеневу гіпоксію, яка стає причиною проліферації фібробластів, потовщення міжальвеолярних перегородок. Виникає капілярно-паренхіматозний блок. Розвивається застійний склероз легенів (більш значний в нижніх відділах легких, де сильніше виражений венозний застій і більше скупчень пігментів і фібрину).
Має каудоапікальное поширення і залежить від ступеня і тривалості венозного застою в легенях.
Прогресуванню пневмосклерозу при хронічному венозному застої сприяє недостатність лімфообігу, яка пояснюється накопиченням пігментів і білків плазми крові внаслідок підвищення судинної проникності (резорбціонная недостатність), потім склерозом строми (механічна недостатність). Крім того, склеротичні процеси в легенях стимулюють SH-ферритином, що входять до складу гемосидерина.
Цианотична индурация нирок
Нирки стають великими, щільними і ціанотичний. Особливо повнокровні вени мозкової речовини і прикордонної зони. На тлі венозного застою розвивається лімфостаз. В умовах гіпоксії виникають дистрофія нефроцитів головних відділів нефрона і склероз, який не дуже сильно виражений.
Цианотична индурация селезінки
Селезінка збільшена, щільна, темно-вишневого кольору. Відзначається атрофія фолікулів і склероз пульпи.
2) місцеве венозне повнокров'я
Спостерігається при скруті відтік венозної крові від певного органу або частини тіла в зв'язку з закриттям просвіту вени (тромбом, емболом) або здавлювання її ззовні.
а) венозне повнокров'я шлунково-кишкового тракту розвивається при тромбозі ворітної вени
б) мускатна печінка і мускатний цироз зустрічаються не тільки при загальному повнокров'ї, але і при запаленні печінкових вен і тромбозі їх просвітів (облітеруючий тромбофлебіт печінкових вен), що характерно для синдром Бадда-Кіарі
в) цианотическая индурация нирок може з'являтися внаслідок тромбозу ниркових вен.
Місцеве венозне повнокров'я може виникнути і в результаті розвитку венозних колатералей при скруті або припинення відтоку крові по основним венозним коллатералям (наприклад, портокавальние анастомози при утрудненні відтоку крові по ворітної вени). Переповнені кров'ю колатеральних вени різко розширюються, а стінка їх стоншується, що може бути причиною кровотеч (наприклад, з розширених і стоншена вен стравоходу при цирозі печінки).
З венозних полнокровием пов'язане виникнення не тільки плазмогеморрагіческх, дистрофічних, атрофічних, склеротичних змін, але і венозних (застійних) інфарктів.
3. Малокровие (ішемія)
Недокрів'ям називають зменшене кровонаповнення тканини, органу, частини тіла в результаті недостатнього припливу крові. У тканини при ішемії розвивається не тільки гіпоксія, а й дефіцит метаболітів, які використовуються клітиною в процесі гліколізу, активізує в умовах зниження доставки кисню, що пояснює прискорений розвиток ушкодження.
За поширеністю недокрів'я можна розділити на:
Зміни тканини, що виникають при недокрів'ї пов'язані з гіпоксією або аноксією (кисневим голодуванням). Залежно від причини ішемії, моменту раптовості її виникнення, тривалості гіпоксії та ступінь чутливості до неї тканини при ішемії виникають або тонкі зміни на рівні ультраструктур, або грубі деструктивні зміни, аж до інфаркту.
Також пошкодження клітин спостерігаються при відновленні притоку крові - реперфузійний синдром. який включає в себе три компоненти:
1) перевантаження кальцієм
2) формування активних форм кисню
Ішемія індукує генерацію активних форм кисню, таких як супероксид, пероксид, гідроксильний радикал. Вільні радикали викликають каскадний процес пошкодження клітинних мембран, протеїнів і хромосом.
3) розвиток запалення
Також активні форми кисню активують запальний каскад.
При гострому недокрів'ї виникають дистрофічні і некробіотичні зміни. При цьому відбувається зникнення з тканини глікогену, зниження активності окисно-відновних ферментів і деструкція мітохондрій. Гостру ішемію варто розглядати як передінфарктний стан. При тривалому недокрів'ї розвиваються атрофія паренхіматозних елементів і склероз.
Забарвлення. для діагностики застосовують різні солі тетразолия, телурит калію, які поза дільницями ішемії відновлюються і забарвлюють тканину в сірий чи чорний колір, а ділянки ішемії не пофарбовані.
Залежно від причин і умов виникнення розрізняють:
а) ангіоспастичних недокрів'я
Виникає внаслідок спазму артерії у зв'язку з дією будь-яких подразників. Наприклад, болюче подразнення може викликати спазм артерій і недокрів'я певних ділянок тіла. Ангіоспастична ішемія з'являється і при негативних емоційних афекти ( «ангіоспазм невідреагованих емоцій), і при впливах низьких температур.
Ангіоспазм лежить в основі віно-артеріального ефекту: при підвищенні венозного тиску розвивається спазм артеріол.
б) обтураційне недокрів'я
Розвивається внаслідок закриття просвіту артерії тромбом (нерідко завершує ангіоспазм) або емболом, в результаті розростання сполучної тканини в просвіті артерії при запаленні її стінки (облітеруючий ендартеріїт) звуження просвіту артерії атеросклеротичної бляшкою.
в) компресійний недокрів'я
З'являється при здавленні артерії пухлиною, випотом, джгутом, лігатурою.
г) ішемія в результаті перерозподілу крові
Спостерігається у випадках гіперемії після анемії. Наприклад, ішемія головного мозку при добуванні рідини з черевної порожнини, куди спрямовується велика маса крові.
Недокрів'я внаслідок спазму артерій зазвичай нетривало і не викликає особливих розладів. Однак, при тривалих спазмах можливий розвиток дистрофії і інфаркту. Гостре обтураційне недокрів'я особливо небезпечно, так як нерідко веде до інфаркту. Тривало існуюче недокрів'я рано чи пізно веде до атрофії і склерозу.