Рак щитовидної залози
Етіологія і патогенез. Майже у всіх країнах світу спостерігається зростання частоти раку щитовидної залози. Хоча причина його точно не встановлена, але певна роль в цьому відводиться йодної недостатності, дії іонізуючої радіації (зовнішнього опромінення або прийому радіоактивного йоду), порушення імунно-нейро-ендокринного гомеостазу. Рак щитовидної залози може розвиватися на тлі попередніх доброякісних аденом (фолікулярних аденом, що мають колоїдну, ембріональну, макрофоллікулярную або структуру з оксифільних клітин Гюртля), багатовузлового і аберантного зоба, кіст щитовидної-мовний протоки, агенезія однієї з часток щитовидної залози. Численні спостереження показують, що опромінення голови і шиї в дозі 200-700 рад (з приводу тимомегалії або хронічного тонзиліту) у дітей збільшує частоту виникнення раку щитовидної залози, який розвивається через 18-20 років після опромінення. У зв'язку з цим проведення у дітей радіойоддіагностікі протипоказано. Опромінення щитовидної залози у дорослих не пов'язане з таким ризиком можливого розвитку раку щитовидної залози, як в дитячому віці. Аварія на Чорнобильській АЕС і збільшення частоти злоякісного переродження щитовидної залози як у дорослих, але особливо у дітей в регіонах, які зазнали радіонуклідного забруднення, підтверджує взаємозв'язок опромінення та раку щитовидної залози. Іонізуюча радіація впливає на злоякісне переродження залози двома шляхами: 1) первинне порушення ДНК, що сприяє злоякісному росту тканин; 2) зниження внаслідок опромінення щитовидної залози її функціональної активності, розвиток різного ступеня її недостатності і хронічна стимуляції ТТГ веде до автономної гіперплазії, утворення вузла та його трансформації в рак.
Генетичні чинники також включені в патогенез раку щитовидної залози. Є повідомлення про підвищення частоти гена HLA-DR1 і HLA-DR7 у хворих з диференційованим фолікулярним раком щитовидної залози, що не поділяється всіма дослідниками.
Клінічна картина. Дуже часто рак щитовидної залози є одиночним безболісним вузлом, який розцінюється як аденома або вузловий зоб, рідше на початку захворювання є дифузне збільшення щитовидної залози. Така «аденома» схильна до більш швидкого зростання, ніж звичайний вузловий зоб, набуваючи щільнішої консистенції і викликаючи відчуття тиску в області щитовидної залози. При обстеженні виявляється збільшення регіонарних лімфатичних вузлів, які свідчать про злоякісний перебіг пухлини щитовидної залози. Функціональний стан щитовидної залози, як правило, залишається в межах норми і лише при значних розмірах пухлини можуть розвиватися явища гіпотіроза і значно рідше - помірного тіротоксікоза. В інших випадках перші клінічні ознаки раку щитовидної залози є наслідком його метастазування в легені, кістки або рідше в головний мозок і наднирники. Пухлина щитовидної залози може досягати великих розмірів, проростаючи капсулу залози і фіксуючи трахею і інші органи середостіння (пишевод, поворотний нерв), може викликати дисфагію, задишку, дисфонію або осиплість і огрубіння голосу. Щитовидна залоза при цьому стає нерухомою.
Фолікулярний рак зустрічається у дорослих, частіше у віці 50-60 років. Характеризується повільним зростанням. При обстеженні виявляється як одиночна «аденома», яку дійсно важко відрізнити від фолікулярної аденоми. Перебіг фолікулярного раку агресивніший, ніж папілярного, і часто він дає метастази в лімфатичні вузли шиї і рідше - віддалені метастази в кістки (остеолітичні метастази), легені та інші органи. Віддалені метастази найчастіше зустрічаються в легенях - 43-48%, в кістках - 10-14%, в середостінні - 6-8%, мозку - 4-6%, в печені1,9-2,8%. Метастази фолікулярного раку здатні також захоплювати йод (здійснювати синтез тіроглобуліна і рідше тіроідних гормонів), що використовується як в діагностиці, так і в лікуванні їх радіоактивним йодом. Як правило, «функціонуюча» злоякісна пухлина щитовидної залози є фолікулярним раком. Тривалість захворювання коротше, а летальність від фолікулярного раку вище (майже в 2 рази) в порівнянні з папілярним раком.
Медулярний рак по перебігом агресивніший в порівнянні з папілярним і фолікулярним раком, дає метастази в лімфатичні вузли і може розповсюджуватися на трахею і м'язи. Порівняно рідше мають місце метастази в легені і різні внутрішні органи.
Анапластичний рак (недиференційований рак) являє собою пухлину, що складається з веретеноподібних і гігантських клітин, так званих клітин карциносаркоми і епідермоїдного раку. Зазвичай такий пухлини передує вузловий зоб, який спостерігався протягом багатьох років. Захворювання розвивається у осіб похилого віку, коли щитовидна залоза починає швидко збільшуватися, приводячи до явищ порушення функції органів середостіння (задишка, утруднення при ковтанні, дисфонія). Пухлина швидко росте, проростаючи прилеглі структури, і призводить до летального результату протягом близько року. Різновидом анапластіческого раку є «інсулярний» або «острівцевий» рак, названий через наявність характерних острівцевих клітин. Його протягом менш агресивне, ніж анапластіческого раку.
Рідше зустрічаються метастази злоякісної пухлини в щитовидну залозу. До таких пухлин відносяться меланома, рак молочної залози, шлунка, легень, підшлункової залози, кишечника, а також лімфоми. Останні відносяться до швидкозростаючим пухлин. Лімфома - дифузна пухлина, яка може виникнути на тлі попереднього тіроідіта, в зв'язку з чим є великі труднощі в диференціальної діагностики цих двох захворювань. Лімфома може виникати в щитовидній залозі і як самостійне захворювання. Захворювання зустрічається, як правило, у дорослих, щитовидна залоза швидко збільшується в розмірах, часто хвороблива, швидко залучаються до процесу лімфатичні вузли і розвиваються симпоми здавлення середостіння. Слід підкреслити, що лімфома є лише однією з швидкозростаючих пухлин щитовидної залози, яка добре відповідає на терапію іонізуючоїрадіацією.
В останні роки багато дослідників вказують, що рак щитовидної залози може протікати з картиною тіротоксікоза і наявність останнього ще не виключає раку щитовидної залози, як це вважалося раніше.
Діагноз і диференційний діагноз. Необхідно диференціювати рак щитовидної залози від солитарного і багатовузлового зоба. Поодинокі аденоми ростуть повільно, протягом декількох років, і зазвичай виявляються пальпаторно при досягненні діаметра не менше 0,5-1 см, як правило, випадково. Дисфагія, утруднення дихання, біль характерні для пухлин великих розмірів. Около60-70% вузлів або аденом щитовидної залози гіпофункціональни і погано поглинають радіоактивний йод ( «холодний» вузол), 20-25% по своїй здатності поглинати радіоактивний йод не відрізняються від нормальної (прилеглої) тканини залози і близько 5-10% має підвищену функціональну активність ( «гарячий» вузол), викликаючи клінічну картину тіротоксікоза; такі вузли, як правило, мають діаметр 3 см і більше. Ця різниця в поглинанні радіонукліда виявляється при скануванні (рис.1).
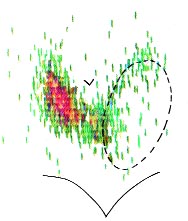
Рис 1. сканограмми при раку щитовидної залози.
Для діагностики метастазів раку щитовидної залози використовується ангіографія і лімфографія (ріс.2,3).
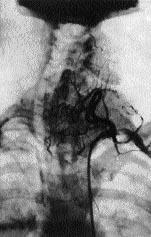
Рис 2. Рак лівої частки щитовидної залози з метастазами в лімфатичні вузли шиї зі здавленням і зміщенням трахеї (підключична ангіографія).
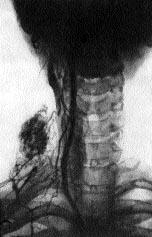
Рис 3. Рак правої частки щитовидної залози з одиночним метастазом в лімфатичний вузол (підключична ангіографія).
Багатовузловий зоб розвивається протягом багатьох років, частіше у осіб, які проживають в йододефіцитних районах. Якщо раніше вважалося, що такий зоб рідко піддається малігнізації, то дослідженнями останніх років встановлено, що це твердження несправедливо. Онкологічна настороженість в йододефіцитних регіонах повинна бути навіть підвищена. Аутоімунний тіроідіт, як і дифузний токсичний зоб, як правило, не малігнізуються, проте поєднання тіроідіта або дифузного токсичного зобу і раку щитовидної залози не є рідкістю. «Гарячі» вузли також рідко малігнізуються, «холодні» вузли озлокачествляются частіше.
Диференційований рак щитовидної залози (папілярний, фолікулярний) здатний концентрувати радіоактивний йод, хоча значно слабкіше, ніж навколишня здорова тканина. Однак нормальний біосинтез тироїдних гормонів в клітинах пухлини порушений, і така пухлина секретує йодальбумін, що не володіє біологічною активністю. Як зазначалося вище, фолікулярний рак іноді здатний в незначній кількості секретувати і тіроглобуліна, що не має фізіологічного значення.
Часто діагноз раку щитовидної залози грунтується на клінічній картині. Правильною діагностиці допомагає біопсія щитовидної залози.
Визначення поширеності пухлини і її метастазів підрозділяється за міжнародною класифікацією TNM.
T - первинна пухлина.
Т0 - первинна пухлина не визначається.
Т1 - пухлина одинична і розміром до 1 см, локалізована тільки в залозі
Т2 - пухлина поодинока, розміром 1-4 см, обмежена тільки залозою.
Т3 - пухлина розміром більше 4 см, локалізована тільки в залозі.
Т4 - пухлина поширюється за межі капсули щитовидної залози.
N - регіонарні лімфатичні вузли.
N0 - метастази в регіонарні вузли не визначаються.
N1А - метастази в регіонарні вузли на стороні локалізації пухлини.
N1b - метастази в регіонарні лімфатичні вузли з обох сторін або тільки з протилежного боку або в область середостіння.
М - віддалені метастази.
М0 - віддалені метастази не визначаються.
М1 - є віддалені метастази.
Лікування. В даний час застосовується тіроідектоміі, лікування радіоактивним йодом, рентгенотерапія.
Після видалення злоякісної пухлини щитовидної залози призначається не менше ніж на 8 тижнів терапія тіроідних гормонами для придушення секреції ТТГ і можливого інгібування залишилися одиничних клітин пухлини. Терапія тіроідних гормонами проводиться Т3 в дозі 60-80мкг на добу, Т4 - 0,2-0,3 мг на добу. Через 2-3 тижні після припинення прийому тироїдних гормонів рівень ТТГ в сироватці крові підвищується до 45-50 мкЕД / мл, відбувається стимуляція залишилася тканини, яка здатна накопичувати йод. Хворому після прийому радіоактивного йоду в дозі 1 мКи виробляють сканування або дослідження за допомогою g-камери, що дозволяє виявити внетіроідальную локалізацію тканини щитовидної залози. Якщо буде виявлено тільки залишилася тіроідних тканину в області щитовидної залози, проводять лікування радіоактивним йодом в дозе50-60 мКи. У разі виявлення віддалених метастазів дозу радіоактивного йоду збільшують до 80-150 мки. При наявності віддалених метастазів дозу йоду можна повторювати через 2-3 міс.
Рентгенотерапія застосовується при анапластіческом раку і злоякісних лімфомах, які є рентгеночувствітельнимі. Рентгенотерапія може проводитися в поєднанні з хіміотерапією.
Лікування радіоактивним йодом проводять при неоперабельний пухлини, а також у всіх випадках після видалення гістологічно підтвердженого раку щитовидної залози.
Як доповнення до одного з методів терапії раку щитовидної залози можна призначити прийом антибіотиків. Так, адриамицин (доксорубіцин) разом з цис-діаміно-діхлорплатіной (cis-diamine-dichloroplatinum) рекомендується при первинному диференційованому раку щитовидної залози; блеомицин разом з циклофосфамідом - при наявності метастазів, а 5-фторурацил разом зі стрептозотоцином - при медулярної раку щитовидної залози.